MindestmengeninderchirurgischenBehandlungdesLungenkarzinoms Der Chirurg
Volltext
Abbildung
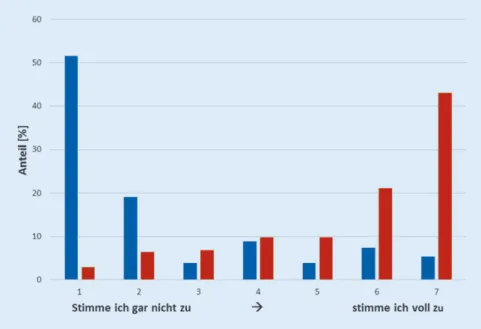
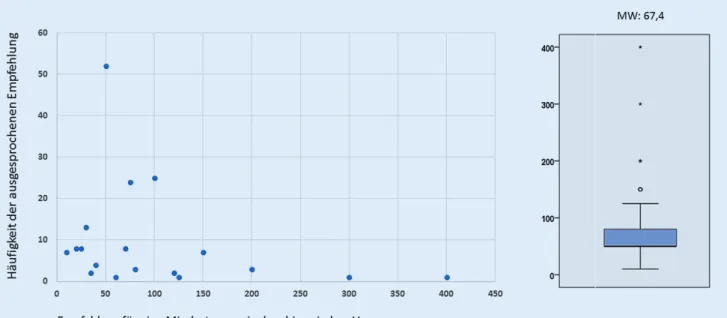
ÄHNLICHE DOKUMENTE
In der Konsequenz kann dies dazu führen, dass es sich für die pharmazeutischen Unternehmen nicht lohnt, in den Niedrigpreissektor zu investieren, obwohl für die Betrof- fenen
November 1998 von 14.00 bis 19.30 Uhr in der Kaiserin-Friedrich-Stiftung, Robert-Koch-Platz 7, 10115 Berlin-Mitte, ein Symposium zum Thema „Qualität und Wirtschaftlichkeit im
August 2018 hat der G-BA den ersten erforderlichen Schritt, die Beauftragung des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) mit einer
Dennoch bleibt die unmittelbare Auseinan- dersetzung mit dem so genannten Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) fruchtlos und verzehrt nur
Die zentrale Frage, ob der G-BA die Bewertungen, die in nächster Zeit vom IQWiG zu er- warten sind, unverändert, in modifzier- ter Form oder gar nicht umsetzt, kann derzeit noch
In den Unterausschüssen des G-BA sei für viele zur Entscheidung anstehen- de Fragen ausreichende Kompetenz verfügbar, und man tue gut daran, vor einer Beauftragung des IQWiG
Es gibt auch zu wenig Stroke Units, obwohl wir wissen, dass man dadurch die Sterblichkeit beim Schlaganfall und auch die Art, wie die Patienten sich spä- ter selbst versorgen
ellen medizinischen Wissensstand zu diagnostischen und therapeutischen Ver- fahren bei ausgewählten Krankheiten darstellen und bewerten, zu Fragen der Qualität und