Endbericht
Aufwand-Nutzen-
Abschätzung zum Ausbau und Betrieb bundesweit flä- chendeckender klinischer Krebsregister
Auftraggeber:Bundesministerium für Gesundheit
Dr. Konstanze Blatt Marcel Hölterhoff Melanie Henkel
Das Unternehmen im Überblick
Geschäftsführer Christian Böllhoff
Präsident des Verwaltungsrates
Gunter Blickle
Berlin HRB 87447 B
Rechtsform
Aktiengesellschaft nach schweizerischem Recht Gründungsjahr
1959 Tätigkeit
Prognos berät europaweit Entscheidungsträger in Wirtschaft und Politik. Auf Basis neutraler Analysen und fundierter Prognosen werden praxisnahe Entscheidungsgrundlagen und Zukunftsstrategien für Unternehmen, öffentliche Auftraggeber und internationale Organisationen entwickelt.
Arbeitssprachen
Deutsch, Englisch, Französisch Hauptsitz
Prognos AG Henric Petri-Str. 9 CH - 4010 Basel
Telefon +41 61 32 73-200 Telefax +41 61 32 73-300 info@prognos.com Weitere Standorte
Prognos AG Prognos AG
Goethestr. 85 Wilhelm-Herbst-Straße 5
D - 10623 Berlin D - 28359 Bremen
Telefon +49 30 520059-200 Telefon +49 421 2015-784 Telefax +49 30 520059-201 Telefax +49 421 2015-789
Prognos AG Prognos AG
Schwanenmarkt 21 Avenue des Arts 39
D - 40213 Düsseldorf B - 1040 Brüssel
Telefon +49 211 887-3131 Telefon +32 2 51322-27 Telefax +49 211 887-3141 Telefax +32 2 50277-03
Prognos AG Prognos AG
Sonnenstraße 14 Friedrichstr. 15
D - 80331 München D - 70174 Stuttgart
Telefon +49 89 515146-170 Telefon +49 711 490397-45 Telefax +49 89 515146-171 Telefax +49 711 490039-640
Internet
www.prognos.com
Inhaltsverzeichnis
1 Hintergrund 10
1.1 Zielsetzung klinischer Krebsregistrierung 10
1.2 Unterschiede zwischen klinischer und epidemiologischer Krebsregistrierung 11 1.3 Voraussetzung für die Qualitätssicherung durch klinische Krebsregister 12
1.4 Zielsetzung des Gutachtens 13
2 Vorgehensweise 14
3 Ergebnisse der Strukturerhebung der klinischen Krebsregister 15
3.1 Untersuchungsansatz und Rücklauf 15
3.2 Aufbau und Organisation der klinischen Krebsregister 19 3.2.1 Primärer räumlicher Zuständigkeitsbereich der Register 19
3.2.2 Art der dokumentierten Tumorfälle 21
3.2.3 Größenunterschiede der Register 22
3.2.4 Meldebereitschaft der Leistungserbringer 23
3.2.5 Anzahl der neu dokumentierten Tumorerkrankungen 24
3.2.6 Dokumentationsgeschwindigkeit 25
3.2.7 Zeitliche Nähe des Meldungseingangs 27
3.3 Inhaltlicher Dokumentationsumfang 28
3.3.1 Orientierung am Basisdatensatz 28
3.3.2 Dokumentierte Daten 30
3.4 Meldewege und Informationsquellen 32
3.4.1 Verwendete Datenquellen 32
3.4.2 Datenabgleich mit Einwohnermeldeämtern 33
3.4.3 Datenabgleich zwischen klinischen und epidemiologischen
Krebsregistern 34
3.4.4 Vollzähligkeit der klinischen Krebsregister 35
3.4.5 Datenqualität: Vollzähligkeitskontrollen 37
3.4.6 Datenqualität: Vollständigkeits- und Plausibilitätskontrollen 38
3.5 Kosten und Finanzierung 39
3.5.1 Finanzierung der Register 39
3.5.2 Personalanzahl und -struktur 42
3.5.3
3.6.6 Datennutzung zu weiteren Zwecken der internen und externen
Qualitätssicherung 54
3.6.7 Auswertungen im Rahmen anderer Qualitätssicherungssysteme 55 3.7 Zielgruppenspezifischer Nutzen aus Sicht der klinischen Krebsregister 56 3.8 Wichtigste Erfolge und erreichte Qualitätsverbesserungen 59 3.9 Zentrale Probleme der klinischen Krebsregister 61 3.10 Zusammenfassung der Ergebnisse der Strukturanalyse 64 4 Detailanalyse ausgewählter klinischer Krebsregister 65
4.1 Vorgehensweise 66
4.2 Untersuchte Registertypen 68
4.2.1 Sektorenübergeifende Register an großen Tumorzentren/
Onkologischen Schwerpunkten 68
4.2.2 Sektorenübergreifendes Register außerhalb eines großen Zentrums 72 4.2.3 Register an einem großem Zentrum, das nur für den stationären
Bereich dokumentiert 74
4.3 Kostenanalyse 76
4.3.1 Struktur- und Kostendaten der Register 76
4.3.2 Mitarbeiterzahl und Vergütungsniveau 78
4.3.3 Gesamtkosten ohne Meldevergütung 81
4.4 Kostenkalkulation für ein prototypisches klinisches Krebsregister mit
Bevölkerungsbezug 82
4.4.1 Festlegung des Leistungsspektrums des klinischen Krebsregisters 83 4.4.2 Festlegung des Personalbedarfs und der Vergütungsstruktur 84 4.4.3 Festlegung von Flächenbedarf und Mietkosten 84 4.4.4 Festlegung der IT- und Betriebs- sowie Geschäftsausstattung 85
4.4.5 Festlegung sonstiger Kosten 86
4.4.6 Kostenkalkulation für ein prototypisches klinisches Krebsregister mit
Bevölkerungsbezug 86
5 Einschätzung des Strukturerreichungsgrads in den einzelnen Bundesländern 89 5.1 Flächenländer mit bestehenden bevölkerungsbezogenen Strukturen 91
5.1.1 Bayern 91
5.1.2 Brandenburg 94
5.1.3 Mecklenburg-Vorpommern 98
5.1.4 Sachsen 101
5.1.5 Sachsen-Anhalt 103
5.1.6 Thüringen 106
5.2 Flächenländern mit ausbaufähigen Strukturen 108
5.2.1 Baden-Württemberg 108
5.2.2 Niedersachsen 112
5.2.3 Rheinland-Pfalz 116
5.3 Flächenländer ohne bestehende oder mit nur gering ausgebauten Strukturen119
5.3.1 Hessen 119
5.3.2 Nordrhein-Westfalen 121
5.3.3 Saarland 124
5.3.4 Schleswig-Holstein 127
5.4 Stadtstaaten ohne bestehende oder mit nur gering ausgebauten Strukturen 129
5.4.1 Berlin 129
5.4.2 Bremen 131
5.4.3 Hamburg 133
6 Mögliche Einsparpotenziale für das Gesundheitssystem 135 6.1 Aufwands- und Kosteneinsparungen bei den Organkrebszentren 136 6.2 Aufwands- und Kosteneinsparungen bei der epidemiologischen
Krebsregistrierung 137
6.3 Aufwands- und Kosteneinsparungen beim Disease Management Programm
Brustkrebs 138
6.4 Aufwands- und Kosteneinsparungen beim AQUA/BQS-Verfahren 139
7 Nutzenanalyse der klinischen Krebsregister 139
7.1 Vorgehensweise 139
7.2 Internationale Erfahrungen mit klinischen Krebsregistern 141
7.2.1 Nordeuropa 141
7.2.2 Großbritannien 145
7.2.3 Zusammenfassende Einschätzung 148
7.3 Potentielle Einsatzmöglichkeiten klinischer Krebsregisterdaten sowie
praktische Anwendungsbeispiele 150
7.3.1 Auswertung und Darstellung der onkologischen Prozess- und
Ergebnisqualität 150
7.3.2 Leistungsvergleiche und externe Qualitätssicherung 152 7.3.3 Qualitätstransparenz und Qualitätsberichterstattung 155 7.3.4 Interne Qualitätssicherung durch interdisziplinäre Zusammenarbeit 156
7.3.5 Unterstützung von Organkrebszentren 158
7.3.6 Versorgungsforschung 160
7.3.7 Forschungsunterstützung 163
7.3.8 Überprüfung evidenzbasierter Leitlinien 165
7.3.9 Steuerung der Patientennachsorge 167
7.3.10 Unterstützung bei der Versorgungsplanung 169
7.4.7 Erwarteter Einfluss auf die Höhe der Behandlungskosten 176 7.4.8 Erwarteter Einfluss auf die interdisziplinäre Zusammenarbeit 177 7.4.9 Erwarteter Einfluss auf Überprüfung der Umsetzung und Wirkung von
Behandlungsleitlinien 177
7.4.10 Erwartete Beiträge zur Versorgungsforschung 178 7.4.11 Erwartetes Einsparpotential durch Übernahme weiterer
Auswertungen zur Qualitätssicherung 179
7.4.12 Zusammenfassung der Ergebnisse 179
8 Zusammenfassung und Handlungsempfehlungen 181
8.1 Zusammenfassung 181
8.2 Handlungsempfehlungen 183
9 Fazit 190
10 Literaturverzeichnis 192
Abbildungsverzeichnis
Abbildung 1: Verwendungsmöglichkeiten klinischer Krebsregistrierung 10 Abbildung 2: Rücklauf der Strukturerhebungsbögen (Fallzahl) 18 Abbildung 3: Räumliche Verteilung der in der Strukturanalyse ausgewerteten Register 19 Abbildung 4: Primärer Zuständigkeitsbereich der klinischen Krebsregister (Fallzahl, N=46)21 Abbildung 5: Art der dokumentierten Tumorfälle (Fallzahl, N=46, Mehrfachnennungen
möglich) 22
Abbildung 6: Einrichtungsbezogene Register: Anzahl der 2009 neu ins Register
aufgenommenen Tumorerkrankungen (Fallzahl, N=22) 24
Abbildung 7: Behandlungsort- und bevölkerungsbezogene Register: Anzahl der 2009 neu ins Register aufgenommenen Tumorerkrankungen (Fallzahl, N=24) 25 Abbildung 8: Einrichtungsbezogene Register: Dokumentation nach Eingang der
Meldungen (Fallzahl, N=19) 26
Abbildung 9 Behandlungsort- und bevölkerungsbezogene Register: Dokumentation nach
Eingang der Meldungen (Fallzahl, N=22) 26
Abbildung 10: Durchschnittliche Anteile der Meldungen, die innerhalb der folgenden
Zeiträumen eingehen (in Prozent, N=43) 28
Abbildung 11: Dokumentationsumfang im Vergleich zum Basisdatensatz (Fallzahl, N=46) 29 Abbildung 12: Grundsätzlich dokumentierte Datenarten (Fallzahl, N=46) 30 Abbildung 13: Durchschnittlicher Anteil der Krebsfälle, für den die Daten tatsächlich
vorliegen (in Prozent, N=41-43) 31
Abbildung 14: Anzahl der Register, die folgende Datenquellen für ihre Eingaben ins
klinische Krebsregister verwenden (Fallzahl, N=46). 33
Abbildung 15: Zusammenarbeit zwischen klinischen und epidemiologischen
Krebsregistern (Fallzahl, N=36) 35
Abbildung 20: Behandlungsort- und bevölkerungsbezogene Register mit
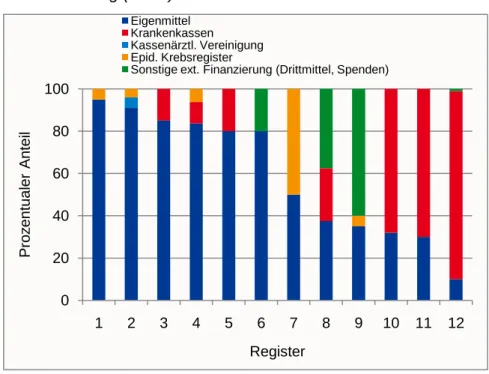
Mischfinanzierung (N=12) 42
Abbildung 21: Datenverwendungen zur Darstellung der Versorgungsqualität (Fallzahl,
N=45, Mehrfachnennung möglich) 47
Abbildung 22: Einrichtungsbezogene Register: Häufigkeit von Auswertungen für die
Leistungserbringer (Fallzahl, N=21) 48
Abbildung 23: Behandlungsort- und bevölkerungsbezogene Register: Häufigkeit von Auswertungen für die Leistungserbringer (Fallzahl, N=24) 49 Abbildung 24: Einrichtungsbezogene Register: Häufigkeit von Auswertungen für
verschiedene Zielgruppen (Fallzahl, N=21) 50
Abbildung 25: Behandlungsort- und bevölkerungsbezogene Register: Häufigkeit von Auswertungen für verschiedene Zielgruppen (Fallzahl, N=24) 50 Abbildung 26: Einrichtungsbezogene Register: Häufigkeit der Datennutzung zu internen
Zwecken (Fallzahl, N=21) 51
Abbildung 27: Behandlungsort- und bevölkerungsbezogene Register: Häufigkeit der
Datennutzung zu internen Zwecken (Fallzahl, N=24) 52
Abbildung 28: Einrichtungsbezogene Register: Häufigkeit der Datennutzung zu
Forschungszwecken (Fallzahl, N=21) 53
Abbildung 29: Behandlungsort- und bevölkerungsbezogene Register: Häufigkeit der
Datennutzung zu Forschungszwecken (Fallzahl, N=24) 53
Abbildung 30: Grundsätzliche Fähigkeit zur Durchführung weiterer Datensammlungen zur
Qualitätssicherung (Fallzahl, N=45) 56
Abbildung 31: Methodisches Vorgehen Detailanalyse 66
Abbildung 32: Untersuchte Registertypen 68
Abbildung 33: Vergleich der Mitarbeiterzahl Gesamt (in VZÄ) 79 Abbildung 34: Vergleich der durchschnittlichen Personalkosten je VZÄ (in €) 79 Abbildung 35: Vergleich der Mitarbeiter/innen je 100.000 Einwohnern (in VZÄ) 80 Abbildung 36: Vergleich der Zahl der beschäftigen Dokumentare/Dok.-Assistenten je
100.000 Einwohner 81
Abbildung 37: Vergleich der Gesamtkosten ohne Meldevergütung je 100.000 Einwohner
(in €) 82
Abbildung 38: Matrix zur Gesamtsituation in den Bundesländer 90
Abbildung 39: Kartenübersicht zum Strukturerreichungsgrad in den Bundesländern 90 Abbildung 40: Einzugsgebiete der klinischen Krebsregister in Bayern 92 Abbildung 41: Einzugsgebiete der klinischen Krebsregister in Brandenburg 95 Abbildung 42: Einzugsgebiete der klinischen Krebsregister in Mecklenburg-Vorpommern100 Abbildung 43: Potentielle Nutzergruppen flächendeckender klinischer Krebsregister 169
Tabellenverzeichnis
Tabelle 1: Vergleich epidemiologischer und klinischer Krebsregister 12 Tabelle 2: Übersicht über die in die Strukturanalyse einbezogenen klinischen
Krebsregister 17
Tabelle 3: Einrichtungsbezogene Register: Anzahl betreuter Behandlungseinrichtungen
(N=22) 22
Tabelle 4: Behandlungsort- und bevölkerungsbezogene Register: Anzahl betreuter
Behandlungseinrichtungen (N=24) 23
Tabelle 5: Vollständigkeit der Registerdaten (N=41-43) 32
Tabelle 6: Einrichtungsbezogene Register: Vollzähligkeit (in Prozent) 37 Tabelle 7: Behandlungsort- und bevölkerungsbezogene Register: Vollzähligkeit (in
Prozent) 37
Tabelle 8: Durchschnittliche Finanzierungsanteile der Kostenträger in Prozent (N=44) 40 Tabelle 9: Finanzierungskombinationen bei einrichtungsbezogenen Registern (N=20) 40 Tabelle 10: Finanzierungskombinationen bei behandlungsort- und
bevölkerungsbezogenen Registern (N=24) 41
Tabelle 11: Gesamtzahl der Vollzeitäquivalente (N=43) 43
Tabelle 12: Durchschnittliche Relation zwischen der Zahl der bearbeiteten Meldungen und
der Zahl der Vollzeitäquivalente (N=32) 43
Tabelle 13: Durchschnittliche Höhe der Personalkosten pro Vollzeitäquivalent in Euro
(N=27) 44
Tabelle 14: Durchschnittliche Höhe der Weiterbildungskosten pro Vollzeitäquivalent in
Euro (N=27) 44
Tabelle 15: Behandlungsort- und bevölkerungsbezogene Register: weitere Kosten pro
bearbeiteter Meldung (N=19) 45
Tabelle 16: Behandlungsort- und bevölkerungsbezogene Register: weitere Kosten pro
bearbeitetem Erstbericht (N=19) 45
Tabelle 17: Übersicht über den wahrgenommenen Nutzen für die verschiedenen
Zielgruppen aus Sicht der klinischen Krebsregister 58
Tabelle 18: Übersicht über zentrale allgemeine Erfolge aus Sicht der klinischen
Krebsregister 59
Tabelle 19: Übersicht über konkrete Beispiele von Qualitätsverbesserungen aus Sicht der
klinischen Krebsregister 61
Tabelle 20: Zusammenfassung der zentralen Probleme aus Sicht der klinischen
Krebsregister 63
Tabelle 21: Mindestkriterien für die Auswahl der in die Detailanalyse einzubeziehenden
Register 67
Tabelle 22: Qualitätskriterien für die Auswahl der in die Detailanalyse einzubeziehenden
Register 67
Tabelle 23: Sektorenübergeifende Register an großen Tumorzentren/ Onkologischen
Schwerpunkten: Merkmale 70
Tabelle 24: Sektorenübergreifendes Register außerhalb eines großen Zentrums:
Merkmale 73
Tabelle 25: Register an einem großem Zentrum, das nur für den stationären Bereich
dokumentiert: Merkmale 75
Tabelle 26: Überblick über die Struktur und Kostendaten der sieben Register der
Detailanalyse 77
Tabelle 27: Leistungsdaten eines prototypischen klinischen Krebsregisters mit
Bevölkerungsbezug 83
Tabelle 28: Personalbedarfsschlüssel und Personalkostenplanung 84
Tabelle 29: Flächenbedarfsplanung 85
Tabelle 30: Kalkulation der Mietkosten 85
Tabelle 31: Bedarfsplanung IT- und Betriebs- und Geschäftsausstattung 86
Tabelle 32: Sonstige Kosten 86
Tabelle 33: Kostenkalkulation für ein prototypisches klinisches Krebsregister mit einem
Einzugsgebiet von 2 Mio. Einwohnern 87
Tabelle 34: Gesamtkosten je Einwohner (ohne Meldevergütung) in Abhängigkeit von der
Registergröße und der Lage 88
1 Hintergrund
Im Nationalen Krebsplan („Ziel 8“) kommt den klinischen Krebsre- gistern eine besondere Schlüsselstellung zu. Durch die verlaufs- begleitende, sektorenübergreifende Dokumentation sollen die kli- nischen Krebsregister zur Darstellung der onkologischen Versor- gungsqualität, zur onkologischen Qualitätsberichterstattung sowie zur Schaffung von Qualitätstransparenz in der onkologischen Ver- sorgung beitragen.1
1.1 Zielsetzung klinischer Krebsregistrierung
Hauptzielsetzung der klinischen Krebsregistrierung ist somit die Erfassung und öffentliche Bereitstellung von Informationen, an- hand derer sich der Status Quo der onkologischen Versorgungs- qualität sowohl in Bezug auf die Struktur-, Prozess- als auch Er- gebnisqualität abbilden lässt und sich Maßnahmen für qualitative Verbesserungen in der Versorgung entwickeln und überprüfen las- sen. Die klinische Krebsregistrierung gilt somit als ein wesentliches Instrument der onkologischen Qualitätssicherung.
Abbildung 1: Verwendungsmöglichkeiten klinischer Krebsregistrierung
Eigene Darstellung.
Im konsentierten Zielepapier 8 der Arbeitsgruppe 2 des Nationalen Krebsplans werden in erster Linie fünf Verwendungsmöglichkeiten
1 Bundesministerium für Gesundheit. Im Internet verfügbar unter:
http://www.bmg.bund.de/SharedDocs/Standardartikel/DE/AZ/N/Glossarbegriff-Nationaler-Krebsplan.html (Stand 30.07.10).
Überprüfung der Implemen-
tierung u.
Wirksamkeit von Leitlinien
Qualitätsverglei che zw.
Bandlungseinric htungen
Beurteilung des Nutzens von Krebstherapien
Aufdeckung inakzeptabler Qualitätsuntersc
hiede
Unterstützung der Auswahlentsche
idung der Patient/innen
der in den klinischen Krebsregistern dokumentierten Daten betont (s. Abbildung 1):
• Eine vollzählige und vollständige klinische Krebsregistrie- rung ermöglicht die Überprüfung der Implementierung und Wirksamkeit der evidenzbasierten Versorgungsleitlinien (S3-Leitlinien).
• Anhand der in den Krebsregistern dokumentierten Thera- pie- und Verlaufsdaten kann der Nutzen und die Wirtschaft- lichkeit innovativer Krebstherapien beurteilt werden.
• Auf Basis der Registerdaten können Qualitätsvergleiche zwischen den verschiedenen Behandlungseinrichtungen vorgenommen werden.
• Anhand der Qualitätsvergleiche können eventuelle inak- zeptable Qualitätsunterschiede zwischen Behandlungsein- richtungen identifiziert und entsprechende Konsequenzen eingeleitet werden.
• Auswertungen der Registerdaten können Transparenz über Leistungserbringer mit besonders guter Versorgungsquali- tät schaffen und somit die Auswahlentscheidung der Pati- entinnen und Patienten unterstützten.2
1.2 Unterschiede zwischen klinischer und epidemiologischer Krebsregistrierung
Diese vielfältigen Verwendungsmöglichkeiten sind Resultat der besonderen Struktur- und Organisationsmerkmale der klinischen Krebsregister. Kennzeichnend für die klinischen Krebsregister ist der Ansatz einer umfassenden, verlaufsbegleitenden Dokumenta- tion von Krebsfällen. Damit unterscheiden sie sich in zentraler Weise von den epidemiologischen Krebsregistern, die inzwischen in allen Bundesländern aufgebaut wurden oder sich aktuell im Auf- bau befinden (s. Tabelle 1).
Im Hauptinteresse der epidemiologischen Krebsregister steht die Erfassung aller Krebserkrankungen, die in einem definierten Ge-
daher Identitätsdaten wie Alter und Geschlecht, Diagnosedaten sowie Daten zur Überlebenszeit der betroffenen Patientinnen und Patienten. Angaben zur Therapieart werden in der Regel nur rudi- mentär erfasst.
Im Gegensatz dazu sind klinische Krebsregister stärker auf die Versorgung der Patientinnen und Patienten durch die einzelnen Leistungserbringer im ambulanten und stationären Sektor fokus- siert. Vor allem durch die möglichst detaillierte Dokumentation der genauen Therapie und des Verlaufs sollen Optimierungspotentiale in der Behandlung aufgedeckt und entsprechende Qualitätsver- besserungen angestoßen werden.
Tabelle 1: Vergleich epidemiologischer und klinischer Krebsregister
Epidemiologische Krebsregister
Klinische Krebsregister
Zentrales Erkenntnisinteresse Erhebung, Speicherung, Ver- arbeitung, Analyse und Inter- pretation von Daten über das Auftreten und die Häufigkeit von Krebserkrankungen in definierten
Erfassungsgebieten3
Qualitätssicherung der onko- logischen Versorgung, Abbil- dung der Struktur-, Prozess- und Ergebnisqualität
Dokumentationsziel Erfassung aller Krebserkran- kungen, die in einem bestimm- ten Gebiet auftreten
Erfassung aller Krebspatien- tinnen und Krebspatienten, die an einer bestimmten Einrich- tung bzw. einem Einrichtungs- verbund oder in einem defi- nierten Einzugsgebiet behan- delt wurden4
Dokumentationsumfang Identitätsdaten, Diagnoseda- ten, Therapieart, Lifestatus- und Sterbedaten
Identitätsdaten, Diagnoseda- ten, Therapiedaten, Verlaufs- daten, Lifestatus- und Sterbe- daten
Eigene Darstellung.
1.3 Voraussetzung für die Qualitätssicherung durch klinische Krebsregister
Dass die klinischen Krebsregister auch tatsächlich die gesamte onkologische Versorgungsqualität abbilden können, ist an mehrere
3 Robert Koch-Institut, Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (GEKID) (2010), S.5.
4 Definition der Arbeitsgemeinschaft Deutscher Tumorzentren e.V. (ADT). Im Internet unter:
Grundvoraussetzungen gebunden, die sich aus den bestehenden Versorgungsstrukturen in Deutschland und der besonderen Auf- gabenstellung der klinischen Krebsregister ergeben.
Als eine wesentliche Vorbedingung gilt die sektorenübergreifen- de Dokumentation. Damit die einzelnen Leistungserbringer ihre Leistungen anhand der Registerdaten kritisch reflektieren können, benötigen sie Daten darüber, welche Ergebnisse bei den behan- delten Patientinnen und Patienten im Anschluss an die eigene Di- agnosestellung und/oder Therapie aufgetreten sind (Bildung eines Rezidivs, Remission, Tod etc.). Da über 90% der Leistungen für Krebspatientinnen und -patienten ambulant erbracht werden, ist also eine Zusammenführung der Therapie- und Verlaufsdaten der verschiedenen Versorgungssektoren essentiell.5
Analog zu einer sektorenübergreifenden Dokumentation ist ideal- erweise auch eine enge Vernetzung der regionalen klinischen Krebsregister erforderlich. Nur so kann sichergestellt werden, dass auch der weitere Krankheitsverlauf von Patientinnen und Pa- tienten, die außerhalb des einrichtungs- oder wohnortsbezogenen Einzugsgebiets der einzelnen Register behandelt werden, erfasst wird und in die Beurteilung der Ergebnisqualität (vor allem Überle- benszeit, tumorfreie Zeit) einfließen kann.6
Vor dem Hintergrund, dass die epidemiologisch relevanten Daten eine Teilmenge der klinischen Registerdaten darstellen, wird im Zielepapier 8 zudem eine „enge Kooperation und Abstimmung zwischen klinischen und epidemiologischen Krebsregistern (…) im Sinne des Gebots der Datenökonomie (Mehrfachnutzung von Da- ten), Datensparsamkeit und Datentransparenz“ als notwendig er- achtet.7
Soll durch die klinischen Krebsregister eine umfassende Qualitäts- transparenz in der onkologischen Versorgung hergestellt werden, bedeutet dies zudem, dass die Versorgungsqualität bundesweit flächendeckend, vollzählig und sektorenübergreifend dokumentiert wird. Voraussetzung hierfür ist laut dem Zielepapier 8 der „flä- chendeckende Ausbau klinischer Krebsregister."8
1.4 Zielsetzung des Gutachtens
Krebsregister erforderlich sind und welcher Nutzen von diesem Ausbau zu erwarten ist. Mit der ermittelten Aufwand-Nutzen- Abschätzung soll die Grundlage für die weitere Umsetzung des Ziels 8 geschaffen werden.
2 Vorgehensweise
Um den Aufwand und Nutzen eines flächendeckenden Ausbaus klinischer Krebsregister abschätzen zu können, ist zunächst eine Bestandsaufnahme der bestehenden klinischen Krebsregister notwendig. Zu diesem Zweck wurden im Rahmen einer Struktur- analyse mittels eines Strukturerhebungsbogens9
Zur Abschätzung der Kosten und Kostenstrukturen der klinischen Krebsregister werden in einem zweiten Analyseschritt ausgewählte Krebsregister einer Detailanalyse unterzogen. Die ausgewählten Register werden vor allem hinsichtlich Organisation, Output und Kostenstruktur untersucht. Die Auswahl der in die Detailanalyse einbezogenen Register erfolgte dabei nach einem abgestimmten Verfahren kriteriengeleitet auf Basis der Ergebnisse der Struktur- analyse. Aufbauend auf den Ergebnissen der Detailanalyse wer- den Modellrechnungen zu den Betriebskosten eines prototypi- schen klinischen Krebsregisters entwickelt (Kapitel 4).
Aufbau und Or- ganisation, Dokumentationsumfang, Meldewege und Informations- quellen, Kosten und Finanzierung, Verwendung der Daten sowie die Nutzeneinschätzung der bestehenden, nachweislich aktiven klinischen Krebsregister erhoben (Kapitel 3).
Um den Aufwand einer Umsetzung eines bundesweit flächende- ckenden Systems klinischer Krebsregister abzuschätzen, wird im dritten Analyseschritt die Gesamtsituation in den Bundesländern untersucht und eine Einschätzung zum bisherigen Strukturerrei- chungsgrad abgeleitet. In die Beschreibungen der Gesamtsituati- on fließen dabei Erkenntnisse aus der Strukturanalyse sowie aus Fachgesprächen auf Ebene der zuständigen Landesministerien ein (Kapitel 5).
In einem vierten Analyseschritt werden direkte Einsparpotenziale für das Gesundheitssystem im Falle der erfolgreichen Umsetzung eines flächendeckenden Systems klinischer Krebsregister analy- siert (Kapitel 6).
Hieran schließt sich in einem fünften Analyseschritt die Bewertung des Nutzens eines bundesweit flächendeckenden Aufbaus klini- scher Krebsregister an. Grundlage für die Nutzenbewertung sind
9 Als Orientierung bei der Entwicklung des Strukturerhebungsbogens diente der Fragebogen zu den Funktionen und Ar- beitsweisen der klinischen Krebsregister (Version 1: 17.04.2008), der vom Forum Klinischer Krebsregister entwi- ckelt wurde.
dabei Literaturrecherchen sowie die Auswertung von Fachgesprä- chen mit Vertretern der Zielgruppen der klinischen Krebsregister, d.h. Patientenvertretern, Leistungserbringern, Kostenträgern, Poli- tik und Versorgungsforschung (Kapitel 7).
Im Anschluss an die Kosten- und Nutzenbewertung werden beide Ergebnisse zusammengeführt und Handlungsempfehlungen abge- leitet (Kapitel 8).
3 Ergebnisse der Strukturerhebung der klinischen Krebsregister
3.1 Untersuchungsansatz und Rücklauf
Eine Einschätzung der Kosten und des Nutzens eines flächende- ckenden Ausbaus klinischer Krebsregister setzt zunächst eine um- fassende Bestandsaufnahme der bestehenden Strukturen voraus.
Allerdings weist die Landschaft der klinischen Krebsregister nicht nur zwischen den einzelnen Bundesländern, sondern auch inner- halb der Bundesländer eine erhebliche Heterogenität auf. Diese Heterogenität erstreckt sich unter anderem auf die unterschiedli- chen Registerorganisationen, den Grad der Flächendeckung im Bundesland, den Grad der Steuerung auf Ebene der Landespolitik sowie auf die verschiedenen Finanzierungsstrukturen.
Eine mehr oder weniger umfassende und strukturierte Erfassung klinischer Daten von Krebspatientinnen und -patienten findet in Deutschland sowohl an den zahlreichen Tumorzentren,
Comprehensive Cancer Centers, Onkologischen Schwerpunkten, Universitätskliniken, einzelnen Krankenhäusern und Krankenhaus- verbünden, Nachsorgeleitstellen als auch im zunehmenden Maß in den Organtumorzentren statt.
Vor dem Hintergrund dieser vielfältigen und z.T. wenig übersichtli- chen Registertätigkeiten kann und wird mit der durchgeführten Strukturanalyse kein Anspruch auf vollständige Abdeckung aller Registerstrukturen erhoben. Stattdessen wurde die Strukturanaly- se bewusst auf klinische Krebsregister beschränkt, die nachweis-
• Mitgliedschaft im Forum Klinischer Krebsregister (Arbeits- gruppe des Kooperationsverbundes Qualitätssicherung durch Klinische Krebsregister KoQK)10
Dieses Vorgehen hat den Vorteil, dass die Ergebnisse eine höhere Vergleichbarkeit aufweisen, da für die Register zumindest ein Min- destmaß an ähnlichen Organisations- und Arbeitsstrukturen ange- nommen werden kann. Zugleich ist anhand der begrenzten Aus- wahl eine zielgerichtete Identifikation von Registern möglich, die in die Detailanalyse einfließen sollen. Gleichzeitig lässt sich eine so heterogene Struktur, wie sie im Bereich der klinischen Krebsregist- rierung vorliegt, zweckmäßiger durch zusammenfassende qualita- tive Fachgespräche als durch eine quantitative Erhebung erfassen.
Die erheblich divergierenden Strukturen können aufgrund der zu Auswertungszwecken notwendigen vorgegebenen Antwortkatego- rien in einer Befragung nur eingeschränkt abgebildet werden.
sowie aktive Betei- ligung an der gemeinsamen Abfrage der Deutschen Krebs- gesellschaft und der ADT zur Zusammenarbeit klinischer Register und Organkrebszentren.
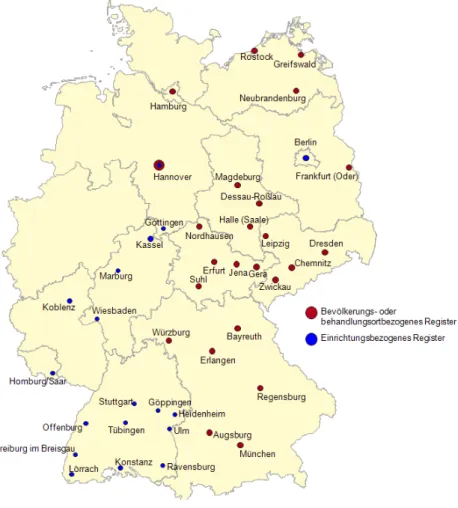
Insgesamt wurden 58 Register im Rahmen der Strukturanalyse angeschrieben. Diese Register verteilen sich relativ ungleichmäßig auf die verschiedenen Bundesländer (s. Abbildung 3). Anhand die- ser Verteilung allein können keine Aussagen über das Ausmaß der Registrierungstätigkeit abgeleitet werden, stattdessen ist diese Verteilung einerseits das Resultat der festgelegten Auswahlkriteri- en sowie andererseits und vorrangig das Resultat der landespoliti- schen Rahmenbedingungen, unter denen die Register agieren.11 Die einzelnen für die Strukturanalyse kontaktierten Register sind in der folgenden
Tabelle 2 dargestellt.
10 S. Geschäftsordnung des KoQK § 7 Abs. 2.
11 Zum Beispiel wird Brandenburg zusammengefasst als ein Register dargestellt, da die zugrunde liegenden fünf regiona- len Register an den Onkologischen Schwerpunkten und Tumorzentren eng zusammenarbeiten und regelmäßig ihre Daten zusammenführen. In Berlin werden dagegen fünf Register gezählt, da diese nur in geringem Umfang mitei- nander kooperieren und von daher von keiner einheitlichen Struktur gesprochen werden kann.
Tabelle 2: Übersicht über die in die Strukturanalyse einbezogenen klinischen Krebsregister
Aktiv arbeitende klinische Krebsregister Baden-Württemberg (16)
Comprehensive Cancer Center Freiburg
Comprehensive Cancer Center Tübingen
Comprehensive Cancer Center Ulm
NCT Heidelberg
Onkologischer Schwerpunkt Göppingen
Onkologischer Schwerpunkt Heilbronn
Onkologischer Schwerpunkt Karlsruhe
Onkologischer Schwerpunkt Konstanz-Singen
Onkol. Schwerpunkt Lörrach-Rheinfelden
Onkol. Schwerpunkt Ludwigsburg-Bietigheim
Onkologischer Schwerpunkt Oberschwaben
Onkologischer Schwerpunkt Ortenaukreis
Onkologischer Schwerpunkt Ostwürttemberg
Onkologischer Schwerpunkt Reutlingen
Onkologischer Schwerpunkt Stuttgart
Onkol. Schwerpunkt Villingen-Schwenningen
Bayern (6)
Tumorzentrum Augsburg
Tumorzentrum Erlangen-Nürnberg
Tumorzentrum München
Tumorzentrum Oberfranken
Tumorzentrum Regensburg
Tumorzentrum Würzburg
Berlin (5)
Tumorzentrum Berlin-Buch
Brandenburg (1)
Hamburg (1)
Hamburgisches Krebsregister
Hessen (3)
Onkologischer Schwerpunkt Wiesbaden
Mecklenburg-Vorpommern (4)
Tumorzentrum Neubrandenburg
Tumorzentrum Rostock
Tumorzentrum Schwerin
Tumorzentrum Vorpommern
Niedersachsen (3)
Kassenärztliche Vereinigung Niedersachsen
Tumorzentrum Göttingen
Tumorzentrum Hannover
Nordrhein-Westfalen (3)
Comprehensive Cancer Center Münster
Onkologischer Schwerpunkt Hamm
Westdeutsches Tumorzentrum Essen
Rheinland-Pfalz (2)
Tumorzentrum Koblenz
Tumorzentrum Rheinland-Pfalz
Saarland (1)
Tumorzentrum Homburg
Sachsen (4)
Tumorzentrum Chemnitz
Tumorzentrum Dresden
Tumorzentrum Leipzig
Tumorzentrum Zwickau
Sachsen-Anhalt (3)
Tumorzentrum Anhalt
Tumorzentrum Halle
Tumorzentrum Magdeburg
Schleswig-Holstein (1)
Tumorzentrum Kiel
Thüringen (5)
Tumorzentrum Erfurt
Tumorzentrum Gera
Tumorzentrum Jena
In Abbildung 2 wird der Rücklauf der Strukturbögen dargestellt.
Insgesamt konnte bis zum Ende der Eingangsfrist eine Rücklauf- quote von 86 Prozent erzielt werden. In die folgende Auswertung der Strukturanalyse fließen 46 der eingegangenen und auswertba- ren Strukturerhebungsbögen ein.12Abbildung 3 zeigt, wie sich die in der Strukturanalyse ausgewerteten Register räumlich auf das Gebiet der Bundesrepublik Deutschland verteilen.
Abbildung 2: Rücklauf der Strukturerhebungsbögen (Fallzahl)
12 Insgesamt wurden 50 Strukturbögen bearbeitet zurückgeschickt. Zwei dieser Bögen wurden für die Auswertungen nicht berücksichtigt, da sie aufgrund struktureller Umbrüche die Situation zum Zeitpunkt Ende 2008 beschreiben. Ein Bo- gen konnte durch das Register nicht entsprechend ausgefüllt werden, da sich das Register ebenfalls im Umbruch befindet und geht daher ebenfalls nicht in die Untersuchung ein. Ein Nachsorgeregister unterscheidet sich so stark von den anderen klinischen Krebsregistern, dass die Angaben zur Vermeidung von Verfälschungen nicht in die Auswertungen einbezogen wurden.
0 2 4 6 8 10 12 14 16 18
Anzahl der Register Angeschriebene Register
Abbildung 3: Räumliche Verteilung der in der Strukturanalyse aus- gewerteten Register
3.2 Aufbau und Organisation der klinischen Krebsregister
3.2.1 Primärer räumlicher Zuständigkeitsbereich der Register
Im Kern lassen sich auf Basis der Strukturerhebung drei Grund- formen von klinischen Krebsregistern voneinander unterscheiden:
1. Einrichtungsbezogene Krebsregister
2. Behandlungsortbezogene Krebsregister
Kennzeichen behandlungsortbezogener Krebsregister ist im Ge- gensatz dazu die Dokumentation von Krebsfällen, die von ambu- lanten oder stationären Einrichtungen, die innerhalb eines geogra- fisch fest definierten Einzugsgebiets tätig sind, behandelt werden.
Sofern der Wohnort der betroffenen Patientinnen und Patienten außerhalb dieses Einzugsgebiets liegt, werden Daten häufig zwi- schen den Registern ausgetauscht (z.B. vermittelt über die Ver- trauensstelle des epidemiologischen Registers). Insofern ist die Grenze zwischen behandlungsort- und bevölkerungsbezogenen Krebsregistern häufig fließend.
3. Bevölkerungsbezogene Krebsregister
Im Fokus der bevölkerungsbezogenen Krebsregister steht die möglichst vollzählige Dokumentation von Krebsfällen, die bei Ein- wohnern eines geografisch fest definierten Einzugsgebiets auftre- ten, unabhängig vom Behandlungsort. Damit ähneln diese klini- schen Krebsregister sehr stark den epidemiologischen Landes- krebsregistern. Die behandelnden Leistungserbringer melden ihre Krebsfälle je nach Wohnort ihrer Patientinnen und Patienten unter Umständen an verschiedene Register. Häufig erfolgt jedoch ein Datenaustausch zwischen den Registern.
Aufgrund der starken Ähnlichkeit von behandlungsort- und bevöl- kerungsbezogenen Register lässt sich zusammenfassend als zent- rales Unterscheidungsmerkmal das Vorliegen oder Fehlen eines expliziten Bevölkerungsbezugs definieren.
Im Rahmen der Strukturanalyse ergibt sich die in Abbildung 4 dar- gestellte Verteilung in Bezug auf die oben beschriebenen Zustän- digkeitsbereiche.
22 der 46 in die Strukturanalyse einbezogenen Register (48%) ordnen sich selbst als einrichtungsbezogene Register ein. Weitere 18 Register beschreiben sich als behandlungsortbezogene Regis- ter. Die kleinste Gruppe ist mit insgesamt 6 Registern die der be- völkerungsbezogenen Register.
Es lässt sich eine klare räumliche Verteilung der Register feststel- len. Einrichtungsbezogene Register sind vor allem in Baden- Württemberg, Berlin, Hessen, Niedersachsen und Rheinland-Pfalz zu finden. Die behandlungsortbezogenen Register konzentrieren sich auf Bayern, Mecklenburg-Vorpommern, Sachsen-Anhalt und Thüringen. Bevölkerungsbezogene Register bestehen in Branden- burg, Hamburg und Sachsen (s. Abbildung 3).
Abbildung 4: Primärer Zuständigkeitsbereich der klinischen Krebs- register (Fallzahl, N=46)
3.2.2 Art der dokumentierten Tumorfälle
Alle 46 Register dokumentieren Tumorfälle, deren Erstdiagnose im zuständigen einrichtungs- oder behandlungsortbezogenen Ein- zugsbereich gestellt wird. Jeweils 45 bzw. 44 Register dokumen- tieren Tumorfälle, die weiterbehandelt werden oder nachgesorgt werden. 40 Register dokumentieren Tumorfälle, die andernorts erstdiagnostiziert wurden.
Weniger als die Hälfte der Register (N=21) gibt an, dass sie Tu- morfälle dokumentieren, deren Nachsorge gesteuert wird. Dieser Wert ist vor allem als Hinweis darauf zu verstehen, dass nicht alle Register Krebsnachsorge organisieren bzw. als Nachsorgeleitstel- len fungieren. In keinem der befragten Krebsregister findet eine Fokussierung auf nur eine bestimmte Lokalisation von Krebsfällen statt (s. Abbildung 5).
22 18
6
Einrichtungsbezogen Behandlungsortbezogen Bevölkerungsbezogen
Abbildung 5: Art der dokumentierten Tumorfälle (Fallzahl, N=46, Mehrfachnennungen möglich)
3.2.3 Größenunterschiede der Register
Analog zu den oben beschriebenen primären räumlichen Zustän- digkeitsbereichen ergeben sich erhebliche Größenunterschiede zwischen den Registern. Einrichtungsbezogene Krebsregister sind für eine wesentlich geringere Anzahl an Behandlungseinrichtun- gen, die Krebspatientinnen und -patienten versorgen, zuständig als die behandlungsort- oder bevölkerungsbezogenen Register (s.
Tabelle 3 und Tabelle 4).
Tabelle 3: Einrichtungsbezogene Register: Anzahl betreuter Be- handlungseinrichtungen (N=22)
Spannweite Arithm.
Mittel
Median
Krankenhäuser 1 bis 17 4,8 3
Pathologien
(stationär u. ambulant)
0 bis 10 1,7 1
Dermatologien
(stationär u. ambulant)
0 bis 3 0,7 1
Onkologische Schwerpunkt- praxen
0 bis 7 1,0 0
Reha-Einrichtungen 0 bis 1 0,1 0
Andere ambulante Arztpraxen 0 bis 9 0,7 0 Die kleinsten einrichtungsbezogenen Register sind für ein Kran- kenhaus (bestehend aus einer oder mehreren klinisch tätigen Ab- teilungen) tätig, die größten für bis zu 17 Krankenhäuser. Maximal werden 10 Pathologien und bis zu 7 onkologische Schwerpunkt- praxen betreut. Einrichtungen des ambulanten Sektors werden eher selten betreut.
0
21
40 44
45 46
0 20 40
Nur Tumorfälle einer bestimmten Lokalisation
Tumorfälle, deren Nachsorge gesteuert wird Tumorfälle, die anderorts erstdiagnostiziert wurden Tumorfälle, die nachgesorgt werden Tumorfälle, die weiterbehandelt
werden
Tumorfälle, deren Erstdiagnose gestellt wird
Anzahl der Register
Erhebliche Größenunterschiede treten auch innerhalb der Gruppe der behandlungsort- und bevölkerungsbezogenen Register auf.
Die Anzahl der betreuten Krankenhäuser bewegt sich zwischen 3 und 144 Krankenhäusern, die Anzahl der Dermatologien, von de- nen die Krebsregister Meldungen erhalten, zwischen 2 und 212 und die der Onkologischen Schwerpunktpraxen zwischen 1 und 274.
Besonders auffällige Unterschiede treten auch bei der Anzahl der sonstigen ambulanten Arztpraxen auf (10 bis 5.800). Dies ist ver- mutlich zum Teil auf ein unterschiedliches Antwortverhalten zu- rückzuführen. Während einerseits nur Praxen gezählt wurden, die auch tatsächlich regelmäßig onkologische Patientinnen und Pati- enten betreuen, wurden andererseits von den befragten klinischen Krebsregistern alle niedergelassenen Ärzte im Einzugsgebiet ge- zählt.
Tabelle 4: Behandlungsort- und bevölkerungsbezogene Register:
Anzahl betreuter Behandlungseinrichtungen (N=24) Spannweite Arithm.
Mittel
Median
Krankenhäuser 3 bis 144 26,3 15,5
Pathologien
(stationär u. ambulant)
1 bis 43 8,3 6
Dermatologien
(stationär u. ambulant)
2 bis 212 47,1 33
Onkologische Schwerpunkt- praxen
1 bis 274 23,4 6
Reha-Einrichtungen 0 bis 130 8,8 2,5
Andere ambulante Arztpra- xen
10 bis 5800 1318,3 600
3.2.4 Meldebereitschaft der Leistungserbringer
Neben der bloßen Anzahl der Einrichtungen im Einrichtungsver- bund bzw. regionalen Einzugsgebiet, die Krebspatientinnen und -patienten versorgen, ist für ein Krebsregister zudem kennzeich- nend, wie viele dieser Einrichtungen auch tatsächlich regelmäßig Diagnose-, Verlaufs- und Nachsorgedaten an das klinische Krebs- register melden.
an die klinischen Krebsregister sowie durchschnittlich 39% der an- deren ambulanten Arztpraxen.13
3.2.5 Anzahl der neu dokumentierten Tumorerkrankungen
Ein weiterer Indikator zur Kennzeichnung von Größenunterschie- den zwischen den Registern ist die Anzahl der Tumorerkrankun- gen, die im Laufe des Jahres 2009 neu ins Register aufgenommen wurden. Dabei ist es unerheblich, ob die Diagnose bereits vor die- sem Zeitpunkt gestellt wurde.
Es zeigen sich deutliche Größenunterschiede zwischen den ein- richtungsbezogenen sowie behandlungsort- und bevölkerungsbe- zogenen Registern (s. Abbildung 6 und Abbildung 7).
Abbildung 6: Einrichtungsbezogene Register: Anzahl der 2009 neu ins Register aufgenommenen Tumorerkrankungen (Fallzahl, N=22)
13 Diese Zahlen sind aufgrund der Antwortvariationen in Bezug auf die Anzahl der Einrichtungen, die Krebspatienten ver- sorgen, nur einschränkend interpretierbar. Wurde die gesamte Zahl der Arztpraxen im Einzugsgebiet angegeben, wurde in der Folge nur für einen geringen Anteil der Praxen angegeben, dass sie regelmäßig Daten an das Krebs- register melden.
2
6
9 5
Einrichtungsbezogene Register
501 bis 1.000 1.001 bis 2.000 2.001 bis 5.000 mehr als 5000
Abbildung 7: Behandlungsort- und bevölkerungsbezogene Regis- ter: Anzahl der 2009 neu ins Register aufgenommenen Tumorerkrankungen (Fallzahl, N=24)
Die Mehrzahl der einrichtungsbezogenen Register (N=9) hat im Bezugsjahr 2009 zwischen über 2.000 und bis zu 5.000 Tumorer- krankungen neu in die Datenbank aufgenommen. 23% der Regis- ter (N=5) erreichen eine Größenordnung von mehr als 5.000 neu aufgenommenen Tumorfällen. 36% der Register (N=8) weisen ge- ringere Fallzahlen aus (über 500 bis zu 2.000 neue Tumorerkran- kungen).
Bei den behandlungsort- und bevölkerungsbezogenen Registern dominieren die Register mit mehr als 5.000 neu aufgenommenen Tumorerkrankungen (N=17). Die restlichen Register (N=7) errei- chen einen Wert zwischen über 2.000 und bis 5.000 Tumorerkran- kungen.
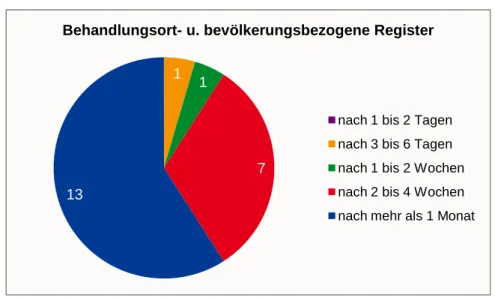
3.2.6 Dokumentationsgeschwindigkeit
Gemäß ihrem Auftrag sollen klinische Krebsregister zentralisiert die gesamten sektorenübergreifenden Krankheitsverlaufsdaten der Patientinnen und Patienten abbilden. Damit die Daten nicht nur retrospektiv ausgewertet werden können, sondern auch bereits während des Behandlungsprozesses zur Behandlungsplanung, für Tumorkonferenzen oder als Information für die verschiedenen Primär- und Sekundärbehandler zur Verfügung stehen, ist eine
0 0
7
17
Behandlungsort- u. bevölkerungsbezogene Register
501 bis 1.000 1.001 bis 2.000 2.001 bis 5.000 mehr als 5000
Bei 42% der einrichtungsbezogenen Register sind dagegen kürze- re Zeiträume der Regelfall.
Abbildung 8: Einrichtungsbezogene Register: Dokumentation nach Eingang der Meldungen (Fallzahl, N=19)14
Abbildung 9 Behandlungsort- und bevölkerungsbezogene Regis- ter: Dokumentation nach Eingang der Meldungen (Fallzahl, N=22)15
Diese Ergebnisse sind als Durchschnittsangaben zu verstehen, da nach der Dokumentationsgeschwindigkeit „im Regelfall“ gefragt wurde. Einzelne Register merken explizit an, dass die Dokumenta-
14 3 Register ohne Angaben.
15 2 Register ohne Angaben.
1
4
3 3
8
Einrichtungsbezogene Register
nach 1 bis 2 Tagen nach 3 bis 6 Tagen nach 1 bis 2 Wochen nach 2 bis 4 Wochen nach mehr als 1 Monat
1 1
7 13
Behandlungsort- u. bevölkerungsbezogene Register
nach 1 bis 2 Tagen nach 3 bis 6 Tagen nach 1 bis 2 Wochen nach 2 bis 4 Wochen nach mehr als 1 Monat
tionsgeschwindigkeit von der Priorität der Meldungen abhängig ist.
So werden Meldungen, die pathologische Befunde betreffen oder Leichenschauscheine/Todesbescheinigungen zum Teil später als andere Therapiedaten eingegeben. Zugleich variiert die Dokumen- tationsgeschwindigkeit bei einigen Registern je nachdem, ob die Meldungen direkt aus der Institution stammen, an der das klinische Krebsregister angesiedelt ist oder nicht. Zum Teilen werden (z.B.
für Zertifizierungsprozesse relevante) bestimmte Entitäten auch bevorzugt behandelt.
Zudem ist zu berücksichtigen, dass gerade bei den behandlungs- ort- und bevölkerungsbezogenen Registern, die Meldungen ver- schiedener an der Behandlung beteiligter Akteure zusammenfüh- ren, eine zeitversetze Erfassung sinnvoll sein kann.
3.2.7 Zeitliche Nähe des Meldungseingangs
Neben der relativ zeitnahen Verarbeitung der Meldungen durch das klinische Krebsregister spielt im Kontext der Datennutzbarkeit auch der zeitnahe Eingang der Meldungen eine entscheidende Rolle, d.h. die Zeit zwischen der Behandlungsepisode und der Meldung an das betreffende klinische Krebsregister. Dabei ist da- von auszugehen, dass die Möglichkeiten einer aktiven Datennut- zung während der Behandlung mit zunehmendem Abstand zwi- schen Behandlungsepisode und Meldungseingang abnehmen.
Im Rahmen der Strukturerhebung wurden die klinischen Krebsre- gister gefragt, für wie viel Prozent der bei ihnen eingehenden Mel- dungen der Dateneingang innerhalb bestimmter Zeitintervalle er- folgt.
Ein Vergleich der verschiedenen Registertypen zeigt, dass der Meldungseingang bei den einrichtungsbezogenen Registern ten- denziell früher erfolgt. Hier gehen durchschnittlich 49% der Mel- dungen innerhalb von weniger als 4 Wochen ein, bei den behand- lungsort- und bevölkerungsbezogenen 34%. Weitere 27% der Meldungen erreichen die einrichtungsbezogenen klinischen Krebs- register innerhalb von 3 Monaten. Bei den behandlungsort- und bevölkerungsbezogenen Registern trifft dies auf 37% der Meldun- gen zu. Etwa 14% der Meldungen erreichen beide Registertypen erst nach sechs Monaten oder später (s. Abbildung 10).
Abbildung 10: Durchschnittliche Anteile der Meldungen, die inner- halb der folgenden Zeiträumen eingehen (in Prozent, N=43)16
3.3 Inhaltlicher Dokumentationsumfang
3.3.1 Orientierung am Basisdatensatz
Im Zielepapier 8 der Arbeitsgruppe 2 des Nationalen Krebsplans wird die besondere Bedeutung eines einheitlichen, verbindlichen Datensatzes herausgestellt. Denn nur durch eine „einheitliche Er- fassung nach gleichen Parametern und Inhalten“ könnten verglei- chende Aussagen zur Versorgungsqualität zwischen den ver- schiedenen Leistungsbringern, den verschiedenen Versorgungs- strukturen sowie den verschiedenen Versorgungsregionen getrof- fen werden.17
Zur Erreichung dieses Ziels wurde von der Arbeitsgemeinschaft Deutscher Tumorzentren (ADT), der Gesellschaft der Epidemiolo- gischen Krebsregister in Deutschland (GEKID), dem CCC Forum, der Deutschen Krebsgesellschaft (DKG), der Deutschen Krebshilfe (DKH) sowie dem Kooperationsverbund Qualitätssicherung durch Klinische Krebsregister (KoQK) 2008 ein gemeinsamer Basisda- tensatz entwickelt, der „die Basis der Erfassung epidemiologischer und klinischer Tumorpatientendaten“ darstellen soll. Einheitliche
16 3 Register ohne Angaben.
17 Arbeitsgruppe 2 des Nationalen Krebsplans (2010).
49,0
26,7
9,1 6,2 8,2
33,9 37,1
15,0
8,1 6,0
0 5 10 15 20 25 30 35 40 45 50
Weniger als 4 Wochen
4 Wochen bis
< 3 Monate
3 Monate bis
< 6 Monate
6 Monate bis
< 9 Monate
mindestens 9 Monate
Prozent
Einrichtungsbezogene Register
Behandlungsort- u. bevölkerungsbezogene Register
ergänzende organspezifische Datensätze werden derzeit noch er- arbeitet.18
Mit diesem Basisdatensatz wurde bereits eine wichtige Vorarbeit für die Vereinheitlichung des Dokumentationsumfangs geleistet.
Allerdings steht und fällt der Erfolg dieses Basisdatensatzes damit, ob er auch tatsächlich von den klinischen Krebsregistern ange- wendet wird.
Mit Ausnahme eines Registers geben 45 Register an, dass sie sich hinsichtlich des Datenumfangs am Basisdatensatz orientieren.
Sechs Register geben an (13%), dass ihr Dokumentationsumfang dem Basisdatensatz entspricht. Bei 7 Registern (15%) ist der Do- kumentationsumfang geringer. Die Mehrzahl der Register (N=33, 72%,) beschreibt den eigenen Dokumentationsumfang dagegen als größer. Dies ist vor allem darauf zurückzuführen, dass von 37 Registern (80%) auch organspezifische Datensätze verwendet werden, die bislang noch nicht vereinheitlicht wurden (s. Abbildung 11).
Abbildung 11: Dokumentationsumfang im Vergleich zum Basisda- tensatz (Fallzahl, N=46)
Bei der Interpretation dieser Angaben ist jedoch zu berücksichtig- ten, dass viele Register nicht für das gesamte Patientenkollektiv den gleichen Datensatz erheben, sondern Unterscheidungen tref-
6
7
33
Entspricht Basisdatensatz Geringer als Basisdatensatz Größer als Basisdatensatz
3.3.2 Dokumentierte Daten
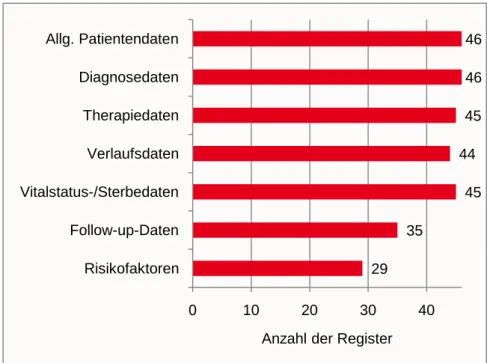
Unabhängig vom Registertyp dokumentieren alle befragten Regis- ter grundsätzlich allgemeine Patientendaten sowie Diagnosedaten.
Nahezu alle Register dokumentieren Therapie-, Verlaufs- und Vi- talstatus- bzw. Sterbedaten. Bezüglich der Follow-Up-Daten, wo- runter im Strukturfragebogen Elemente wie die Nachsorgenummer und Berichte von Nachsorgeterminen verstanden werden, geben nur 35 der insgesamt 46 Register an, diese grundsätzlich zu erfas- sen (76%). Risikofaktoren werden von 29 Registern (63%) grund- sätzlich dokumentiert (s. Abbildung 12).
Abbildung 12: Grundsätzlich dokumentierte Datenarten (Fallzahl, N=46)
Ein weiterer wichtiger Indikator zur Datennutzung ist neben der grundsätzlichen Dokumentation die Vollständigkeit der Daten, d.h.
für wie viel Prozent der dokumentierten Krebsfälle diese Daten auch tatsächlich vorliegen. So könnte es zum Beispiel sein, dass ein Register zwar prinzipiell die Verlaufsdaten seiner Patientinnen und Patienten abbilden möchte, aber aufgrund verschiedener Gründe (mangelnde Meldebereitschaft der Leistungserbringer, un- klarer Verbleib der Patientinnen und Patienten, erhebliche Zeitver- zögerungen bei der Meldungsbearbeitung etc.) diese Daten nur für einen geringen Anteil der dokumentierten Krebsfälle tatsächlich vorliegen (s. Abbildung 13).
29 35
45 44
45 46 46
0 10 20 30 40
Risikofaktoren Follow-up-Daten Vitalstatus-/Sterbedaten Verlaufsdaten Therapiedaten Diagnosedaten Allg. Patientendaten
Anzahl der Register
Abbildung 13: Durchschnittlicher Anteil der Krebsfälle, für den die Daten tatsächlich vorliegen (in Prozent, N=41-43)19
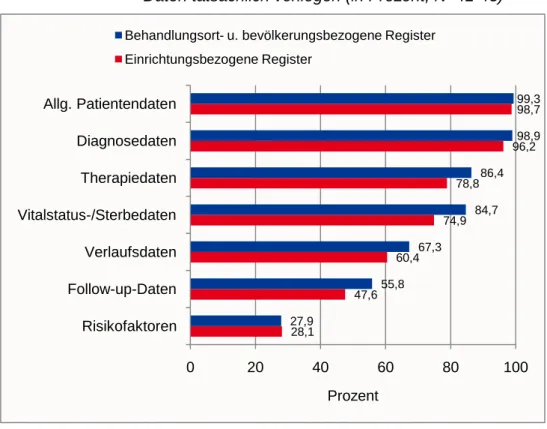
Es lassen sich nur geringfügige Unterschiede zwischen den ver- schiedenen Registertypen feststellen. Die gebildeten Mittelwerte zeigen, dass die allgemeinen Patientendaten sowie Diagnoseda- ten in nahezu allen Registern vollständig für alle Krebsfälle vorlie- gen.
Etwas geringere Durchschnittswerte um 75% bis 86% ergeben sich für die Therapie- sowie Vitalstatus- bzw. Sterbedaten. Aller- dings variieren die Anteile in Bezug auf diese beiden Datenarten in den verschiedenen Registern erheblich.
Aktuelle Verlaufsdaten liegen für ca. 61% bis 67% der dokumen- tierten Krebsfälle vor. Sofern überhaupt Follow-Up-Daten erfasst werden, sind diese für ca. 48% bis 56% der dokumentierten Krebs- fälle verfügbar. Auch hier verweisen die Spannweiten auf erhebli- che Unterschiede zwischen den Registern. Risikofaktoren, die ins-
28,1
47,6 60,4
74,9 78,8
96,2 98,7
27,9
55,8 67,3
84,7 86,4
98,9 99,3
0 20 40 60 80 100
Risikofaktoren Follow-up-Daten Verlaufsdaten Vitalstatus-/Sterbedaten Therapiedaten Diagnosedaten Allg. Patientendaten
Prozent
Behandlungsort- u. bevölkerungsbezogene Register Einrichtungsbezogene Register
Tabelle 5: Vollständigkeit der Registerdaten (N=41-43)20
Spannweite (in%) Arithm. Mittel (in%) Einricht.bez.
Register
Behandl./
bevöl. Register
Einricht.bez.
Register
Behandl./
bevöl. Register Allg. Patientendaten 90 bis 100 90 bis 100 98,7 99,3
Diagnosedaten 70 bis 100 85 bis 100 96,2 98,9
Therapiedaten 10 bis 100 70 bis 100 78,8 86,4
Vitalstatus-/ Sterbedaten 30 bis 100 50 bis 100 74,9 84,7
Verlaufsdaten 30 bis 90 40 bis 90 60,4 67,3
Follow-Up-Daten 15 bis 100 20 bis 90 47,6 55,8
Risikofaktoren 10 bis 50 2 bis 100 28,1 27,9
Zusätzlich werden neben diesen Datenarten von einigen Registern weitere Daten wie Tumorboard-Beschlüsse oder Tumorkonferenz- empfehlungen, Studienteilnahme, Self Assessment der Patientin- nen und Patienten, Daten zur Lebensqualität (nur in Brustzentren), psychoonkologische Daten, Screening-Teilnahme, Namen der wei- terbehandelnden Haus- und Fachärzte sowie die geleisteten Auf- wandentschädigungen für die Melder erfasst.
3.4 Meldewege und Informationsquellen
3.4.1 Verwendete Datenquellen
Um ein möglichst umfassendes Bild von der Diagnose, Therapie und dem Krankheitsverlauf der onkologischen Patientinnen und Patienten gewinnen zu können, sind die klinischen Krebsregister auf eine Vielzahl von Datenquellen angewiesen.
Vor diesem Hintergrund wurden die klinischen Krebsregister in der Strukturanalyse gefragt, welche Datenquellen sie für die Eingaben in das klinische Krebsregister verwenden.
Als häufigste Informationsquellen fungieren Befunde, Laborwerte und/oder Pathologieberichte sowie Arztbriefe und Tumorboard- Protokolle. Viele Register nehmen zudem Einsicht in die elektroni- schen Patientenakten oder das Krankenhausinformationssystem.
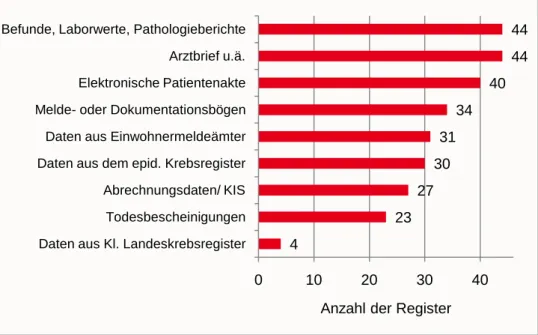
Explizite Melde- oder Dokumentationsbögen kommen in 34 der be- fragten 46 Register zum Einsatz (74%), 31 Register (67%) bezie- hen Daten aus den Einwohnermeldeämtern, 30 Register (65%) aus dem zuständigen epidemiologischen Krebsregister. Etwas mehr als die Hälfte der Register (N=27) greift zusätzlich auf Ab- rechnungsdaten sowie andere Daten aus dem Krankenhausinfor- mationssystem zurück. 23 Register (50%) werten zudem Todes- bescheinigungen aus. Da nur in einzelnen Bundesländern vorhan-
20 Je nach Datentyp unterschiedliche Anzahl an Registern ohne Angaben.
den, spielen Daten aus dem Klinischen Landeskrebsregister nur eine untergeordnete Rolle (s. Abbildung 14).
Abbildung 14: Anzahl der Register, die folgende Datenquellen für ihre Eingaben ins klinische Krebsregister verwenden (Fallzahl, N=46).
3.4.2 Datenabgleich mit Einwohnermeldeämtern
Aussagekräftige Daten sind die Grundvoraussetzung dafür, dass die klinischen Krebsregister fundierte Angaben zur Struktur-, Pro- zess- und Ergebnisqualität der onkologischen Versorgung treffen können. Das Ergebnis bzw. der Erfolg einer Therapie bemisst sich dabei in zentraler Weise an der Überlebenszeit der betroffenen Patientinnen und Patienten.
Insofern wird die kontinuierliche Kontrolle des Vitalstatus (noch le- bend/ verstorben/ verzogen/ nicht auffindbar) als eine Hauptaufga- be der klinischen Krebsregister gesehen. Denn „ohne Zugang zu Vitalstatusinformationen können klinische Krebsregister ihre Auf- gaben nicht erfüllen, was dazu führt, dass Ärzte ihr Interesse an der Krebsregistrierung verlieren. Darunter leiden (…) auch die Landeskrebsregister, die auf die Datenlieferungen der klinischen
4
23 27
30 31
34 40
44 44
0 10 20 30 40
Daten aus Kl. Landeskrebsregister Todesbescheinigungen Abrechnungsdaten/ KIS Daten aus dem epid. Krebsregister Daten aus Einwohnermeldeämter Melde- oder Dokumentationsbögen Elektronische Patientenakte Arztbrief u.ä.
Befunde, Laborwerte, Pathologieberichte
Anzahl der Register
fiziente, maschinelle Verfahren angewiesen. Ein solches Verfahren ist zum Beispiel der (elektronische) Abgleich der Registerdaten mit den Daten der Einwohnermeldeämter oder kommunalen Rechen- zentren.
Allerdings ist diese Möglichkeit der Vitalstatusermittlung nicht in al- len Bundesländern datenschutzrechtlich erlaubt. Daher wurden die klinischen Krebsregister in der Strukturanalyse danach gefragt, ob solche Abfragen im betreffenden Bundesland grundsätzlich daten- schutzrechtlich zugelassen werden, und wenn ja, wie häufig diese Abgleiche in den Registern durchgeführt werden.
39 der 46 Register (85%) geben an, dass solche Anfragen oder solche Melderegisterabgleiche zum Befragungszeitpunkt grund- sätzlich erlaubt sind. Dennoch berichtet die Hälfte der Register (N=24; 52%), dass in der Praxis kein Abgleich mit den Daten aus den Melderegistern erfolgt. Lediglich 6 (13%) bzw. 9 Register (20%) führen diesen Abgleich mehrmals pro Jahr bzw. einmal pro Jahr durch. 7 Register (15%) berichten von einem unregelmäßigen Abgleich.
Ein Zusammenhang zwischen der Häufigkeit des Abgleichs und der Kostenpflicht, die dabei anfällt, ist an dieser Stelle zu vermu- ten. Im Rahmen von telefonischen Nachfragen bei den Registern wurde deutlich, dass zwischen einzelnen kommunalen, regionalen Meldeämtern sowie landesweiten Kernmelderegistern an dieser Stelle erhebliche Unterschiede bestehen.
3.4.3 Datenabgleich zwischen klinischen und epidemiologischen Krebsregistern
Als eine der wesentlichen Voraussetzungen erfolgreicher klini- scher Krebsregister wird im Zielepapier 8 eine enge Vernetzung zwischen den klinischen und epidemiologischen Krebsregistern hervorgehoben. Dies bedeutet vor allem, dass die klinischen Krebsregister „die notwendigen Daten vollzählig an die jeweiligen Landesregister“ liefern.22
Im Strukturbogen hatten die Register die Möglichkeit, entweder die Regelmäßigkeit des Datenaustausches mit dem epidemiologi- schen Register zu beschreiben oder anzugeben, dass der Daten- austausch über eine klinische Landesregisterstelle erfolgt, in der die Daten der klinischen Krebsregister zusammengeführt werden.
Ist Letzteres der Fall, kann nicht direkt von einem Datenaustausch Zugleich könnte einen Zusammenarbeit in der Gestalt erfolgen, dass die epidemiologischen Krebsregister den klinischen Krebsregistern die von ihnen bereits ermittelten Da- ten zum Vitalstatus der Patientinnen und Patienten übermitteln.
22 Arbeitsgruppe 2 des Nationalen Krebsplans (2010).
zwischen epidemiologischen und klinischen Krebsregister gespro- chen werden.
Bei 10 der befragten Register erfolgt der Datenaustausch über ei- ne solche (klinische) Landesregisterstelle.
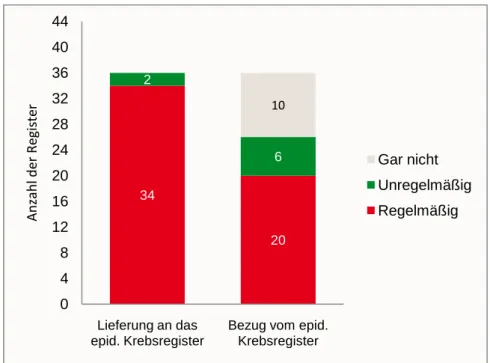
Für 36 der 46 befragten Register gilt dagegen, dass sie direkt Da- ten mit einem epidemiologischen Krebsregister austauschen. Ab- bildung 15 stellt dar, wie intensiv diese Zusammenarbeit bereits er- folgt. 34 der insgesamt 36 Register (94% der klinischen Krebsre- gister, deren Datenaustausch nicht über die Landesregisterstelle erfolgt) liefern ihre Daten regelmäßig an das jeweils zuständige epidemiologische Landeskrebsregister. Im Gegenzug erhalten 20 Register (56%) regelmäßig und 6 unregelmäßig Daten vom epi- demiologischen Krebsregister (17%).10 Register geben an, dass sie gar keine Daten beziehen (28%).
Abbildung 15: Zusammenarbeit zwischen klinischen und epidemio- logischen Krebsregistern (Fallzahl, N=36)
3.4.4 Vollzähligkeit der klinischen Krebsregister
34
20 2
6 10
0 4 8 12 16 20 24 28 32 36 40 44
Lieferung an das epid. Krebsregister
Bezug vom epid.
Krebsregister
Anzahl der Register
Gar nicht Unregelmäßig Regelmäßig