Wirtschaftlichkeitsanalyse der dezentralen Bettenaufbereitung im Vergleich zur zentralen Bettenaufbereitung und Schlussfolgerungen zur Optimierung in einem Krankenhaus der
Maximalversorgung
Analysis of economic efficiency of decentralized versus centralized reprocessing of patients' beds and practical consequences for a maximum-care hospital
Abstract
Problem:The documentation of hospital services in terms of secondary services is suboptimal. Technical hygiene is one of the secondary ser-
Claudia Winkelmann
1Steffen Fleßa
2vices of a hospital. As one aspect of technical hygiene whose realisation
Axel Kramer
3is currently a topic of debate, the reprocessing of beds should be ana- lyzed under economic points of view, because up to now no thorough
cost analysis exists. The following aspects should be considered: The 1 Universitätsklinikum Leipzig AöR, Stabsstelle
analysis must include the legal requirements on reprocessing of beds.
In addition to statements on output, i.e., on the benefit of the given Physikalische Therapie und procedure to the patient, the input is measured with a cost analysis to Rehabilitation, Leipzig,
Deutschland identify the procedure with the best cost:benefit ratio. Moreover, options
for cost reduction based on the cost-cutting potential of a given proced- 2 Lehrstuhl für Allgemeine Betriebswirtschaftslehre und ure are emphasized. Additionally, in terms of bed reprocessing, continu-
ing aspects for reducing costs should be indicated Gesundheitsmanagement der Method:The three types of reprocessing performed in Germany were
analyzed: decentralized, centralized-manual, and centralized-mechan-
Ernst-Moritz-Arndt-Universität, Greifswald, Deutschland ical reprocessing of beds. First, a literature search was done to deter- 3 Institut für Hygiene und
Umweltmedizin der Ernst- mine the legal requirements. The analysis of the actual situation was
based on plant-site inspections at manufacturers of reprocessing Moritz-Arndt-Universität, Greifswald, Deutschland equipment, inspections in hospitals, interviews with manufacturers,
operators, and persons responsible for equipment at central bed repro- cessing facilities, interviews with those performing the work in and persons responsible for various management areas in the hospital. For the cost analysis, essential cost categories were examined. The cost calculation was based on the fictive description of a maximum provider.
If possible, real data were used. The used prices refer to list prices without considering discounts or cash discounts. The data acquired were compared and evaluated in terms of output and input.
Results and discussion:Expert opinions in medical hygiene show that each type of reprocessing leads to the necessary reprocessing result, for which the motivation of the worker performing the job is a require- ment; i.e., in terms of hygienic certainty, the three processes are equi- valent relative to output. The essential cost categories are construction, investment, service and maintenance, material, operating resources, personnel costs, and bed-transport costs; however, every type of repro- cessing causes different cost categories. In Germany, bed reprocessing is chiefly performed by the janitorial, delivery, and nursing professions.
In each of the three processes examined, personnel costs make up the largest share of the total cost of reprocessing (up to 89%). In terms of bed reprocessing at a central facility, the personnel resources spent on
round-trip bed transport are decisive. Relative to the centralized- mechanical processing, operating resources must be considered in addition to personnel costs as decisive for the total expenses (up to 42%). With regard to cutting costs, personnel and operating resources hold the greatest potential. The former can be reduced by selecting the right trade guild for the job. With identical reprocessing results, the costs for the central-manual or -machine reprocessing are greater than those of decentralized bed processing by about 2.9 and 4.5 times, re- spectively.
Conclusion:Costs for bed reprocessing are incurred for every hospital- ization, meaning they are considerable. As a typical secondary service in technical hygiene, bed reprocessing has a great cost-cutting potential.
In terms of both economics and medical hygiene, decentralized bed reprocessing has been shown to be suitable. Because personnel costs make up the greatest percentage of the total costs – independent of reprocessing method – potential savings of 61% result if the most cost- effective trade guild, janitorial services, performs the work, given clear guidelines on the risk classification of the bed after patient release or transfer and the concomittant requirements for bed reprocessing.
Zusammenfassung
Problemstellung:Der Ausweis von Krankenhausleistungen in Bezug auf Sekundärleistungen ist suboptimal. Zur Sekundärleistung eines Krankenhauses zählt die technische Hygiene. Als eine in ihrer Lösung unterschiedlich diskutierte Aufgabenstellung der technischen Hygiene sollte die Bettenaufbereitung unter ökonomischen Gesichtspunkten analysiert werden, da hierzu keine umfangreiche Kostenerhebung in der Literatur existiert. Dabei sollten folgende Aspekte berücksichtigt werden. 1. Die Untersuchungen mussten die Anforderungen seitens des Gesetzgebers an die Hygieneleistungen im Krankenhaus berück- sichtigen. Neben Aussagen zum Output, d.h. zum Nutzen des jeweiligen Verfahrens für die Patienten, wird der Input über eine Kostenanalyse gemessen, um das Verfahren mit der besten Kosten-Nutzen-Relation zu identifizieren. 2. Daneben werden Optionen zur Kostenreduzierung auf Basis der Kostensenkungspotenziale der jeweiligen Verfahren ver- deutlicht. 3. Zudem sollen im Zusammenhang mit der Bettenaufberei- tung weiterführende Aspekte zur Kostenreduzierung aufgezeigt werden.
Methode:Es wurden die drei in Deutschland angewendeten Verfahren zur Bettenaufbereitung analysiert, die dezentrale, die zentral-manuelle und die zentral-maschinelle Bettenaufbereitung. Zunächst erfolgte die Literaturrecherche, um anhand der gesetzlichen Auflagen das Soll zu ermitteln. Die Ist-Erhebung stützt sich jeweils auf Betriebsstättenbesich- tigungen bei Herstellern von Aufbereitungsanlagen, Begehungen in Krankenhäusern, Interviews mit Herstellern, Betreibern und Verantwort- lichen von Bettenaufbereitungsanlagen in Bettenzentralen, Interviews mit Ausführenden und Verantwortlichen diverser Managementbereiche im Krankenhaus. Für die Kostenanalyse wurden die wesentlichen Kostenarten untersucht. Die Kostenkalkulation basiert auf der fiktiven Beschreibung eines Maximalversorgers. Soweit möglich, kamen Echt- daten zum Ansatz. Die verwendeten Preise beziehen sich auf Listenprei- se, ohne Rabatte und Skonti zu berücksichtigen. Das recherchierte Datenmaterial wurde in Bezug auf Output und Input vergleichend ge- genübergestellt und bewertet.
Ergebnisse und Diskussion:Hygienisch-medizinischen Expertisen kann entnommen werden, dass jede Aufbereitungsform zum notwendigen Aufbereitungsergebnis führt, wofür die Motivation der Ausführenden eine Grundvoraussetzung darstellt, d.h. bezüglich der hygienischen Si- cherheit sind die drei Verfahren als gleichwertig anzuordnen. Die we-
sentlichen Kostenarten sind Bau-, Investitions-, Wartungs- und Instand- haltungs-, Material-, Betriebsmittel-, Personalkosten sowie Kosten durch Bettentransporte, wobei jede Aufbereitungsform unterschiedliche Kos- tenarten verursacht. Die Bettenaufbereitung erfolgt in Deutschland vornehmlich durch die Berufsgruppen Reinigungs-, Hol- und Bring- sowie Pflegedienst. Bei den drei untersuchten Verfahren machen die Perso- nalkosten jeweils den größten Anteil an den Gesamtkosten der Aufbe- reitungsprozesse aus (bis zu 89%). Hinsichtlich der Aufbereitung der Betten in einer Bettenzentrale sind die für den Hin- und Rücktransport der Betten verbrauchten Personalressourcen respektive -kosten maß- geblich. In Bezug auf die zentral-maschinelle Aufbereitung müssen die Kosten für Betriebsmittel neben den Personalkosten als bestimmend für die Gesamtkosten angesehen werden (bis zu 42%). Hinsichtlich der Kostensenkung bieten die Personal- und Betriebsmittelkosten die größten Potenziale. Erstere können durch die Wahl der für die Tätigkeit verantwortlichen Berufsgruppe reduziert werden. Bei identischen Auf- bereitungsergebnissen betragen die Kosten für die zentral-manuelle bzw. -maschinelle Aufbereitung im Vergleich zur dezentralen Bettenauf- bereitung das rund 2,9- bzw. 4,5fache.
Schlussfolgerungen:Die Kosten für die Bettenaufbereitung fallen für jeden Krankenhausfall an. Damit sind sie nicht vernachlässigbar. Die Bettenaufbereitung ermöglicht als typische Sekundärleistung auf dem Gebiet der technischen Hygiene große Kostensenkungspotenziale. Als unter ökonomischen und hygienisch-medizinischen Gesichtspunkten geeignetes Verfahren hat sich die dezentrale Bettenaufbereitung gezeigt.
Da Personalkosten unabhängig vom Aufbereitungsverfahren den pro- zentual größten Anteil an den Gesamtkosten des Aufbereitungsprozes- ses darstellen, ergibt sich durch Einsatz der kostengünstigsten Berufs- gruppe, dem Reinigungsdienst, in Verbindung mit klaren Vorgaben zur Risikoeinstufung des Betts nach Patientenentlassung oder -verlegung und der damit verbundenen Anforderungen an die Bettenaufbereitung ein Einsparpotential um bis zu 61%.
1 Grundlagen
1.1 Problemstellung
Im Fokus gesundheitspolitischer Diskussionen in Deutschland steht unter anderem die Finanzierbarkeit des heutigen und zukünftigen Gesundheitssystems [44].
Dabei geht es insbesondere um die Begrenzung des Mitteleinsatzes für Leistungen im Gesundheitswesen unter der Option eines gesamtgesellschaftlichen Konsens.
Im Zusammenhang mit dieser Diskussion stehen Aspekte wie Art, Umfang und Definition medizinischer Leistungen, das Verständnis von Solidarität und die Bedeutung des Gesundheitssektors als Wirtschaftsfaktor [30].
Die Ausgabenprobleme der Gesetzlichen Krankenversi- cherung (GKV) sind hinlänglich publiziert [44], [29]. Einen wesentlichen Teil der Ausgabendiskussion nimmt der stationäre Sektor ein. Im Hinblick auf sinkende Betriebs- ergebnisse in vielen Krankenhäusern und der Finanznöte des öffentlichen Haushalts stellt sich eine mittelfristige Begrenzung finanzieller Ressourcen im stationären Sektor dar [53]. Damit sind die Leistungserbringer gefordert, rational zu handeln, d.h. die knappen Ressourcen nicht freiwillig zu vergeuden [20].
Eng mit der Betrachtung der Finanzierbarkeit ist die dauerhafte Sicherstellung der Qualität der Leistungser-
bringung im Krankenhaus zu werten. Die Krankenhaus- leistung setzt sich aus Primärleistungen, d.h. der Gesamt- heit der medizinischen und pflegerischen Leistungen, und Sekundärleistungen wie Speisenversorgung, Medi- zintechnik und Facility Management zusammen, die in Bezug auf die Primärleistungen unterstützende Funktion haben und untrennbar mit dem Krankenhausproduktions- prozess verbunden sind. Leistungen der technischen Hygiene wie die Bettenaufbereitung zählen zu den Sekun- därleistungen. Die Prozesse zur Erbringung von Sekun- därleistungen sind in der Regel modifizierbar. Das gilt auch für den Bettenaufbereitungsprozess. In dem Maße, wie unterstützende Leistungsprozesse im Krankenhaus gestaltbar, aber nicht eliminierbar sind, wird ihnen bei der Analyse von Wirtschaftlichkeit und Qualität in der stationären Versorgung hohe Priorität beigemessen. Die Bettenaufbereitung besitzt unabhängig von der Art der Ausführung insofern Einfluss auf die Kosten des Gesamt- prozesses, als sie für jeden Krankenhauspatienten zu erbringen ist [57].
Die Bettenaufbereitung basiert auf speziellen Richtlinien und Empfehlungen und lässt sich für verschiedene Sze- narien standardisieren. Aus diesem Grund ist die Analyse unterschiedlicher Aufbereitungsformen hinsichtlich Kos- ten und Qualität von hoher Praxisrelevanz. Auf Basis einer Wirtschaftlichkeitsanalyse wird nachfolgend der Kosten-
Abbildung 1: Dimensionen der Wirtschaftlichkeit von Leistungen im Krankenhaus vergleich als Modellfall für die dezentral-manuelle, die
zentral-manuelle und die zentral-maschinelle Bettenauf- bereitung unter der Voraussetzung der Einhaltung der Hygienestandards angestellt. Der Modellvergleich weist einen hohen Praxisbezug auf, berücksichtigt die Beson- derheiten des stationären Sektors unter heutigen Bedin- gungen und geht insbesondere auf eine output-nahe Leistungsbewertung ein.
Die Mischform von dezentraler und zentraler Aufberei- tung, d.h. bei Vorhandensein einer Desinfektionsanlage wird seitens der Pflegekräfte selektiert, welches Kranken- hausbett zentral-maschinell aufbereitet wird, ist nicht Gegenstand der Kostenanalyse. Beispiele für die zentrale Aufbereitung bei dieser Mischform sind die Aufbereitung der Gesamtheit der Betten mindestens einmal pro Jahr, die Gesamtheit der Betten von Verstorbenen, die Gesamt- heit der Betten von infektiösen Patienten und die Gesamt- heit der Intensivbetten nach deren Gebrauch. Bei der Mischform werden die Betten jedoch in der Hauptsache dezentral und manuell aufbereitet.
1.2 Gesundheitsökonomische Grundlagen
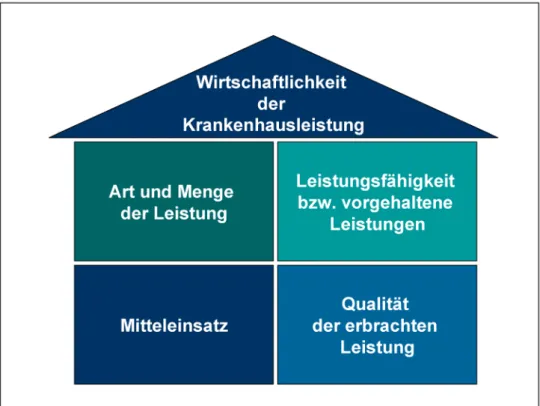
Ein Krankenhaus handelt wirtschaftlich, wenn die in der ärztlich-pflegerischen Zielsetzung vorgegebenen Leistun- gen mit dem geringst möglichen Mitteleinsatz erreicht werden [19]. Ebenfalls handelt ein Krankenhaus nach dem Wirtschaftlichkeitsprinzip, wenn maximale Qualität bei gegebenen Ressourcen angestrebt wird. Wirtschaft- lichkeit wird bestimmt durch die Art und Menge der er- brachten Leistungen, deren Qualität, den Mitteleinsatz
und das Vorhalten von Leistungen im Sinne der Leistungs- fähigkeit (Abbildung 1).
Die Wirtschaftlichkeitsanalyse für Leistungen auf dem Gebiet der technischen Krankenhaushygiene beschäftigt sich mit den Fragen, inwieweit die erbrachten Leistungen bezogen auf das definierte Ziel tatsächlich notwendig waren und ob sie effizient erzeugt wurden. Eng damit verbunden sind folgende Aspekte:
• Unter welchen Bedingungen sind die erbrachten Leis- tungen effizient?
• Welche Kosten verursachte die erbrachte Leistung?
• Gibt es Alternativen der Leistungserbringung mit einem optimierten Verhältnis von Input zu Output?
Wirtschaftlichkeitsanalysen betrachten die relative Wirt- schaftlichkeit. Die Analyse bezieht sich jeweils auf ver- gleichbare Leistungen. Vor diesem Hintergrund sind Systematisierungsmerkmale heranzuziehen, die im Kon- text der Wirtschaftlichkeitsanalyse dieser Leistungen zu diskutieren sind.
Ein Systematisierungsansatz kann die Kategorisierung in patientennahe bzw. patientenferne Krankenhausleis- tungen sein. Dabei funktioniert der patientennahe Leis- tungsbereich analog einem Dienstleistungsbetrieb, wäh- rend patientenferne Leistungsbereiche einen Sachgüter- betrieb widerspiegeln.
Unter patientennahen Leistungen werden sämtliche ärztliche und pflegerische Leistungen subsumiert, die zur Kernkompetenz des Krankenhauses zählen. Weiterhin gilt als patientennah, was Patienten und ihre Angehörigen mit ihren Sinnesorganen bei einem Aufenthalt bzw. Be- such wahrnehmen [62].
Abbildung 2: Kategorisierung der Leistungen im Krankenhaus (modifiziert nach [22]) Die Krankenhaushygiene erfüllt eine alle medizinischen
Bereiche eines Krankenhauses begleitende Querschnitt- funktion [39]. Davon ausgehend muss in Bezug auf die Einordnung der Krankenhaushygiene geschlussfolgert werden, dass sie in Abhängigkeit der einzelnen Leistung sowohl patientennah als auch patientenfern erbracht werden kann. Speziell in Bezug der Bettenaufbereitung kann eine scharfe Abgrenzung in patientennahe und -ferne Leistungen allerdings nicht vorgenommen werden.
1.3 Rahmenbedingungen der
Wirtschaftlichkeitsanalyse stationärer Leistungen
1.3.1 Charakteristik des
Krankenhausleistungsprozesses
Beim stationären Leistungsprozess handelt es sich um ein hoch spezialisiertes System. Hintergründe liegen ei- nerseits in der Individualität der Patienten, ihrer spezifi- schen medizinischen und sozialen Situation, andererseits in den Leistungsmöglichkeiten und strukturellen Rahmen- bedingungen des jeweiligen Krankenhauses [43].
Conrad [12] gliedert die Prozesse im Krankenhaus in Anlehnung an die Kosten- und Leistungsrechnung in drei Hauptkomplexe, die Haupt-, Hilfs- und Nebenleistungspro- zesse. Die Bettenaufbereitung wird als Nebenleistungs- prozess den so genannten Neben- bzw. Sekundärleistun- gen im Krankenhaus subsumiert [22] (Abbildung 2). Ein häufig verwendetes Konstrukt des Krankenhausleistungs- prozesses ist das Stufenmodell nach Eichhorn [18]. Es
differenziert als Produktionsstufen den Primär- und den Sekundärleistungsprozess. Für die Gestaltung der Primär- prozesse (ärztliche diagnostische und therapeutische Intervention etc.) bildet der sekundäre Prozess das Fun- dament.
1.3.2 Output-Größen im
Krankenhausproduktionsprozess
Die Anzahl der behandelten Fälle dient neben der Unter- suchung von Leistungskomplexen z.B. in Form der Be- handlungstage als Output-Maß. Die Fallzahl spielt insbe- sondere bei der Betrachtung der Kosten der Bettenauf- bereitung als sekundäre Inputleistung der Krankenhaus- produktion eine große Rolle, da de facto für jeden neuen Krankenhausfall ein aufbereitetes Bett verfügbar sein muss [57]. Der Krankenhausfall wird als Endprodukt be- zeichnet. Auf Grund seiner zentralen Stellung im Kranken- hausprozess ist der Krankenhausfall per se geeignet, das Output-Maß wider zu spiegeln. Die Fallzahl kann mit fol- gender Formel [56] erhoben werden:
Dabei ist es gängige Praxis, dass unter die Patientenzu- gänge auch die Zugänge fallen, die von extern aus ande- ren Krankenhäusern vollstationär aufgenommen sowie intern verlegt werden.
1.3.3 Stellenwert qualitativer Aspekte bei der Wirtschaftlichkeitsanalyse sekundärer
Krankenhausleistungen
Der Stellenwert der Qualität der Leistungen im Kranken- haus ist aus folgenden Gründen wesentlich gestiegen:
• die Erkenntnis, dass auch ärztliches Tätigwerden Fehler behaftet sein kann
• die steigende Zahl der Patienten, die informiert und sensibilisiert ist
• die Vermutung, dass eine geringere Finanzierungsbasis im Gesundheitswesen zwingend zu Qualitätseinbrü- chen führt
• das Bestreben, mittels qualitätssichernder Maßnah- men auf höhere Wirtschaftlichkeit zu wirken [51], [52].
Von einem Gesundheitssystem werden optimale Behand- lungsergebnisse und höchste Qualität bei gleichzeitiger Wirtschaftlichkeit gefordert. Diese Forderungen werden unmittelbar auch an die Leistungserbringer stationärer Leistungen gestellt und schließen Leistungen der techni- schen Hygiene insbesondere vor dem Hintergrund von Krankenhausinfektionen zwingend ein [37]. Qualität ist ein relevanter Leistungsfaktor, um den Umsatz stationärer Einrichtungen langfristig zu sichern [22], [34].
Wesentliche gesetzliche Grundlagen für die Qualitätssi- cherung bilden unter sozialrechtlichen Aspekten die Re- gelungen im SGB V [55], [54]. Daneben wurde der rechtliche Rahmen mit dem Gesundheitsreformgesetz (GRG, 1988) sowie mit dem Gesundheitsstrukturgesetz (GSG, 1992) gegeben [10]. Parallel mit dem GSG wurde der § 137 SGB V implementiert, der die Qualitätssiche- rung stationärer Leistungen regelt. Zusammenfassend wird auszugsweise § 135a Abs. 1 SGB V zitiert: Die Leis- tungserbringer sind zur Sicherung und Weiterentwicklung der Qualität der von ihnen erbrachten Leistungen verpflich- tet. Die Leistungen müssen dem jeweiligen Stand der wissenschaftlichen Erkenntnisse entsprechen und in der fachlich gebotenen Qualität erbracht werden.
1.3.4 Rechtsnormen für die Qualitätssicherung der Bettenaufbereitung
Als Basis für die Qualitätssicherung von Prozessen der technischen Hygiene im Allgemeinen und der dezentralen bzw. zentralen Bettenaufbereitung im Besonderen sind folgende Regelwerke und Empfehlungen mit unterschied- licher Verbindlichkeit relevant [36]:
• das Infektionsschutzgesetz mit Artikel 1 des Seuchen- rechtsneuordnungsgesetzes [41]
• die Gesundheitsdienstgesetze der Länder
• in einigen Bundesländern die Landeskrankenhaushy- gieneverordnung
• das Gesetz über Medizinprodukte (MPG) und die Me- dizinprodukte-Betreiberordnung (MPBetreibV)
• die Trinkwasserverordnung
• das Abfallgesetz
• die Gefahrstoffverordnung und das Chemikaliengesetz
• die Biostoffverordnung
• die Unfallverhütungsvorschriften der Berufsgenossen- schaften
• die Richtlinie der Kommission für Krankenhaushygiene und Infektionsprävention beim Robert Koch-Institut (RKI) einschließlich der Liste der vom Robert Koch-In- stitut geprüften und anerkannten Desinfektionsmittel und -verfahren (RKI-Liste)
• die Desinfektionsmittelliste des Verbunds für Ange- wandte Hygiene
• die Normen gemäß Deutschem Institut für Normung (DIN) auf Basis des Comité Européen de Normalisation (CEN) oder der International Organisation for Standar- dization (ISO)
• die Leitlinien des Arbeitskreises „Krankenhaus- und Praxishygiene“ der Arbeitsgemeinschaft der Wissen- schaftlichen Medizinischen Fachgesellschaften (AWMF) Explizit ist die Bettenaufbereitung in § 23 der Verordnung über die Errichtung und den Betrieb von Krankenhäusern (Krankenhausbetriebs-Verordnung-KhBetrVO) vom 10. Juli 1995 vorgeschrieben.
Die Sicherstellung und Umsetzung hygienischer Bedingun- gen und Maßnahmen liegt ausschließlich in der Verant- wortung der Krankenhausleitung. Sie hat alle notwendi- gen Interventionen zu veranlassen, die die gebotene Struktur-, Prozess- und Ergebnisqualität sicherstellen [36]. Bezogen auf die Krankenhaushygiene fungiert die oberste Leitungsebene als Indikator für die Strukturqua- lität. Über diese oberste Führungsebene wird in sämtliche Entscheidungsgremien die Qualität als Leitlinie des Handelns eingebracht [5]. Darüber hinaus trägt jede Be- rufsgruppe, die in die Gestaltung der Leistungsprozesse im Krankenhaus integriert ist, für die Umsetzung von Hygienestandards Eigenverantwortung.
2 Wirtschaftlichkeitsanalyse der Bettenaufbereitung
2.1 Generelles Vorgehen
Ziel ist die detaillierte Leistungsprüfung für den Gesamt- prozess der Bettenaufbereitung. Die Ist-Erhebung stützt sich auf Betriebsstättenbesichtigungen bei Herstellern von Aufbereitungsanlagen und Krankenhausbetten, Be- gehungen der Untersuchungsobjekte in Krankenhäusern, Interviews mit Herstellern, Betreibern und Verantwortli- chen von Bettenaufbereitungsanlagen in Bettenzentralen, Interviews mit den für die Tätigkeit zuständigen Angehö- rigen der Berufsgruppen Pflege-, Reinigungs- sowie Hol- und Bringdienst. Darüber hinaus wurden Akten eingese- hen und verschiedene Messungen sowie Aufnahmen der vorhandenen Technik/Geräte und Ausstattung ausgeführt.
Für die Kostenanalyse wurden als wesentliche Kostenar- ten Personal-, Investitions-, Wartungs- und Instandhal- tungs-, Material-, Betriebsmittel-, Baukosten sowie Kosten durch Bettentransporte untersucht. Die Kostenkalkulation basiert vor dem Hintergrund vergleichbarer Daten bezüg-
lich der Rahmenbedingungen auf der fiktiven Beschrei- bung eines Maximalversorgers. Soweit möglich, kamen Echtdaten zum Ansatz. Die verwendeten Preise beziehen sich auf Listenpreise, ohne Rabatte und Skonti zu berück- sichtigen. Das recherchierte Datenmaterial wurde hin- sichtlich Input und Output vergleichend gegenübergestellt und bewertet. Begründet wurde dieser Teil der Arbeit durch detaillierte Befragung und Zuarbeit leitender Mitar- beiter der Bereiche technische Hygiene, Medizintechnik, Krankenhauslogistik, Einkauf, Facility Management, Bau- und Projektsteuerung, Finanzen/Controlling und Perso- nalmanagement in Krankenhäusern. Im Rahmen der Analyse war die Entscheidung für einen fiktiven, akutme- dizinischen Maximalversorger relevant. Die Vergleichbar- keit der Daten beider Bettenaufbereitungsverfahren er- forderte darüber hinaus eine realitätsnahe Ausgangsebe- ne.
2.2 Analyse der Struktur des Maximalversorgers
Standort und Aufgabenstellung des Maximalversorgers:
Für die Kosten der beiden Formen der Bettenaufbereitung wurde insbesondere zur vergleichenden Gegenüberstel- lung der Analyseergebnisse als fiktives Beispiel ein Akutkrankenhaus der Maximalversorgung gewählt. Dabei orientieren sich die Rahmenbedingungen dieses Maximal- versorgers an real existierenden Krankenhäusern in Deutschland. Standort des fiktiven Krankenhauses ist das Zentrum von Deutschland in einem der neuen Bun- desländer. Die Versorgung der Patienten erfolgt in drei Komplexen. Zwei Verbindungsgänge ermöglichen, dass innerhalb der Gebäude eine Strecke von insgesamt ca.
1 km zurückgelegt werden kann. Diese Möglichkeit wird sowohl von Patienten und Angehörigen als auch medizi- nischem und nichtmedizinischem Personal genutzt. Zur Nutzung zählen auch Patiententransporte im Rollstuhl oder Patientenbett zu diagnostischen und therapeuti- schen Zwecken sowie eilige Materialtransporte. Darüber hinaus befinden sich auf dem Campus des Maximalver- sorgers weitere Institute und nicht Betten führende Klini- ken, die nur über klinikinterne Verkehrsverbindungen des Außengeländes angelaufen werden können. Die klinikin- ternen Verkehrsverbindungen des Außengeländes stehen Patienten und Angehörigen, medizinischem und nichtme- dizinischem Personal, Hol- und Bringdiensten, Hausdiens- ten, Rettungsdiensten etc. zur Verfügung. Für das Zurück- legen der Strecken kommen Pkw, RTW, KTW, klinikeigene Fahrräder usw. zum Einsatz. Insgesamt werden auf dem Campus 18 Aufzüge betrieben, darunter 14 in den drei verbundenen Gebäudekomplexen und 4 in den periphe- ren Klinikteilen. Die Aufzüge werden multipel verwendet.
Ausgewiesene Schwerpunkte im Rahmen des stationären Versorgungsauftrags sind die Not- und Unfallversorgung.
Der Maximalversorger umfasst folgende Betten führenden Kliniken: Allgemein- und Viszeralchirurgie, Anästhesie, Intensivmedizin, Schmerztherapie und Palliativmedizin, Angiologie, Augenheilkunde, Frauenheilkunde und Ge- burtshilfe, Gefäßchirurgie, Geriatrie, Hals-, Nasen- und
Ohrenheilkunde, Hautkrankheiten, Innere Medizin, Kin- derchirurgie, Kinder- und Jugendmedizin, Kinder- und Jugendpsychiatrie, Mund-, Kiefer- und Gesichtschirurgie, Neurochirurgie, Neurologie, Nuklearmedizin, Orthopädie, Psychiatrie, Psychotherapie und Psychosomatik, Strahlen- therapie und Radioonkologie, Thoraxchirurgie, Unfall-, Hand- und Wiederherstellungschirurgie, Urologie. Die Bettenkapazität umfasst 1240 Betten nach § 108/109 SGB V mit einem Auslastungsgrad von 80%. Die Gesamt- zahl der stationären Fälle beträgt per anno 47.168 Fälle.
Das zu untersuchende Krankenhaus befindet sich mit 100% in privater Trägerschaft. Als Rechtsform wurde eine Kapitalgesellschaft in Form der GmbH gewählt.
2.3 Wirtschaftlichkeitsanalyse der dezentralen Bettenaufbereitung
2.3.1 Voraussetzungen und Anforderungen
Grundlagen: Jeder aufgenommene Patient hat Anrecht auf ein sauberes, desinfiziertes und mit frischer Wäsche überzogenes bzw. mittels Erreger dichter Bezüge geschütz- tes und durch Wischdesinfektion aufbereitetes Bett [35], [57], [47], [14].
Der Prozess der dezentralen Bettenaufbereitung lässt sich in unterschiedliche Teilprozesse gliedern. Aus be- triebswirtschaftlicher Sicht ist entscheidend, welche der einzelnen Aufbereitungsschritte zur Erreichung des defi- nierten Ziels führen. Als Ziel gilt ein für Patienten aufbe- reitetes Bett, das sowohl die rechtlichen als auch ethi- schen Anforderungen seitens Gesetzgebung und des Krankenhauses vollumfänglich erfüllt. Danach können die identifizierten Teilprozesse als Status Quo in der täg- lichen Praxis aufgenommen werden. Eine Prüfung und zielorientierte Auswertung der Daten unter den Aspekten von Effizienz und Effektivität schließt sich an. Sämtliche Ressourcen verschwendende Teilprozesse sind zu elimi- nieren. Die kontinuierliche Steuerung und nachhaltige Kontrolle sichern das Ergebnis [12], [27].
Vor diesen Hintergründen sind dezentrale Bettenaufbe- reitungsprozesse unter vier Aspekten (Abbildung 3) zu beurteilen:
• Vorgaben des Gesetzgebers, Überprüfung der Einhal- tung durch Ist-Analyse und ggf. Korrektur durch Leis- tungsmodifizierung
• ethisch vertretbare Praxis; Patientennutzen
• Prüfung jeder Aktivität auf Effektivität (Wirksamkeit) und Effizienz (Wirtschaftlichkeit) (Abbildung 4) [13]
• Soll-Ist-Vergleich
Erheblich für die Analyse ist, dass für den Bettenaufberei- tungsprozess weder eine einheitliche Organisationsform noch eine einheitliche Vorgehensweise definiert sind.
Diese richten sich nach den lokalen Voraussetzungen und unterliegen Entscheidungen des Trägers, der Verant- wortlichen und Ausführenden.
Standortbedingungen:Anhand identifizierter Teilschritte zur dezentralen Bettenaufbereitung und der Tatsache,
Abbildung 3: Geschlossenes System der nutzen- und zielorientierten Leistungsanalyse
Abbildung 4: Entscheidungsmatrix zu Effektivität und Effizienz von Leistungen im Krankenhaus (modifiziert nach [13]) dass diese in die routinemäßigen Arbeitsabläufe und
Leistungen auf Station integriert sind, kann abgeleitet werden, dass die Standortbedingungen keine Ausschluss- kriterien enthalten (s. Abschn. 2.3.2).
Je nach Kategorisierung der Betten in Normal-, Risiko- und Infektionsbetten steigen die Anforderungen an die
Aufbereitung. Dabei richtet sich der Gefährdungsgrad einerseits nach der von infektiösen Betten ausgehenden Gefährdung, andererseits nach der Infektionsanfälligkeit des Patienten [47]. Für das Normal- bzw. Standardbett sind die Anforderungen an die Aufbereitung am gerings- ten. Hierbei handelt es sich um nicht-kritische Gegenstän-
Abbildung 5: Einzelschritte der dezentralen Bettenaufbereitung de, die zur Bettgestell-Aufbereitung nur an den Griffkon-
taktflächen einer desinfizierenden Reinigung bedürfen (Abbildung 5).
Einige Autoren favorisieren die dezentrale Aufbereitung in einem hierfür vorgehaltenen Raum auf der Station bzw.
in Stationsnähe. Dazu wird das Bett noch im Patienten- zimmer abgerüstet. Nach dem Abrüsten wird das Bett
aus dem Patientenzimmer in den Bettenaufbereitungs- raum transportiert und anschließend z.B. am Ende des Stationsgangs bis zur Weiterverwendung gelagert [35], [57]. Vor dem Hintergrund, dass das Bettgestell ohnehin in die tägliche Reinigung einbezogen bzw. bei Kontamina- tion eine sofortige Wischdesinfektion obligatorisch ist, bei Bedarf ein Wäschewechsel vorgenommen wird und
darüber hinaus Patiententransporte im Bett durch das gesamte Haus ohne spezielle Abdeckungen erfolgen, kann eine Separierung der Betten aus den Patientenzim- mern zur Aufbereitung nicht nachvollzogen werden.
Hinsichtlich der Schwarz-Weiß-Trennung der einzelnen Arbeitsschritte der dezentralen Aufbereitung von Risiko- und Infektionsbetten werden ebenfalls verschiedene Standpunkte vertreten. Rüden [49] fordert keine räumli- che Trennung für die Hauptschritte Abrüsten, Desinfekti- on, Aufrüsten. Nach Abschluss der Bettenaufbereitung verbleibt das Bett weiterhin im Patientenzimmer oder wird im Ausnahmefall z.B. am Ende des Stationsflurs oder im Versorgungsraum bis zur erneuten Verwendung depo- niert. Andere Publikationen weisen explizit darauf hin, dass der Abwurf von Bettwäsche und Kopfkissen/Einzieh- decke sowie die Wischdesinfektion im Patientenzimmer vorgenommen werden sollten, während insbesondere für Infektionsbetten das Aufrüsten (Beziehen der Matratze mit chemothermisch desinfiziertem Laken, Beziehen der chemothermisch desinfizierten Einziehdecke und Kopf- kissen mit dementsprechend aufbereiteten Bezügen und ggf. das Abdecken mit Schutzfolie) in einem separaten Raum erfolgen sollte [35], [57]. Zur Beurteilung der Not- wendigkeit einer räumlichen Trennung der Aufbereitungs- schritte ist die Übertragung von Erregern durch kontami- nierten Staub einzuschätzen. Im Zuge der Bettbenutzung durch den Patient (Lagewechsel, Physiotherapie im Bett, Aufstehen etc.) kann die damit provozierte Staubaufwir- belung durchaus mit der Aufwirbelung bei sachgemäßer Bettenaufbereitung im Patientenzimmer verglichen wer- den. Insofern ist die räumliche Trennung der Arbeitsschrit- te kostentreibend, jedoch nicht zielführend.
Anforderungen an Bettenmodelle, Bettbestandteile und Lagerungsmaterialien:In erster Linie gehen die Anforde- rungen an das Klinikbett als Gesamtheit von dem sich aus der Patientenversorgung des Krankenhauses bzw.
des jeweiligen klinischen Alltags ergebenden Bedarf aus.
Klinikbetten sollen prinzipiell der DIN EN 60601-2-38 [17] entsprechen. Seitens der Hersteller wird in Bezug auf die Bettenaufbereitung u.a. mit folgenden Eigenschaf- ten geworben [64]:
• 4-Rollen-Zentralbremsung über fußseitige Bremspeda- le
• einstellbarer Geradeauslauf der Rollen
• komfortabler Austausch der Laufrollen nach Bedarf und Bodenbeschaffenheit
• leichter Transport durch Verwendung nicht rostender Materialien, hauptsächlich Aluminium in verwindungs- steifen Konstruktionen
• Wandabweisrollen an allen vier Bettecken
• geschlossene Konstruktion, kompakte Technik und glatte Oberflächen (Integration der Antriebelemente in wasserdicht verkapselten Bauteilen, die Einzelteile bestehen aus Aluminium, Edelstahl oder Kunststoff),
• weitgehende Wartungsfreiheit (Verwendung ausschließ- lich wartungsfreier Motoren und Elektrik-/Elektronik- komponenten, Dauerschmierung aller beweglichen
Teile der Höhenverstellung, des Kompaktantriebs und der Seitensicherung
• technische Überprüfungen nach Checkliste bzw. einmal per anno
• volle Funktionalität auch bei Unterbrechung der Stromzufuhr
• multipler Einsatz einer Bettenart durch modulare Konzeption
Bezogen auf die Reinigung und Desinfektion müssen fallweise sowohl das Bettgestell als auch am Bettgestell montierte Zusatzteile diesen Methoden komplett zugängig sein. Als in den Aufbereitungsprozess einzubeziehende Zusatzteile gelten z.B. Bettbogen, Lagerungshilfen, Steckgitter [50], [15], [36].
Als Voraussetzung zur manuellen Reinigung bzw. desinfi- zierenden Reinigung der Matratze wird ein glatter, desin- fizierbarer, flüssigkeits- und erregerdichter Überzug (En- casing) empfohlen, der mindestens die Liege- und Seiten- flächen umschließen muss. Hygienisch vorteilhafter sind Ganzbezüge [15]. Lagerungshilfen für Patienten, wie sie vordergründig in den Fächern Orthopädie, Traumatologie, Angiologie, Geriatrie usw. für ein optimales Therapieer- gebnis zum Einsatz kommen, sind analog den Matratzen mit einem flüssigkeits- und erregerdichten Überzug zu versehen. In den meisten Fällen werden diese Lagerungs- hilfen heute bereits herstellerseitig in entsprechender Qualität angeboten.
Eine zentrale Rolle hinsichtlich Bettenhygiene nimmt die Bettwäsche ein, da Patient und Angehörige mit sauberer Bettwäsche das Hygieneniveau antizipieren. Der Anspruch an eine hygienische Bettenaufbereitung wird allerdings damit nur unzureichend erfüllt. Gemäß RKI-Richtlinie hat saubere Wäsche frei von Krankheitserregern und keim- arm bzw. für bestimmte Zwecke steril zu sein [47]. Es herrscht daher Konsens, dass die Bettwäsche nach jedem Patientenwechsel einem desinfizierenden Waschverfah- ren unterzogen wird [57], [15], [36].
Differenzierter sind die Angaben hinsichtlich der Aufberei- tung von Kopfkissen und Einziehdecken (Länderspezifika vgl. Tabelle 1). Zum einen wird der Logik folgend ebenfalls bei jedem Patientenwechsel ein desinfizierendes Aufbe- reitungsverfahren gefordert [35], [50]. Allerdings definie- ren andere Publikationen die Aufbereitungsform als indi- kationsabhängig [15]. Kramer et al. [36] führen im Zu- sammenhang mit dem Risiko einer Gefährdung durch nosokomiale Infektionen die Möglichkeit erregerdichter Überzüge an. In Deutschland ist das chemothermische Waschverfahren empfohlen. Die Temperaturen betragen 40-75°C. Die verwendeten Waschmittel basieren auf Chlor und Chlorverbindungen [9].
Tabelle 1: Internationaler Vergleich der Anforderungen an die chemische bzw. thermische Desinfektion von Krankenhauswäsche (modifiziert nach [26])
2.3.2 Struktur und Ablauf des dezentralen Bettenaufbereitungsprozesses
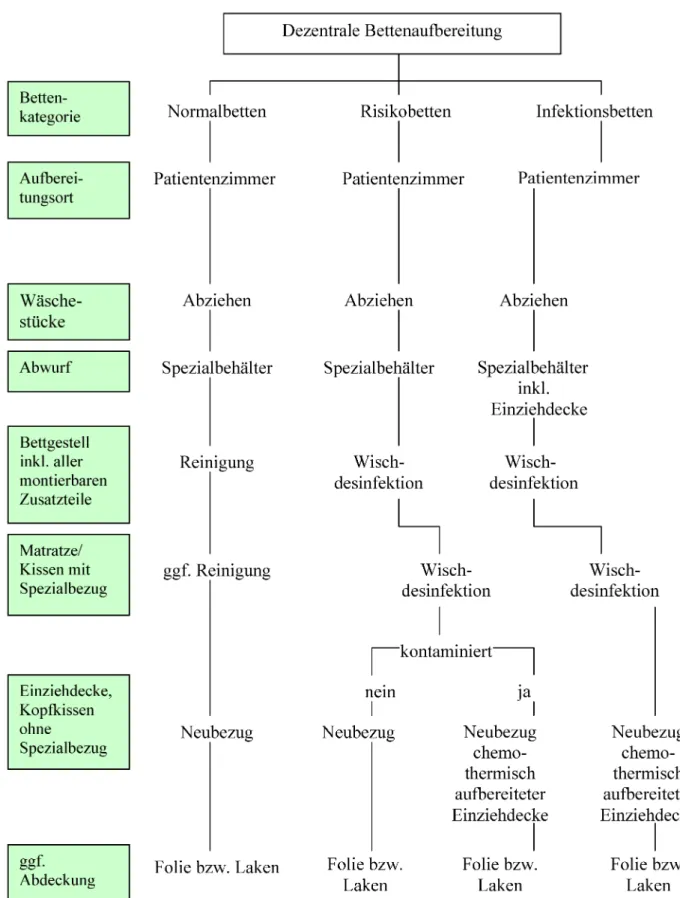
Die Aufbereitungsschritte der dezentralen Bettenaufbe- reitung (Abbildung 5) variieren entsprechend der Katego- risierung in Normal-, Risiko- und Infektionsbett und der Entscheidung des Krankenhausträgers bzw. der Verant- wortlichen:
• Entscheidung über den Ort der Aufbereitung (unmittel- bar im Patientenzimmer, in Nähe des Verwendungs- orts, in speziell vorgehaltenen Räumen auf Station etc.)
• ggf. Transport zum Ort der Aufbereitung
• Abziehen von Textilien (Bezüge und Laken) und sofor- tiger sortierter Abwurf in hygienisch geeignete Behält- nisse (z.B. Wäschesäcke)
• ggf. Einsortieren der Bettdecke in hygienisch geeignete Behältnisse
• Wischdesinfektion des Bettgestells
• ggf. Wischdesinfektion von Encasings [36]
• Neubezug von Matratze, Einziehdecke und Kopfkissen mit im chemothermischen Waschverfahren aufberei- teter Wäsche oder
• ggf. Verwendung im chemothermischen Waschverfah- ren aufbereiteter Einziehdecke oder Kopfkissen zum Neubezug
• ggf. Abdeckung des aufbereiteten Bettes mit Folie [36]
(KhBetrVO § 23)
Die dezentrale Bettenaufbereitung wird als Routinearbeit von Berufsgruppen auf Station realisiert. Das können Pflege-, medizinische Hilfs-, Reinigungskräfte sowie Mit- arbeiter des Hol- und Bringdienstes sein [8]. Der Aufbe- reitungsprozess ist zeitlich im Zusammenhang mit Pati- entenwechsel oder auch mit akuten Erfordernissen auf Grund von sichtbarer Kontamination mit Blut, Eiter, Stuhl, Urin und Sekreten einzuordnen [15]. Als Formel zur Kal- kulation der Bettenaufbereitungen pro Jahr gilt:
Auf Grund definierter Arbeitsschritte gemäß hausinternem Hygieneplan und des den Stationsmitarbeitern bekannten Patientenwechsels ist der Aufbereitungsprozess bezogen auf Zeit, Material, Ort und Personal planbar. Organisato- risch herausfordernder sind akute Fälle, die durch unmit- telbare Kontamination hervorgerufen werden können.
Elektrisch und mechanisch betriebene Krankenhausbet- ten unterliegen als Medizinprodukte der Klasse 1 dem Medizinproduktegesetz [1]. Das ist mit der Notwendigkeit eines standardisierten Vorgehens mit Festschreibung im Hygieneplan verbunden. Standards bergen die Schwierig- keit, dass einerseits sämtliche ggf. nur fallweise notwen- digen Maßnahmen aufzuführen sind, andererseits diese nicht zwingend auf einem objektivierbaren Befund basie- ren. Ein Beispiel ist der Bettenaufbereitungsstandard mit Folienabdeckung als Schutz aufbereiteter Betten vor Neuverschmutzung. Bei entsprechendem Patientendurch- lauf ist ein Verstauben der Betten ausgeschlossen. Aus hygienischer Sicht ist daher zu hinterfragen, ob eine standardisierte Folienabdeckung zur Effektivität beiträgt.
Demgemäß wird im Konsens mit dem verantwortlichen Krankenhaushygieniker auf die Folienabdeckung oder eine gleichwertige Abdeckung verzichtet. Der Patient sieht auf Grund der Glätte der Bettwäsche, dass das Bett auf- bereitet zur Verfügung steht.
2.3.3 Juristische Aspekte im Hinblick auf Prozess- und Ergebnisqualität
Die rechtlichen Anforderungen der Hygiene an die funk- tionelle und bauliche Gestaltung von Einrichtungen zur Bettenaufbereitung sind im Abschnitt 1.3.4 zusammen- gefasst. In § 23 der Krankenhausbetriebs-Verordnung (1995) werden Forderungen an die dezentrale Bettenauf- bereitung gestellt, die z.T. nicht nachvollziehbar erschei- nen (s.o.):
• Jeder stationär aufgenommene oder aus einem ande- ren Bereich verlegte Patient muss ein gereinigtes und erforderlichenfalls auch desinfiziertes Bett erhalten, das mit frischer Wäsche bezogen ist. Die Betten sind bis zur Verwendung mit einer Schutzabdeckung zu versehen. Matratzen sind in regelmäßigen Abständen zu desinfizieren.
• Zur Aufbereitung ist ein gesonderter Raum vorzusehen.
• Ein weiterer Raum ist zum Abstellen der Reservebetten erforderlich.
Typische Leistungsinhalte liefert die AWMF-Leitlinie (2004) [3].
Hierbei ist zu berücksichtigen, dass Empfehlungen, Leit- und Richtlinien empfehlenden, aber keinen rechtlich bindenden Charakter haben [65], [4], d.h. die darin aus- geführten Punkte haben weder begründende noch befrei- ende Wirkung hinsichtlich der Haftung. Sie gelten als systematisch entwickelte Entscheidungshilfen über ange- messene Vorgehensweisen. Leitlinien können allerdings Vorstufen juristisch verbindlicher Richtlinien darstellen [46]. De facto muss der Verantwortliche bei Verstoß gegen Empfehlungen, Leit- und Richtlinien den Nachweis erbrin-
gen, wie er die erforderliche Sorgfalt anderweitig sicher- gestellt hat [36].
Mit Inkrafttreten des Infektionsschutzgesetzes (IfSG, 2000) wurden dem RKI als obere Bundesbehörde detail- lierte Aufgaben bei der Infektionsbekämpfung übertragen.
Diese beinhalten neben anderen die Konzeption von Empfehlungen zur Prävention nosokomialer Infektionen einschließlich der betrieblich-organisatorischen und baulich-funktionellen Voraussetzungen. Gemäß § 36 Abs. 1 IfSG haben alle Krankenhäuser innerbetriebliche Verfahrensweisen zur Infektionshygiene in Hygieneplänen festzulegen (IfSG § 36 Abs. 1). Zur Sicherung der Qualität sind u.a. folgende Maßnahmen verbindlich:
• Mitarbeiterschulung und deren Dokumentation
• Bereichsbegehung durch Mitarbeiter der Hygieneabtei- lung
• Prüfung der Durchführung entsprechend Hygieneplan
• Prüfung der Einhaltung von Unfallverhütungsvorschrif- ten
• Kontrolle von Desinfektionsmitteleinsatz und -dosie- rung entsprechend den Vorgaben der Desinfektions- mittelkommission des Verbunds für Angewandte Hy- giene (VAH) bzw. RKI-Listung bei behördlich angeord- neter Desinfektion
• Effektivitätskontrollen (z.B. Oberflächenkontaktkultu- ren)
• turnusmäßige technische Kontrolle und Wartung der Betten einschließlich damit verbundener elektrischer und elektronischer Teile sowie der Sicherheit und Ge- brauchsfähigkeit von Zusatzteilen [15]
2.3.4 Kostenanalyse
2.3.4.1 Grundlagen
Entscheidendes Kriterium für die Beurteilung der Effizienz sekundärer Prozesse im Krankenhaus ist die Kostenana- lyse. Sie basiert auf der Erfassung und Bewertung ver- schiedener Kostenarten, die hauptsächlich nach vier Merkmalen kategorisiert werden (Abbildung 6).
In der Praxis hat es sich für Analysezwecke bewährt, die Kostenarten nach Kostengruppen als Kapital- und Be- triebskosten auszuweisen (Abbildung 7). Entsprechend der Kostengruppen werden die Kosten möglichst dezidiert ermittelt und zugeordnet. Auf diese Weise wird transpa- rent, in welcher Höhe und in welchem Verhältnis Kapital- bzw. Betriebskosten anfallen. Damit wird das Fundament für einen Vergleich unterschiedlicher sekundärer Leis- tungsprozesse wie der Bettenaufbereitung geschaffen.
2.3.4.2 Investitionskostenbewertung
Im Allgemeinen stellt die Investition eine Kapitalverwen- dung dar. Dabei wird zwischen objekt- und wirkungsbezo- genen Investitionen unterschieden. Objektbezogene In- vestitionen zielen auf Objekte, die am leistungswirtschaft- lichen Prozess beteiligt sind. Hierbei kommen Sach-, Fi- nanz- oder immaterielle Investitionen in Betracht. Dem- gegenüber sind wirkungsbezogene Investitionen auf de-
Abbildung 6: Einteilung der Kostenarten (modifiziert nach [33])
Abbildung 7: Einteilung der Kostengruppen (modifiziert nach [28]) finierte Effekte und Auswirkungen im Unternehmen ge-
richtet. Entsprechend der Wirkungsarten werden Netto-, Re- und Bruttoinvestitionen differenziert [45].
In Bezug auf die Investitionskosten eines Krankenhauses und der damit zusammenhängenden Gewährung von
Fördermitteln bildet das Gesetz zur wirtschaftlichen Si- cherung der Krankenhäuser und zur Regelung der Kran- kenhauspflegesätze (Krankenhausfinanzierungsgesetz, KHG) den rechtlichen Rahmen. Demnach sind Investiti- onskosten die Kosten der Errichtung (Neubau, Umbau,
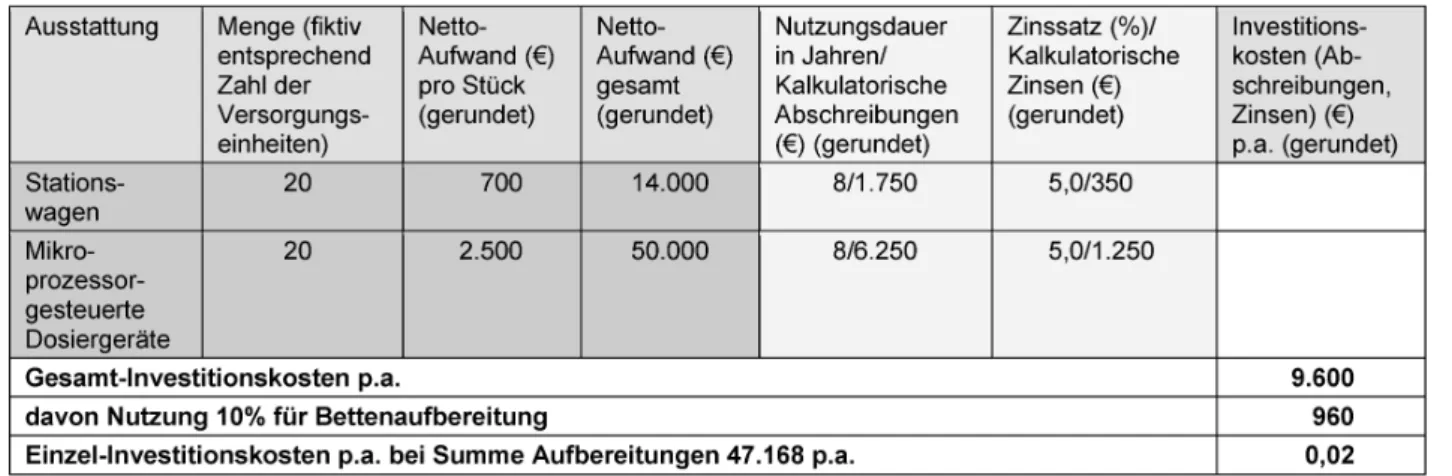
Tabelle 2: Investitionen und Investitionskosten (€) für die dezentrale Bettenaufbereitung
Erweiterungsbau) und der Anschaffung der zum Kranken- haus gehörenden Wirtschaftsgüter einschließlich der Kosten zur Wiederbeschaffung der Güter des zum Kran- kenhaus gehörenden Anlagevermögens (Anlagegüter;
KHG § 2). Diesen Investitionskosten gleichstehende Kosten sind u.a. Entgelte für die Nutzung der oben aufge- führten Bauten sowie Wirtschafts- und Anlagegüter, Zin- sen, Tilgung und Verwaltungskosten von Darlehen sowie Kapitalkosten (Abschreibungen und Zinsen) für die oben genannten Wirtschaftsgüter (KHG § 2).
Die Krankenhäuser haben nach diesem Gesetz Anspruch auf Förderung, soweit und solange sie in den Kranken- hausplan eines Landes und bei Investitionen in das Inves- titionsprogramm aufgenommen sind (KHG § 8 Abs. 1).
Zusätzlich erwächst eine Abhängigkeit der Investitionstä- tigkeit vom politischen Förderwillen und den Fördermög- lichkeiten der öffentlichen Verwaltung [11].
Da die dezentrale Bettenaufbereitung weder an spezielle Technik, wie Bettenhebegerät, noch an spezielle Räume gebunden ist, und keine speziellen Anforderungen an Bettenmodelle und patientennahe Einrichtungen wie Bettgitter und Aufrichter gestellt werden, lassen sich die Investitionskosten schwer zuordnen, zumal die zum Ein- satz kommende Ausstattung wie Stationswagen und mi- kroprozessorgesteuerte Dosiergeräte ohnehin für den Betrieb einer Station vorausgesetzt werden. Für den Prozess der dezentralen Bettenaufbereitung wird daher eine anteilige Nutzung der Ausstattungen von 10% ange- nommen.
Vereinfachend wird im Kostenansatz der Vergleichsrech- nung von einer linearen Abschreibung des Anlagevermö- gens ausgegangen [45]. Damit ergibt sich eine gleichmä- ßige Kostenbelastung per anno. Die Berechnung der kalkulatorischen Abschreibungen erfolgt nach folgender Formel [28], [45]:
Kalkulatorische Zinsen finden ihren Niederschlag in der Vergleichsrechnung als Kosten, weil sie das durch das Investitionsobjekt gebundene Kapital repräsentieren [45].
Die Berechnung der kalkulatorischen Zinsen erfolgt ver- einfacht gemäß folgender Formel [28], [45]:
Auf Grund der Datenbasis ergeben sich Investitionskosten als Abschreibungen und kalkulatorische Zinsen in Höhe von ~0,02 € pro dezentral aufbereitete Betteinheit bei den in Tabelle 2 unterstellten Bedingungen [59].
2.3.4.3 Baukosten
In praxi erfolgt die dezentrale Bettenaufbereitung häufig in den Patientenzimmern. Die für die Bettenaufbereitung notwendigen Materialien wie Flächendesinfektionsmittel, Wäschesäcke, Frischwäsche befinden sich in den stati- onsnahen Versorgungseinheiten (Ver- und Entsorgungs- raum). Die Versorgung wird nach dem Kanban-System realisiert. Dabei werden die Modulschränke EDV-basiert mit Sachmitteln bestückt. Deren Art und Menge richten sich nach den Anforderungen der Station bzw. Fachabtei- lung und sind weitestgehend standardisiert. Mit den Zie- len der Optimierung von Beständen und Losgrößen erfolgt die Bestückung der Modulschränke turnusmäßig und auf Basis der Verbräuche [61], [38]. Damit können die Lager- bestände und Durchlaufzeiten gering gehalten werden,
Tabelle 3: Baukosten (€) im Zusammenhang der dezentralen Bettenaufbereitung
was zur Senkung der Logistik- und Kapitalbindungskosten führt [24]. Das System wird von einem Versorgungsassis- tenten oder bei entsprechenden Durchführungsverträgen durch die Lieferanten bzw. Dienstleister selbst überwacht.
Die Wäschever- und -entsorgung stellen lediglich einen Ausschnitt der gesamten Überwachungstätigkeit dar. Für den Transport der für die Bettenaufbereitung benötigten Materialen auf der Station werden so genannte Stations- wagen genutzt.
Unter Heranziehung o.g. Fakten ist die für die dezentrale Bettenaufbereitung benötigte Lagerfläche mit 0,5 m² pro Versorgungseinheit realistisch. Die umbaute Kranken- hausfläche kann basierend auf den Auflagen für Betreiber von Krankenhäusern und der adäquaten Installation im Durchschnitt mit 1500 €/m² kalkuliert werden. Bauten werden auf 33 Jahre abgeschrieben.
Prinzipiell gilt, je weniger Fläche benötigt wird, desto wirtschaftlicher ist der Bau. Die günstigste ist die nicht benötigte Fläche. In der Krankenhausplanung werden daher sämtliche raumverbrauchenden Einbauten kritisch und durch mehrere Instanzen auf ihre Zweckmäßigkeit im Kontext der Unternehmensziele überprüft.
Die Baukosten pro aufbereitete Betteinheit belaufen sich auf ~0,02 € (Tabelle 3). Dabei sind kalkulatorische Zinsen eingeflossen. Je nach Anzahl der Stationen und Anzahl der Bettenaufbereitungen variieren die Baukosten.
2.3.4.4 Personalkostenbewertung
Für den Gesamtprozess der Reinigung und Desinfektion im Krankenhaus ist der größte Kostenfaktor mit über 90% der Personalkostenfaktor [58]. Die Personalkosten- bewertung erfolgt über die Personalbedarfsberechnung.
Dabei wird eine Berechnung für den Gesamtprozess der dezentralen Bettenaufbereitung vorgenommen. Auf diese Weise werden Schwankungen realistisch abgebildet.
Wesentliche Determinanten für die Bewertung der Perso- nalkosten des Gesamtprozesses der dezentralen Betten- aufbereitung sind Ausführungsdauer/Bett, Bettenzahl/Be- trachtungszeitraum und der Vergütungsrahmen der an der Bettenaufbereitung beteiligten Berufsgruppen.
Die Angaben zur Ausführungsdauer der dezentralen Bet- tenaufbereitung bilden ein weites Spektrum. Sie reichen von 1-25 min/Betteinheit, wobei sich eine Betteinheit auf den Gesamtprozess der Bettenaufbereitung inklusive Abrüsten und angrenzende Flächen wie Nachttisch, Bettgitter und Aufrichter bezieht. Nach der 1993 in Kraft getretenen Pflege-Personalregelung belaufen sich die durchschnittlichen Minutenwerte für den Gesamtprozess
der dezentralen Bettenaufbereitung auf 10 min/Bettein- heit [60]. Diese Angabe ist nahezu identisch mit dem auf internen Echtzeitdaten eines akutmedizinischen Maximal- versorgers in Deutschland basierenden Zeitwertes von durchschnittlich 9 min/Bett inklusive Abrüstzeit. Dieser Zeitwert ist sowohl für das Normal- bett als auch für das Risiko- bzw. Infektionsbett gültig, da die zur Aufbereitung notwendigen Arbeitsschritte bezogen auf den Zeitumfang nahezu identisch sind (vgl. Abbildung 5). Im Folgenden wird daher für die Ausführungsdauer/Bett eine Zeiteinheit von 9 min zu Grunde gelegt.
Für die Anzahl aufzubereitender Betten/d werden ver- schiedene Berechnungsmodelle herangezogen. Vom BKPV [6] wird als Erfahrungswert für die Zahl der arbeits- täglich aufzubereitenden Betten 10-15% der aufgestellten Betten genannt. Darüber hinaus beziffert der BKPV das Verhältnis der Patientenzahl (ohne interne Verlegungen) zur Zahl der aufbereiteten Betten in der Regel mit 1 zu 1,2-1,4, wobei Abweichungen sowohl nach unten als auch (in Ausnahmefällen) nach oben feststellbar sind. Eine weitere Berechnungsbasis für die Anzahl der Bettenauf- bereitungen/d liefert das so genannte Hamburger Modell (s. Abschn. 2.3.2). Hierbei wird eine angenommene Bele- gung zugrund gelegt, so dass für exaktere Ergebnisse sowohl die Fallzahl als auch interne Verlegungen, bei denen der Patient das Bett tatsächlich wechselt, heran- gezogen werden sollten. Demgemäß gilt, die Fallzahl per anno (inklusive tatsächlicher interner Verlegungen) ent- spricht der Anzahl der Bettenaufbereitungen.
Die Personalkosten basieren auf dem Personalbedarf, gemessen in VK. Die Nettojahresarbeitszeit einer VK richtet sich nach Tarifgruppen sowie statistisch ermittel- ten Ausfallzeiten für die jeweilige Berufsgruppe und wird mit einer Spanne von 1.550 bis 1.700 h/Jahr angegeben [6], [60]. Zur Ermittlung der tatsächlichen Verfügbarkeit einer VK kann neben den vorgenannten Quellen nachste- hendes Schema herangezogen werden:
Ermittlung der Wochenarbeitstage
- 365 d abzüglich 52 Samstage, 52 Sonntage, 10 Feier- tage = 251 Wochenarbeitstage
Ermittlung der durchschnittlichen Ausfalltage einer VK unter Berücksichtigung des BAT-Ost
- Erholungsurlaub 30 d zuzüglich Zusatzurlaub 1 d, Fort- und Weiterbildung 5 d, durchschnittlicher Krankheitsaus- fall 13 d, sonstige Abwesenheit (z.B. Sonderurlaub, Er- krankung des Kindes) 1 d = 51 Ausfalltage.
Bruttojahresarbeitszeit
- 251 Wochenarbeitstage abzüglich 51 Ausfalltage = 200 Netto-Wochentage
Nettojahresarbeitszeit
- Arbeitszeit pro Woche 40 h/VK und Arbeitstage pro Woche 5 d = 8 h/d
- 200 Netto-Wochentage multipliziert mit 8,0 h/d = 1.600 h Nettojahresarbeitszeit einer VK.
Davon abgeleitet errechnen sich die benötigten VK per anno aus:
Auf Grund differenzierter Angaben zur Nettojahresarbeits- zeit wird im Folgenden die ermittelte Nettojahresarbeits- zeit einer VK von 1600 h/Jahr zu Grunde gelegt. Gemäß Erhebungen in der Praxis des Reinigungsdienstes wird insbesondere auf Grund der Tatsache, dass sich beide Werte im Rahmen des angegebenen Spektrums bewegen, die Nettojahresarbeitszeit dieser Dienstart auf 1.700 h/Jahr angepasst.
Unterstellt man, dass von der hausabhängig für die Bet- tenaufbereitung eingesetzten Berufsgruppe Pflegedienst, Reinigungsdienst oder Hol- und Bringdienst ein identi- scher Zeitaufwand erforderlich ist und die Nettojahresar- beitszeit für die Berufsgruppen konstant bleibt, ist die Auswahl der Berufsgruppe (bzw. deren Vergütungsrah- men) für die Höhe der Personalkosten bestimmend (Ab- bildung 8).
Tabelle 4 stellt die Personalkosten pro VK für die drei Berufsgruppen exemplarisch dar. Dabei wurden die Per- sonalkosten an die Bundesangestelltentarif-Tabelle Ost, Vergütung für Angestellte sowie die übliche Praxis ange- lehnt [63]. Die übliche Praxis betrifft einerseits die Ein- gruppierung der Berufsgruppen, andererseits die Vergü- tung des Reinigungsdienstes auf Stundenbasis von aktu- ell 6,36 €/h ohne Arbeitgeberanteil.
Entsprechend der angesetzten Nettojahresarbeitszeit pro VK und der verantwortlichen Berufsgruppen ergeben sich bei genormter durchschnittlicher Aufbereitungszeit von 9 min pro Betteinheit und der Annahme der Fallzahl als fixe Größe erhebliche Schwankungen der Personalkosten.
Die nachfolgenden Fallbeispiele 1 bis 2 präzisieren diese Aussage.
Fallbeispiel 1 – Dezentrale Bettenaufbereitung durch Pflegedienst
Voraussetzungen:
A) Fälle pro Jahr inkl. interner Verlegungen: 47.168 Fälle B) Aufbereitungszeit pro Betteinheit: 9 min (0,15 h) C) Nettojahresarbeitszeit pro VK realistisch: 1.700 h D) Personalkosten inkl. Arbeitgeberanteil p.a. pro VK:
15.264,00 €
Berechnung:
- 47.168 x 0,15 = 7.075,2 h für den Aufbereitungsprozess - 7.075,2/1.700 = 4,162 VK für den Aufbereitungspro- zess
- 4,162 x 15.264,00 = 63.526,97 € Personalkosten für den Aufbereitungsprozess
- 63.526,97/47.168 = rund 1,35 € Personalkosten pro dezentral aufbereitete Betteinheit
Unter den im Fallbeispiel 1 definierten Bedingungen be- laufen sich die Personalkosten auf insgesamt rund 63.527 €, um das Gesamtaufkommen der dezentralen Bettenaufbereitung zu bewältigen. Pro Betteinheit sind Personalkosten von ca. 1,35 € anzusetzen.
Fallbeispiel 2 – Dezentrale Bettenaufbereitung durch Pflegedienst, Hol- und Bringdienst sowie Reinigungs- dienst zu je einem Drittel
Voraussetzungen:
A) Fälle pro Jahr inkl. interner Verlegungen: 47.168 Fälle B) Personalkosten pro Betteinheit Pflegedienst: 3,45 € C) Personalkosten pro Betteinheit Hol- und Bringdienst:
2,69 €
D) Personalkosten pro Betteinheit Reinigungsdienst:
1,35 € Formel:
- A/3 = Drittel der Fälle (E)
- E x B + E x C + E x D = Summe Personalkosten der de- zentralen Bettenaufbereitung (F)
- F/A = Personalkosten pro Betteinheit Berechnung gemäß Formel:
- 47.168/3 = rund 15.723 Fälle pro Berufsgruppe - 15.723 x 3,45 + 15.723 x 2,69 + 15.723 x 1,35 = 117.765,27 € Gesamt-Personalkosten
- 117.765,27/47.168 = ca. 2,50 € Personalkosten/Bett Unter den im Fallbeispiel 2 definierten Bedingungen be- laufen sich die Personalkosten auf insgesamt rund 117.765 €, um die dezentrale Bettenaufbereitung zu bewältigen. Pro Betteinheit sind demgemäß Personalkos- ten von ca. 2,50 € zu veranschlagen.
Entsprechend der zu Grunde gelegten Zahlen und Fakten ist der Reinigungsdienst nachweislich die Dienstart mit den geringsten Personalkosten pro dezentral aufbereitete Betteinheit. Der Pflegedienst verbraucht die höchsten Personalkosten, gefolgt vom Hol- und Bringdienst. Bei Durchführung der dezentralen Bettenaufbereitung zu je- weils einem Drittel aller Fälle des Krankenhauses durch die drei Dienstarten Pflege-, Hol- und Bring- sowie Reini- gungsdienst liegen die Personalkosten pro Betteinheit über den Kosten des Reinigungsdienstes, jedoch unter den Kosten des Pflege- sowie Hol- und Bringdienstes.
Abbildung 8: Personalkosten (€) nach Dienstarten pro dezentral aufbereitete Betteinheit Tabelle 4: Personalkosten (€)/Jahr pro aufbereitete Betteinheit (gerundet)
2.3.4.5 Materialkosten
Für die Flächendesinfektion stehen im Klinikbetrieb diver- se Systeme zur Verfügung.
Putzräume befinden sich direkt auf den Stationen bzw.
sind stationsnah konzipiert. Üblicherweise sind sie mit einem mikroprozessorgesteuerten Dosiergerät ausgestat- tet, dem das Flächendesinfektionsmittel im entsprechen- den Dosierverhältnis entnommen wird. Zur reinigenden Flächendesinfektion werden handelsübliche Eimer mit Gebrauchslösung befüllt. Die Füllmenge ist variabel. Pro Knopfdruck lässt sich 1 l Gebrauchslösung entnehmen.
Vorteil dieser Einrichtungen ist das exakte Mischverhält- nis. Gemäß VAH-Liste ist in Nichtrisikobereichen für die reinigende Flächendesinfektion die 0,25%ige Gebrauchs- lösung bei 2 h Einwirkzeit ausreichend. Sind kürzere Einwirkzeiten gefordert, ist die Konzentration zu erhöhen.
Für die Flächendesinfektion im Zusammenhang mit der dezentralen Bettenaufbereitung wird in der Arbeit von einer maximal einstündigen Einwirkzeit und damit der Verwendung einer 0,5%igen Gebrauchslösung ausgegan- gen.
Für jede Betteinheit soll ein neues Putztuch verwendet werden [36]. Die Wischlappen sind entweder einmalig zu verwenden oder müssen vor Wiederverwendung einem desinfizierenden Waschverfahren unterzogen werden [15]. Die Materialkosten für Wischlappen und Eimer tangieren die Betrachtungen dieser Arbeit nicht, da diese Materialien sich wertmäßig zu gering auswirken und oh- nehin im Krankenhaus eingesetzt werden.
Kosten pro Bett, bezogen auf die Verbrauchsmittel (Des- infektionsmittel, Wasser), können wie folgt ermittelt werden:
- Desinfektionsmittellösung ~18,28 €/5-l-Kanister - Wasser ~0,214 c/l
- Abwasser ~0,266 c/l
Mithin ergeben sich für 5 l Desinfektionsmittellösung und die entsprechende Konzentration zur Flächendesinfekti- on:
- Kosten je 5-l-Kanister Desinfektionsmittellösung
~18,28 €
- Wasser 1000 l ~2,14 € - Abwasser 1000 l ~2,66 €
- Summe für 1005 l Gebrauchslösung ~23,08 €
Die Entnahme von 1 l aus dem Desinfektionsmitteldosier- gerät bedeutet, in Kosten ausgedrückt:
Desinfektionsmittel (4,975 ml) 1,819 c Wasser (995,025 ml) 0,213 c
Abwasser (995,025 ml) 0,265 c
Summe für 1 l Gebrauchslösung ~2,3 c/Bett
Unter der Annahme, dass für jedes dezentral aufbereitete Bett eine frische Desinfektionslösung von 1 l verwendet wird, belaufen sich die Kosten pro Betteinheit auf ~2,3 c, ein für das Krankenhaus vernachlässigbarer Kostenfak-
tor. Anwenderfreundliche und den Hygienekriterien ent- sprechende Weiterentwicklungen stellen nachfüllbare Spendersysteme dar, bestehend aus Spender, trockener Vliesrolle mit einzeln abreißbaren Tüchern, einem im Deckel integrierten Entnahmesystem mit Schutzkappe und beschriftbarem Etikett. Eine Vliesrolle umfasst 90 Einzeltücher. Die Vliestücher haben eine Größe von 38 x 20 cm, sind reißfest und bestehen aus saugfähigem, fusselfreiem Polyestervlies (60 g/m²). Sowohl Form als auch Größe des Einzeltuches sind gut geeignet zum Fal- ten und zur optimalen Flächenbenetzung [7]. Die Spender werden herstellerabhängig kostenlos zur Verfügung ge- stellt. Jeder Spender ist mit 3 l Gebrauchslösung zu be- füllen oder wird bereits damit bestückt geliefert.
Die Kosten/Bett lassen sich bei Verwendung des Spen- dersystems wie folgt ermitteln:
- Spender = 0 €
- Vliesrolle (90 Trockentücher) = 10,56 €
- a) bereits mit Flächendesinfektionsmittel befüllte Spender = 2,16 € oder
- b) 3 l aufbereitete Lösung (Entnahme aus Dosierer) = 0,07 €
- Preis für 90 getränkte Tücher (Variante a) = 12,72 € - Preis für 90 getränkte Tücher (Variante b) = 10,63 € Berechnung:
- 12,72/90 = 0,14 € Kosten pro Bett bei Variante a - 10,63/90 = 0,12 € Kosten pro Bett bei Variante b Demgemäß bewegen sich die Kosten eines mit Gebrauchs- lösung getränkten Vliestuchs in einer Spanne von ~0,12 € bis 0,14 €. Bei Annahme, dass pro aufbereitete Bettein- heit ein Tuch zum Einsatz kommt, sind diese Werte als Kosten pro Bett gültig.
Mittelbare Materialkosten der dezentralen Bettenaufbe- reitung stellen die Kosten für Matratzenschutzbezüge mit einseitiger Polyurethanbeschichtung dar. Diese Matrat- zenencasings sind erforderlich, um den Matratzenkern vor Flüssigkeits- und Erregereintrag zu schützen. Pro Matratzenencasing entstehen Kosten in Höhe von ~25 €.
Die Haltbarkeit der Encasings wird mit 3 Jahren angege- ben [59]. Bei Bedarf werden die Ganzbezüge dem chemo- thermischen Waschverfahren zugeführt. Grundsätzlich sind Encasings für die Flächendesinfektion im Wischver- fahren geeignet. Die durch die Nutzung der Encasings anfallenden Kosten pro Betteinheit errechnen sich wie folgt:
- Stückkosten = 25 € - Nutzungsdauer = 3 Jahre
- Bettenzahl = 1.240 Betten (=Encasing)
- Fallzahl/Jahr = 47.168 Fälle (Aufbereitungen)/Jahr Berechnung:
- 47.168 x 3 = 141.504 Aufbereitungen in 3 Jahren - 141.504/1.240 = ca. 114 Aufbereitungen/Encasing - 25/114 = ca. 0,22 € pro aufbereitete Betteinheit
Abbildung 9: Kostenverteilung pro Bett bei dezentraler Aufbereitung durch den Reinigungsdienst
Pro aufbereitete Betteinheit sind im Zusammenhang mit der Verwendung von Encasings Kosten in Höhe von
~0,22 € anzusetzen.
Zusammenfassend lassen sich die Materialkosten für eine dezentrale Bettenaufbereitung lediglich als Spanne darstellen. Diese Spanne reicht von ~0,24 € bis 0,36 €.
2.3.4.6 Resultierende Gesamtkosten in einem Krankenhaus der Maximalversorgung
Die Aussagen weisen teilweise Kosten aus, die ihren Ur- sprung in einer fiktiven Datenlage haben. Soweit möglich, geben die Kosten die realen Listenpreise (Tarifliste, Preisliste) wieder. Es kamen die Kostenarten zum Ansatz, die im Wesentlichen Einfluss auf die Kosten pro aufberei- tete Betteinheit ausüben. Vor diesen Hintergrund wurden folgende gerundete Ist-Kosten für die dezentral-manuelle Bettenaufbereitung abgeleitet:
- Investitionskosten pro aufbereitete Betteinheit: 0,02 € - Baukosten pro aufbereitete Betteinheit: 0,02 € - Personalkosten pro aufbereitete Betteinheit im Pflege- dienst: 3,45 €
- Personalkosten pro aufbereitete Betteinheit im Hol- und Bringdienst: 2,69 €
- Personalkosten pro aufbereitete Betteinheit im Reini- gungsdienst: 1,35 €
- Materialkosten pro aufbereitete Betteinheit: bis zu 0,36 €
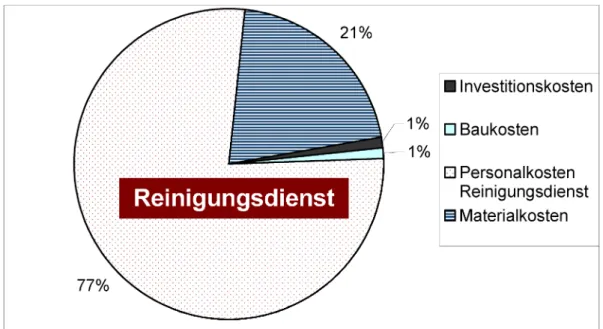
Die prozentuale Kostenverteilung verifiziert die in der Li- teratur getroffenen Aussagen, dass die Personalkosten den anteilmäßig höchsten Posten einnehmen (Abbildung 9). Diese Aussage behält unabhängig von der für die Aufbereitungstätigkeiten eingesetzten Berufsgruppe bzw.
dem variablen Personalaufwand Gültigkeit.
Obwohl die Materialkosten mit 21% an den Gesamtkosten für eine aufbereitete Betteinheit den zweitgrößten Kos- tenblock darstellen, ist das Gefälle zu den ermittelten 77% der Personalkosten für weiterführende Darlegungen hinsichtlich der Kostenbetrachtung essentiell. Die Bau- und Investitionskosten pro aufbereitete Betteinheit sind mit jeweils 1% an den Gesamtkosten pro Bett beteiligt und repräsentieren den jeweils geringsten Anteil der Ge- samtkosten pro Bett.
Die Kostenverteilung/Bett ändert sich, wenn die Aufbe- reitung anstatt vom Reinigungsdienst ausschließlich durch den Pflegedienst erbracht wird (Abbildung 10).
Abbildung 10: Kostenverteilung pro Bett bei dezentraler Aufbereitung durch den Pflegedienst
2.4 Kostenkalkulation der zentralen Bettenaufbereitung
Bezogen auf den Betreiber, die Aufgabenstellung des Maximalversorgers, Trägerschaft und Größe gelten die- selben Voraussetzungen wie für die Kostenkalkulation für die dezentrale Aufbereitung.
2.4.1 Standort
Die zentrale Bettenaufbereitung findet in einem speziell hierfür vorgehaltenen Ort im Krankenhaus stattfinden [57]. Sie kann optional als manuelles oder maschinelles Verfahren realisiert werden.
In der Regel werden für die zentrale Bettenaufbereitung aus praktischen Erwägungen Räumlichkeiten im Sockel- bzw. Untergeschoss eines Bettenhauses genutzt.
Unabhängig von der Aufbereitungsart als manuelle oder maschinelle Aufbereitung wird eine unreine und eine reine Seite für die Bettenaufbereitung notwendig. Jede Seite verlangt ausreichende Raumkapazitäten für das Stauen der Betten, Wäsche und weiterer Materialien.
Hinzu kommt, dass das Stauen der Betten in einer Bet- tenzentrale fallweise für Wartungsarbeiten genutzt wird, die sich in der Raumkapazitätsberechnung niederschla- gen sollten. Ferner werden eine Personalschleuse zwi- schen der unreinen und reinen Seite, eine Desinfektions- kammer für die manuelle oder maschinelle Desinfektion bzw. beides sowie eine thermische Desinfektionskammer für Matratzen, Kopfkissen und Einziehdecken vorausge- setzt [23], [35], [57].
Der Raum oberhalb einer automatischen Desinfektions- anlage, insbesondere im Bereich der Kabine, darf nicht durch bauseitige Installationen wie Lüftungskanäle, Rohrleitungen, Kabeltrassen u.a. reduziert werden, da er den freien Zugang zu Elektromotoren, Antriebselementen, Ventilen und weiteren Bauteilen für den Betrieb der Anla- ge gewährleisten muss [2]. Die Einfahröffnung und der
Nutzraum der Desinfektionsanlage richten sich nach den Behandlungsgütern [2].
2.4.2 Vor- und Nachteile der Aufbereitungsanlage
Als Vorteile werden in der Literatur genannt:
• Validierbarkeit des Aufbereitungsprozesses
• Verkürzung des zeitlichen Aufwands der Aufbereitung
• Reduzierung der ergonomischen Belastung des Perso- nals
• Erhöhung der Arbeitssicherheit [23], [15].
Nachteilig wirkt sich die zentrale Bettenaufbereitungsan- lage hinsichtlich
• des 20%igen Mehrbedarfs an Betten wegen der Um- laufmenge
• Kosten für Investitionen und laufenden Unterhalt
• langer Transportwege verbunden mit erheblichem Ar- beitszeitfaktor
• Bindung von Aufzugskapazitäten für den Bettentrans- port und
• Raumbedarf aus [23], [35].
In Bezug auf den Raumbedarf respektive Baukosten wurden die in Tabelle 5 aufgeführten Richtwerte für den Nutzraum publiziert.
Für die Betrachtung des Aufbereitungsprozesses unter den Aspekten von Effizienz und Effektivität ist wesentlich, dass die thermische Desinfektion stets die Reinigung des Bettes voraussetzt [35].
Tabelle 5: Nutzraummaße für diverse Behandlungsgüter [2]
Abbildung 11: Aufbereitungsoptionen in einer Bettenzentrale
2.4.3 Anforderungen an Bettenmodelle und Lagerungsmaterialien zur zentralen
Bettenaufbereitung
Prinzipiell stellt die thermische Desinfektion mittels Auf- bereitungsanlage vergleichsweise höhere Anforderungen an die Bettenmodelle als die dezentral-manuelle Aufbe- reitung im Patientenzimmer einer Station. Ähnliches kann auch für die manuelle Aufbereitung der Betten in einer Bettenzentrale festgestellt werden, da allein der Hin- und Rücktransport der Betten teilweise über bauliche Gege- benheiten, wie sie Aufzugeingänge und -ausgänge dar- stellen, eine hohe Materialbelastbarkeit der Lenkrollen bedingt.
Speziell für die thermische Desinfektion müssen die Bettgestelle
• eine Temperatur bis 80°C und einen pH-Wert von 6-8 unbeschadet tolerieren,
• wasserbeständig sein,
• keine Pfützenbildung zulassen und
• über Spritzwasser geschützte Rollen und Bauteile verfügen [23], [35], [57].
Die zentral-maschinelle Aufbereitung von Matratzen, Einziehdecken und Kopfkissen wird mittels Dampfdesin- fektionsapparat realisiert. Dampfdesinfektionsapparate arbeiten nach dem fraktionierten Vakuum-Dampf-Vaku- um-Verfahren (VDV) gemäß DIN 58949 [16]. Für das VDV- Verfahren müssen die Materialien eine Temperatur bis zu 105°C unbeschadet tolerieren [23].
2.4.4 Struktur und Ablauf des zentralen Bettenaufbereitungsprozesses
Die zentrale Bettenaufbereitung wird manuell bzw. ma- schinell durchgeführt (Abbildung 11). Die Entscheidung, richtet sich nach den standorteigenen Bedingungen. Er- hebliche Abweichungen ergeben sich im Vergleich zur dezentralen Bettenaufbereitung auf Grund der der Bet- tentransporte vom Patientenzimmer zur Bettenzentrale und des sicheren Betriebs der Aufbereitungsanlage für Betten, Matratzen, Kopfkissen und Einziehdecken.
Der Bettentransport zur Bettenzentrale und zurück sollte jeweils mit einer Folie oder anderen geeigneten Abde- ckung über dem gesamten Bett erfolgen. Dabei ist es aus hygienischer Sicht möglich, die für den Transport der aufbereiteten Betten verwendete Folie bzw. Abdeckung für das folgende aufzubereitende Bett zu nutzen [15].
Tabelle 6: Hinweis (Kurzfassung) an einer im Betrieb befindlichen maschinellen Aufbereitungsanlage zur Information der Betreiber
Unter Umständen muss die wieder zu verwendende Schutzhülle des reinen Betts in einem stationsnahen Lagerraum zwischengelagert werden. Nach Transport des dekontaminierten Betts ist die Schutzhülle zu entsorgen bzw. desinfizierend aufzubereiten.
Für die Bettentransporte kommen der Pflege-, der Hol- und Bringe-, der Reinigungsdienst oder Hilfskräfte in Frage.
Das aufzubereitende Bett wird zunächst in der unreinen Seite gelagert und abgerüstet. Der Abwurf der Wäsche erfolgt in vorgehaltene Behälter auf der unreinen Seite.
Unter Umständen werden mittels Hochdruckreiniger und Leitungswasser die Lenkrollen des Betts grob vom Transportschmutz und Sand befreit.
Matratzen, Einziehdecken und Kopfkissen werden mit Dampf desinfiziert (je nach Anlage einzeln oder gestapelt bis zu 10 Bettenausrüstungen bzw. 12 Matratzen). Ge- mäß DIN 58949 [16] ist eine Bettenausrüstung mit 1 Matratze von 2100 x 1000 x 160 mm, 1 Kopfkissen und 1 Einziehdecke definiert. Die Anlage wird auf der Beladeseite einerseits mit dem Bett bzw. andererseits mit Matratze und evtl. Einziehdecken und Kopfkissen bestückt (vgl. Tabelle 6). Nach Durchlauf des Programms werden auf der reinen Seite (so genannte Entladeseite) das Bett bzw. Matratzen, Einziehdecken und Kopfkissen entnommen.
Auf der reinen Seite wird das Bett nach dem Prinzip der dezentral-manuellen Aufbereitung aufgerüstet. Daher gelten die gleichen Aussagen hinsichtlich der Aufberei- tungsschritte. Im Anschluss erfolgt die Lagerung im reinen Bettenport bis zum endgültigen Abtransport zur Station.
2.4.5 Kostenanalyse
2.4.5.1 Investitionskosten
Bettenaufbereitungsanlagen bzw. Dampfdesinfektionsan- lagen werden heute nur noch selten staatlich gefördert werden. Auf Grund der in den letzten Jahren immer gerin-
ger werdenden Nachfrage nach Anlagen zur Bettenaufbe- reitung werden diese Angebote seitens der Hersteller zunehmend vom Markt genommen. Diese Aussage ist ebenfalls für Dampfdesinfektionsapparate für Matratzen, Kopfkissen und Einziehdecken zutreffend, speziell vor dem Hintergrund, dass die manuelle Reinigung und Desinfektion der Matratzen durch die heutzutage nahezu flächendeckend in Krankenhäusern eingesetzten Matrat- zenganzbezüge einen vergleichsweise geringen Aufwand darstellt.
Die Kosten für eine Anlage richten sich nach den indivi- duellen Daten und Bedürfnissen des Krankenhauses sowie dessen Verhandlungsbasis. Dabei spielen auch Aspekte der Qualitätssicherung, Dokumentation und EDV- Ausstattung eine Rolle. Für die Bettenwaschanlage sind Investitionskosten von ~130.000 € zu planen [59]. Da die Anlage mischbestückt wird, werden die Kosten speziell für die zentral-maschinelle Bettenaufbereitung mit 50%
bewertet.
In Tabelle 7 wurden definierte, fiktive Werte zur Berech- nung der Kosten pro aufbereitete Betteinheit bzw. Matrat- ze im Rahmen der zentral-maschinellen Bettenaufberei- tung des akutmedizinischen Maximalversorgers ange- setzt. Entsprechend der unterstellten Merkmale und Werte ergeben sich für die Aufbereitung eines Betts anla- gebedingte Investitionskosten inklusive kalkulatorischer Zinsen von ~0,17 €. Wird eine Matratze bei ansonsten gemäß Tabelle 7 definierter Bedingungen mittels Dampfdesinfektion aufbereitet, betragen die anteiligen Kapitalkosten ~0,24 €.
Bei Annahme, dass die zentrale Bettenaufbereitung ma- nuell durchgeführt wird, betragen die anteiligen Investiti- onskosten ~0,01 € pro aufbereitete Betteinheit. Dabei wurde ein mikroprozessorgesteuertes Dosiergerät zu 100% berücksichtigt.
Mittelbare Kapitalkosten des zentralen Aufbereitungsver- fahrens können die auf dem 20%igen Mehrbedarf basie- renden Betten darstellen (vgl. Abschnitt 2.4.2). In dieser Analyse soll dem keine Bedeutung beigemessen werden,
![Abbildung 2: Kategorisierung der Leistungen im Krankenhaus (modifiziert nach [22]) Die Krankenhaushygiene erfüllt eine alle medizinischen](https://thumb-eu.123doks.com/thumbv2/1library_info/4841419.1629029/5.892.163.737.115.538/abbildung-kategorisierung-leistungen-krankenhaus-modifiziert-krankenhaushygiene-erfüllt-medizinischen.webp)
![Abbildung 4: Entscheidungsmatrix zu Effektivität und Effizienz von Leistungen im Krankenhaus (modifiziert nach [13]) dass diese in die routinemäßigen Arbeitsabläufe und](https://thumb-eu.123doks.com/thumbv2/1library_info/4841419.1629029/8.892.164.733.580.1019/abbildung-entscheidungsmatrix-effektivität-leistungen-krankenhaus-modifiziert-routinemäßigen-arbeitsabläufe.webp)
![Tabelle 1: Internationaler Vergleich der Anforderungen an die chemische bzw. thermische Desinfektion von Krankenhauswäsche (modifiziert nach [26])](https://thumb-eu.123doks.com/thumbv2/1library_info/4841419.1629029/11.892.165.728.146.711/internationaler-vergleich-anforderungen-chemische-thermische-desinfektion-krankenhauswäsche-modifiziert.webp)
![Abbildung 7: Einteilung der Kostengruppen (modifiziert nach [28]) finierte Effekte und Auswirkungen im Unternehmen](https://thumb-eu.123doks.com/thumbv2/1library_info/4841419.1629029/13.892.157.740.595.1038/abbildung-einteilung-kostengruppen-modifiziert-finierte-effekte-auswirkungen-unternehmen.webp)