Der Internist
Kasuistiken
Internist 2020 · 61:416–423
https://doi.org/10.1007/s00108-020-00773-5 Online publiziert: 16. März 2020
© Der/die Autor(en) 2020 Redaktion
H. Haller, Hannover (Schriftleitung) B. Salzberger, Regensburg C.C. Sieber, Nürnberg
D. Chittka · L. Lennartz · B. Jung · B. Banas · T. Bergler
Abteilung Nephrologie, Universitätsklinikum Regensburg, Regensburg, Deutschland
Erfolgreiche Rituximabtherapie des Rezidivs einer
Glomerulonephritis assoziiert mit Antikörpern gegen die glomeruläre Basalmembran
Anamnese
Im April 2017 wurde ein 17-jähriger, männlicher Patient bei Verdacht auf ei- ne rapid-progressive Glomerulonephritis (RPGN) in unsere nephrologische Abtei- lung übernommen. Anamnestisch fan- den sich eine mehrtägige schmerzlose Makrohämaturie sowie im Vorfeld ein Infekt des oberen Respirationstrakts mit begleitenden Myalgien. Weiterhin klag- te der Patient über intermittierende, ste- chende Schmerzen im Bereich der Brust- wirbelsäule sowie über Dysurie. Hämo- ptysen, blutiger Schnupfen, Arthralgien oder Hautauffälligkeiten im Sinne eines Erythems bzw. Exanthems wurden ver- neint, ebenso chronische Vorerkrankun- gen, abgesehen von einem kindlichen Asthma bronchiale seit dem dritten Le- bensjahr mit inhalativer Applikation von Salbutamol bei Bedarf. Seit etwa 3 Jah- ren bestand ein aktiver Nikotinkonsum (kumulativ etwa 1–2 Packungsjahre). Die Familienanamnese in Bezug auf Nieren- erkrankungen war leer.
Befund
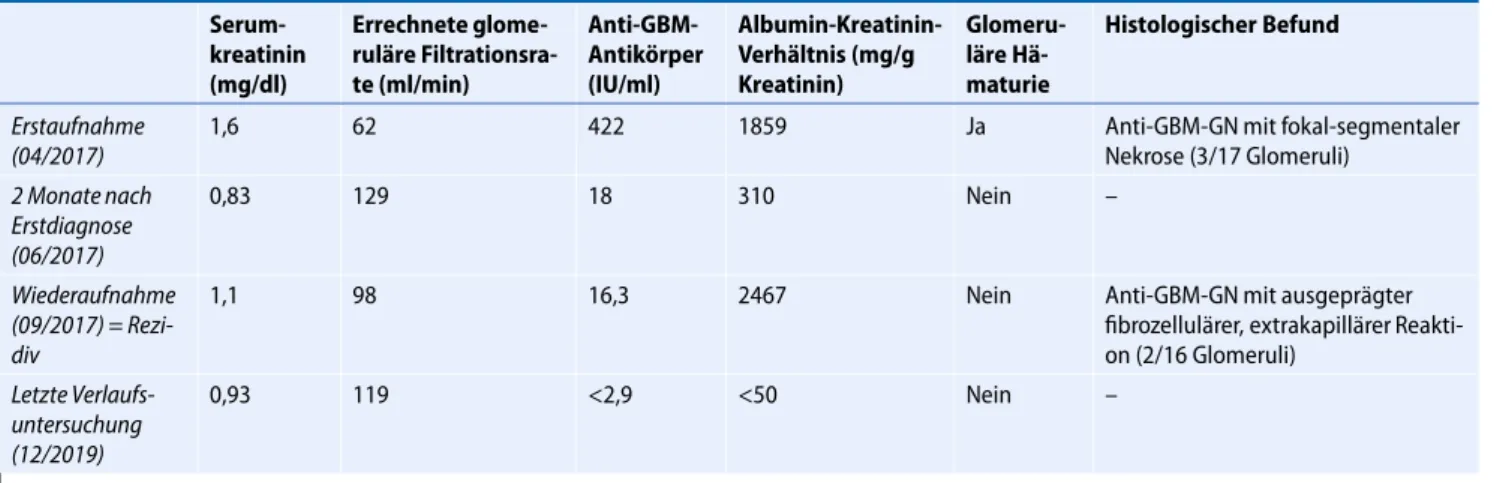
Bei Erstaufnahme in der zentralen Not- aufnahme des peripheren Kranken- hauses zeigte sich eine eingeschränkte Nierenfunktion (Kreatinin 1,36 mg/dl, errechnete glomeruläre Filtrationsrate [eGFR] 74 ml/min) ohne Sekundärkom- plikationen, die sich im Verlauf weiter verschlechterte (eGFR 57 ml/min). Im Spontanurin wurden eine (schmerzlose)
Makrohämaturie und große Albumin- urie (1,9 g/g Kreatinin, Gesamtprotein- urie 2,9 g/g Kreatinin) nachgewiesen, sodass eine antiproteinurische Blocka- de des Renin-Angiotensin-Aldosteron- Systems (RAAS) mit Candesartan ein- geleitet wurde. Ein Hinweis auf eine glomeruläre Hämaturie bestand in der auswärtigen Urinmikroskopie nicht. In der initialen auswärtigen Aufarbeitung mit Sonographie und kontrastmittelge- stützter Computertomographie ergaben sich keine Erklärungen für die Makro- hämaturie. In der rheumaserologischen Untersuchung mit Bestimmung der anti- nukleären Antikörper (ANA), zytoplas- matischen und perinukleären antineu- trophilen zytoplasmatischen Antikörper (c-/p-ANCA), Antikörper gegen doppel- strängige DNA (Anti-dsDNA-AK), an- timitochondrialen Antikörper (AMA), quantitativen Immunglobuline G, M und A (IgG, IgM, IgA), Komplementfaktoren C3c und C4 sowie Anti-Streptolysin-AK zeigte sich initial allein ein grenzwertig erhöhter ANA-Titer (1:160, gespren- keltes Muster), die übrigen Parameter waren unauffällig. Schließlich ergab sich ein positiver Befund für die AK gegen die glomeruläre Basalmembran (Anti-GBM-AK; 78 U/ml, Normbereich
<20 U/ml), sodass der Patient in unsere universitäre nephrologische Abteilung verlegt wurde.
Laborchemisch zeigte sich eine pro- grediente Nierenfunktionseinschrän- kung (Kreatinin 1,6 mg/dl, eGFR nach der Chronic-Kidney-Disease-Epidemi-
ology-Collaboration-Formel 62 ml/min) mit unauffälligen Ergebnissen für Elek- trolyte und Harnstoff (33 mg/dl) sowie in der venösen Blutgasanalyse. Ferner wa- ren das Blutbild und Differenzialblutbild unauffällig; sie lieferten keine Hinweise auf eine Hämolyse. Das Serumalbumin war mit 31,9 g/l leicht erniedrigt, das C-reaktive Protein minimal erhöht. Bei anhaltend großer glomerulärer Protein- urie fielen in der mikroskopischen Unter- suchung des Urinsediments als Änderung gegenüber dem externen Befund zahl- reiche dysmorphe Erythrozyten (>50 %) und Akanthozyten (10–20 %) im Sin- ne einer glomerulären Hämaturie trotz fehlender Erythrozytenzylinder auf.
Bei hochgradigem Verdacht auf ei- ne Anti-GBM-Glomerulonephritis wur- de unmittelbar eine Plasmapheresebe- handlung in Kombination mit intrave- nöser Steroidstoßtherapie (je 250 mg Me- thylprednisolon i.v. über 3 Tage) einge- leitet.
Nierenbiopsie
In der am Folgetag durchgeführten Nie- renbiopsie wiesen 3 der 17 getroffenen Glomeruli eine segmentale Basalmem- branruptur mit fibrinoid-nekrotischem Material ohne Hinweis auf extrakapil- läre Proliferation auf. Fokal stellte sich im Interstitium und peritubulär ein lym- pho-/monozytäres Infiltrat dar, einem ge- ringgradigen akuten tubulointerstitiellen Schaden entsprechend. In der Immun- fluoreszenzuntersuchung ergab sich der
416 Der Internist 4 · 2020
Hier steht eine Anzeige.
K
Kasuistiken
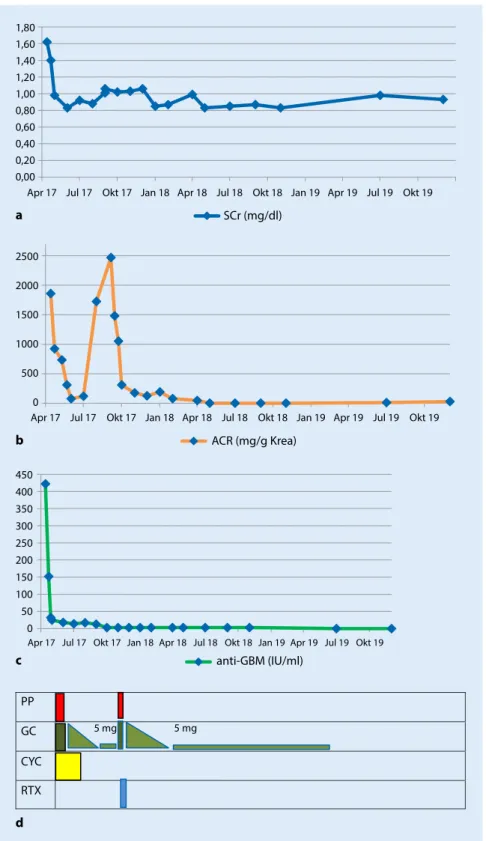
1,80 1,60 1,40 1,20 1,00 0,80 0,60 0,40 0,20 0,00
SCr (mg/dl)
Apr 17 Jul 17 Okt 17 Jan 18 Apr 18 Jul 18 Okt 18 Jan 19 Apr 19 Jul 19 Okt 19
2500 2000 1500 1000 500 0
ACR (mg/g Krea)
Apr 17 Jul 17 Okt 17 Jan 18 Apr 18 Jul 18 Okt 18 Jan 19 Apr 19 Jul 19 Okt 19
PP
GC
5 mg 5 mgCYC RTX 450 400 350 300 250 200 150 100 50 0
anti-GBM (IU/ml)
Apr 17 Jul 17 Okt 17Jan 18Apr 18 Jul 18 Okt 18 Jan 19Apr 19 Jul 19 Okt 19