12. Februar 2018
Langzeit-Datenlage: Dexamfetamin zur ADHS-Zweitlinientherapie
Sprechen Kinder und Jugendliche mit ADHS auf den Goldstandard Methylphenidat nicht ausreichend, kommt eine Zweitlinientherapie mit Amfetamin in Frage.1,2 Lesen Sie hier, wie es um die Datenlage in der Langzeitanwendung steht.
Langzeitstudie: Dexamfetamin über 15 Monate
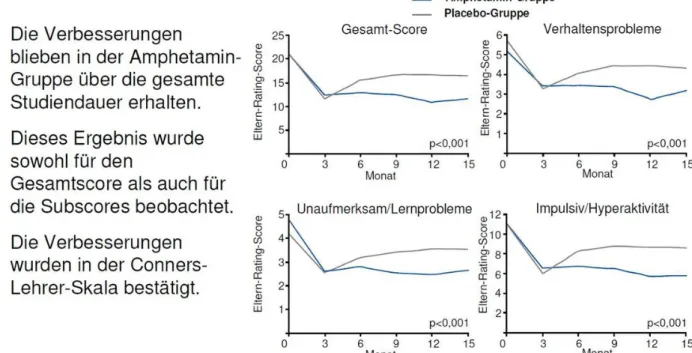
3Mit dem Ziel, die Langzeitwirksamkeit von Amfetamin auf den Prüfstand zu stellen, wurden 62 Kinder (6-11 Jahre) über eine ungewöhnlich lange Dauer von 15 Monaten im Rahmen einer randomisierten, placebokontrollierten ADHS-Studie behandelt. Dort konnte bei Titration der Dosis zum individuell optimalen Effekt eine Besserung der Unaufmerksamkeit und der Hyperaktivität erzielt werden. Diese hielt über einen Zeitraum von 15 Monaten an.
Die mittlere Amfetamin-Dosis zu Beginn der Doppelblindphase lag bei 17 mg/d; die maximal eingesetzte Tagesdosis war 45 mg.
Die Ergebnisse der Studie (vgl. auch Abb. 1):
Die Werte für Hyperaktivität/Impulsivität, für Unaufmerksamkeit /
Lernschwierigkeiten und für Verhaltensprobleme wurden jeweils signifikant gebessert.
Die klinischen Verbesserungen hielten über den gesamten Behandlungszeitraum von 15 Monaten an.
Die klinischen Verbesserungen waren unabhängig von Komorbiditäten.
Nebenwirkungen waren überwiegend mild ausgeprägt und traten in beiden Gruppen gleich häufig auf; Ausnahme: verringerter Appetit.
Abbildung 1: 15-monatige Studie zur Langzeitwirksamkeit von Amfetamin; modifiziert nach Quelle 3
Effektstärken im Vergleich: Amfetamine vs. Methylphenidat
Eine Übersicht zu den in klinischen Studien dokumentierten Wirkungen von Amfetamin auf die Symptome von ADHS im Vergleich zu Methylphenidat (MPH) ergibt für beide
Stimulanzien insgesamt ähnliche klinische Effekte.4,5
Einhergehend mit den Ergebnissen einer Metaanalyse ist die Effektstärke zur Reduktion der ADHS-Kernsymptome sowohl für Amfetamine als auch für Methylphenidat ausgeprägt und im Schnitt höher als bei einer Behandlung mit Nichtstimulanzien.4,6
Die Ansprechrate für den Goldstandard Methylphenidat liegt bei weit über 80 %.7 Für die Nonresponder kommt eine Zweitlinientherapie mit Amfetamin in Frage. Die Mehrheit der Patienten sprechen sowohl auf Amfetamine als auch auf Methylphenidat an.8 Für den
Wirksamkeitsvergleich von Dexamfetamin und MPH wurden mehrere Studien durchgeführt.
So ergab eine umfangreicheMetaanalyse aus 23 Studien, dass die Wirksamkeit von Amfetamin moderat, jedoch signifikant erhöht war gegenüber MPH:9
Effektstärke Amfetamin: 0,99-1,10
Effektstärke Methylphenidat: 0,72-0,79
Die Autoren der Studie führen die voneinander abweichenden Effektstärken auf Unterschiede im Wirkmechanismus der dopaminergen Neurotransmission zurück.
Quellen:
1. Kemmerich, R. ADHS von A bis Z: Kompaktes Praxiswissen für Betroffene und Therapeuten. 1. Auflage, Kohlhammer GmbH, Stuttgart, 2017: 53 und 239
2. Grosse KP & Skrodzki K. ADHS bei Kindern und Jugendlichen. Leitlinie der Arbeitsgemeinschaft ADHS der Kinder-und Jugendärzte e.V. Aktualisierte Fassung Januar 2007 Mit Update des Kapitels „Medikamentöse Therapie“ März 2014
3. Gillberg C et al. Long-term stimulant treatment of children with attention-deficit hyperactivity disorder symptoms. A randomized, double-blind, placebocontrolled trial.
Arch Gen Psychiatry. 1997;54(9):857-64
4. Huss M et al. Dexamphetamin in der ADHS-Therapie. Thieme Verlag; Stuttgart 2015 5. Arnold LE. Methylphenidate vs. Amphetamine: Comparative review. J Atten Disord
2000; 3: 200–211
6. Faraone SV & Buitelaar J. Comparing the efficacy of stimulants for ADHD in children and adolescents using meta-analysis. Eur Child Adolesc Psychiatry;
2010;19(4):353-364
7. Fernández-Jaén, A et al. Clinical and Cognitive Response to Extended-Release Methylphenidate (Medikinet®) in Attention Deficit/Hyperactivity Disorder: Efficacy Evaluation; Adv Ther (2009) 26(12)
8. Kolar D et al. Treatment of adults with Attention Deficit/Hyperactivity Disorder.
Neuropsychiatr Dis Treat. 2008; 4(2):389-403
9. Faraone SV1, Buitelaar J. Comparing the efficacy of stimulants for ADHD in children and adolescents using meta-analysis. Eur Child Adolesc Psychiatry. 2010
Apr;19(4):353-64.