Präoperative computertomografische Angiografie von Patienten mit arteriellen Gefäßerkrankungen: Prävalenz und
Volltext
Abbildung
ÄHNLICHE DOKUMENTE
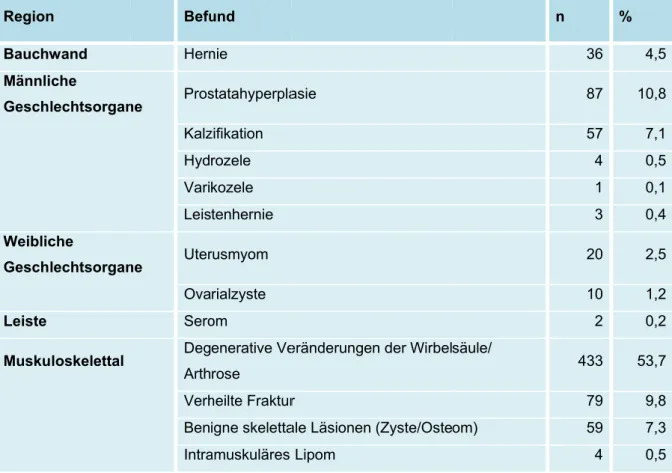
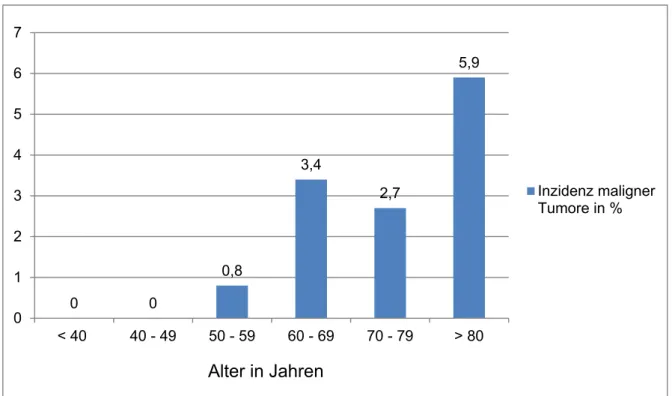
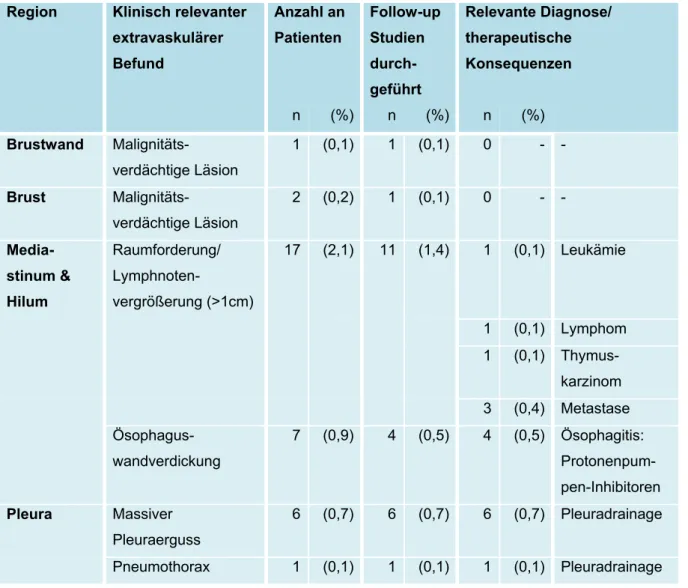
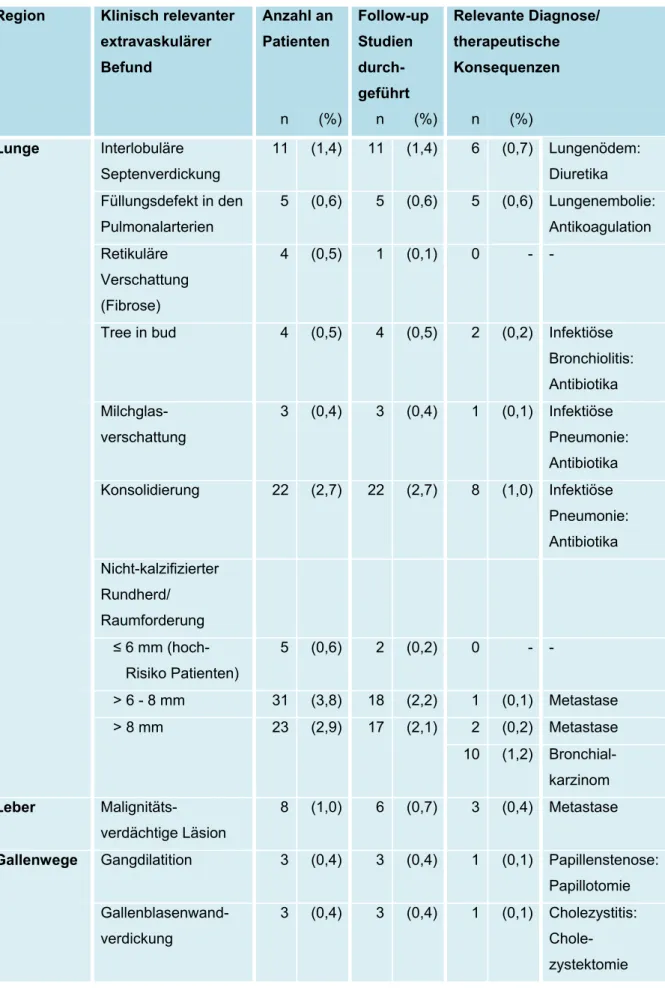
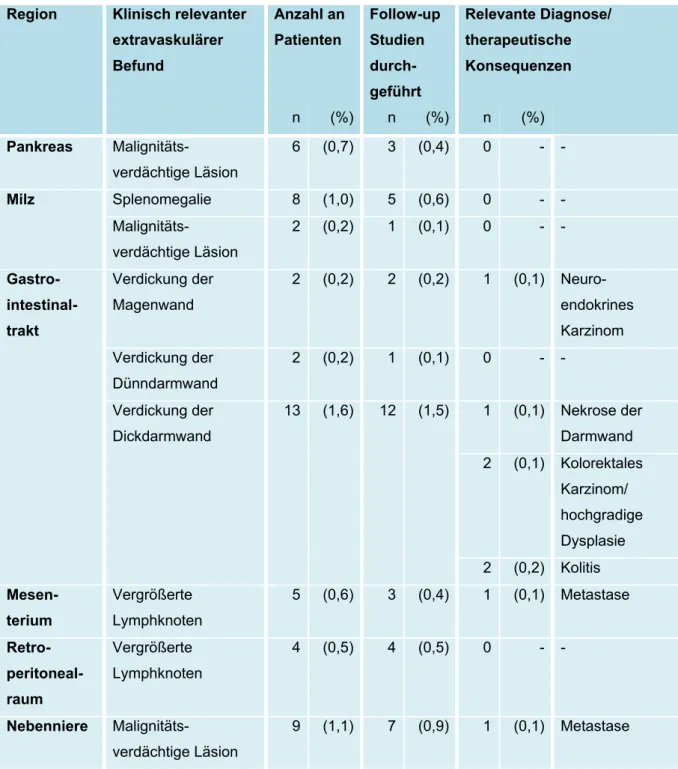
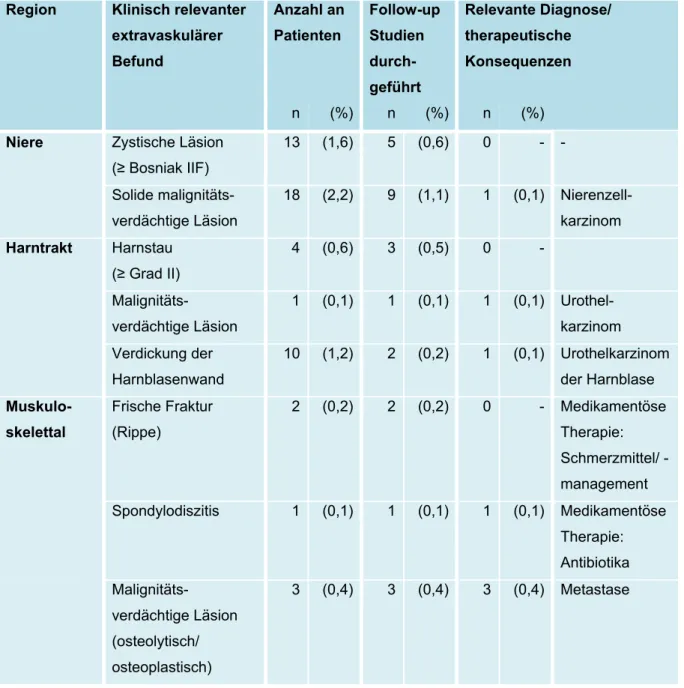
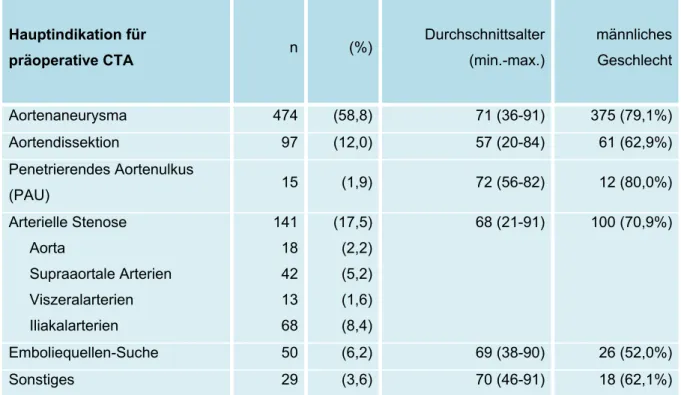
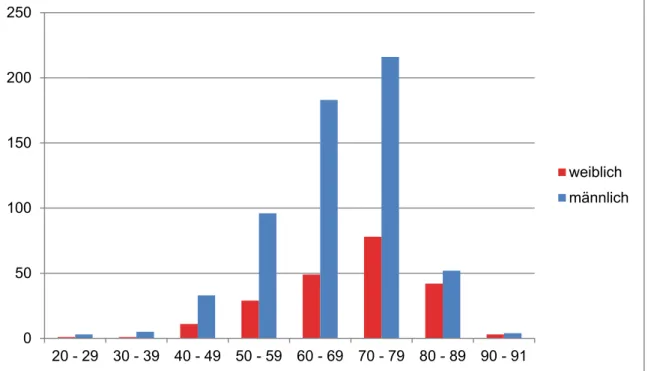
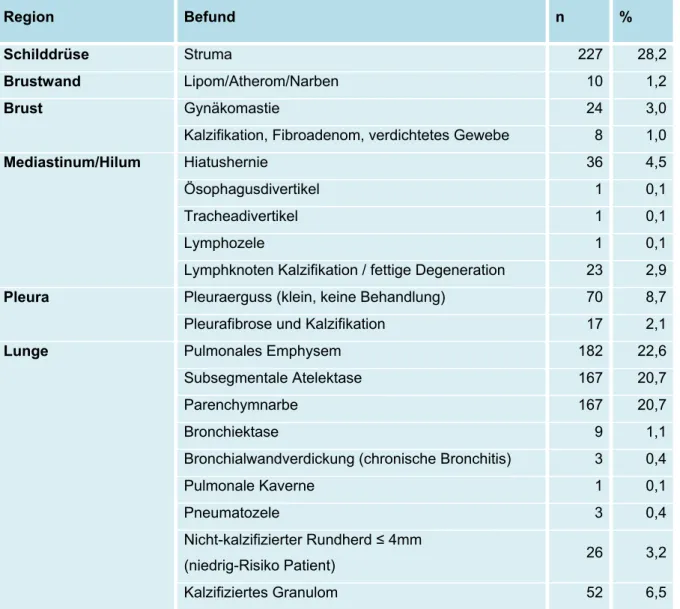
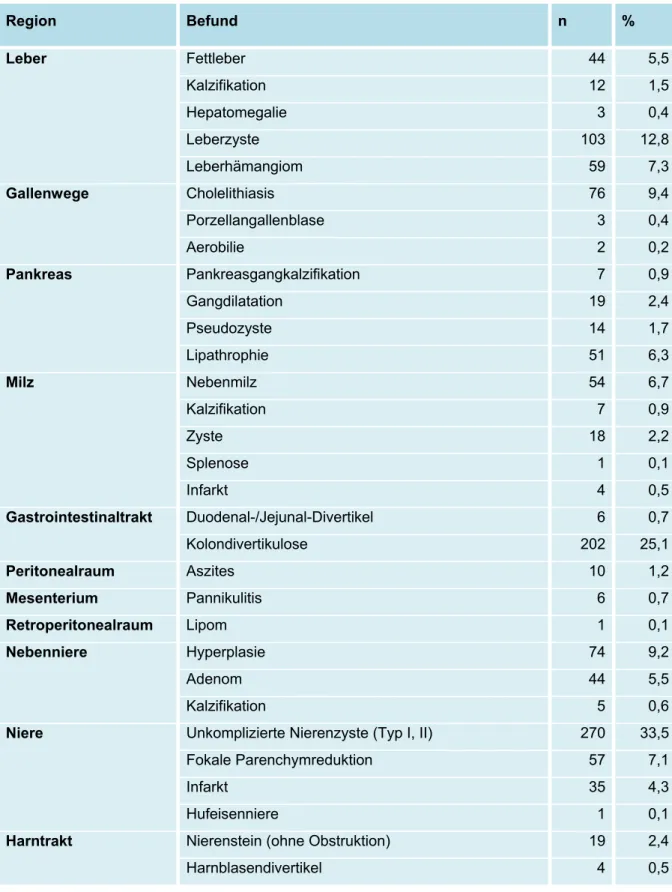
und Verteilung von Zufallsbefunden auf die verschiedenen Körperregionen zu untersuchen und darüber hinaus der Frage nachzugehen, ob Anzahl und Schwere der
Die Fragebögen wurden als auffällig bewertet, wenn einer oder beide von ihnen nach dem oben beschriebenen Score als pathologisch angesehen wurden, die Epworth Slee- piness Scale
Für die Probanden ohne jegliche Penetration oder Aspiration fand sich zwischen den Patienten mit und ohne subjektiver Dysphagie kein Unterschied (Abbildung 11).. Mit
In einer weiteren Studie der Arbeitsgruppe am Institut für Pathologie konnte außerdem gezeigt werden, dass die Anzahl an Deletionen in einem Tumor unabhängig von der
molekularbiologischen und klinischen Variablen zu testen. Hierfür wurden verschiedene Szenarien mit unterschiedlichen Zusammenstellungen der Parameter je nach ihrer
Eine progressionsassoziierte tumorbegünstigende Rolle der FASN-Expression ist auch durch zahlreiche andere Studien belegt, welche in anderen Tumorarten als dem
(Hautmann und Huland, 2006) Phenacetin ist ein Aminophenolderivat, führt zu Nierenerkrankungen und kann Harnblasenkrebs verursachen. Es wurde 1986 vom Markt genommen. Es wurde
Es fand sich auch keine Korrelation zwischen der NrCAM Expression und dem Vorhandensein einer penineuralen Tumorinvasion (p=0.890), einer Angioinvasion (p=0.672),