AUS DEM LEHRSTUHL FÜR KIEFERORTHOPÄDIE PROF. DR. DR. PETER PROFF DER FAKULTÄT FÜR MEDIZIN DER UNIVERSITÄT REGENSBURG
Volltext
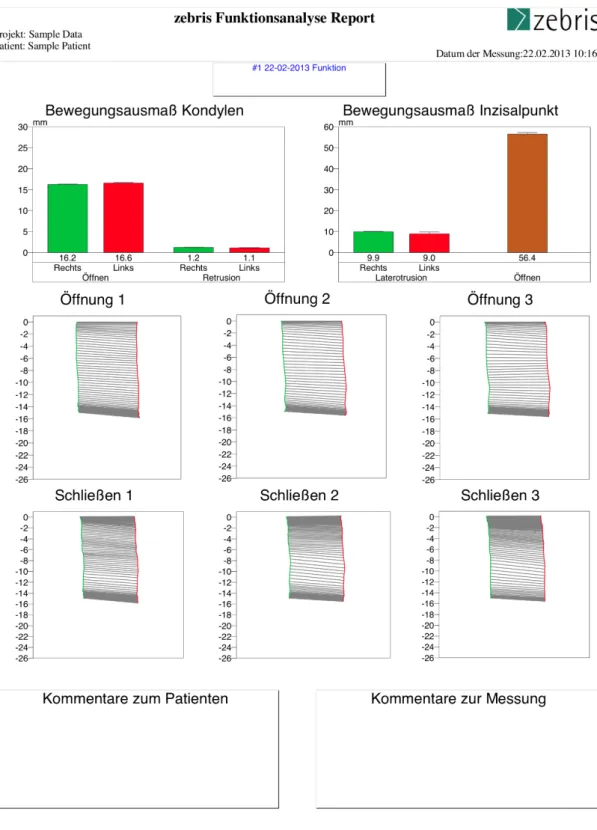
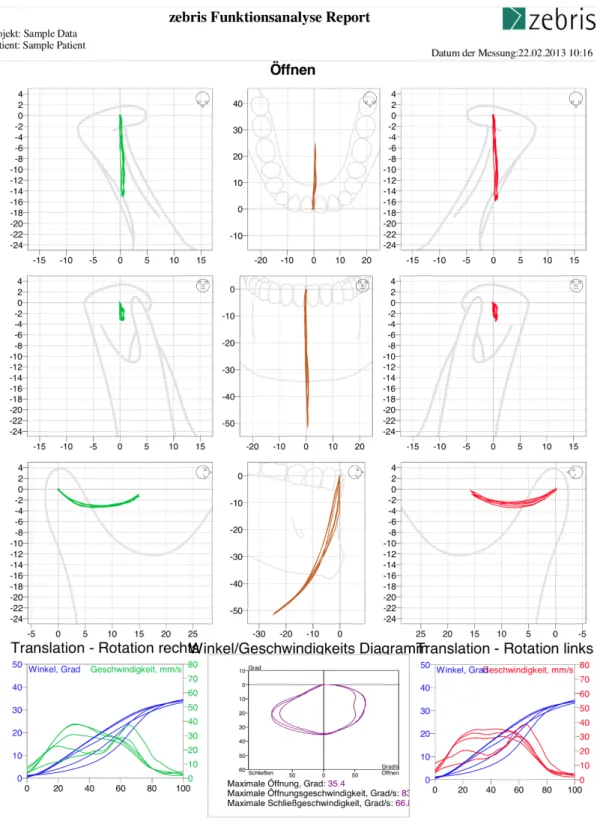
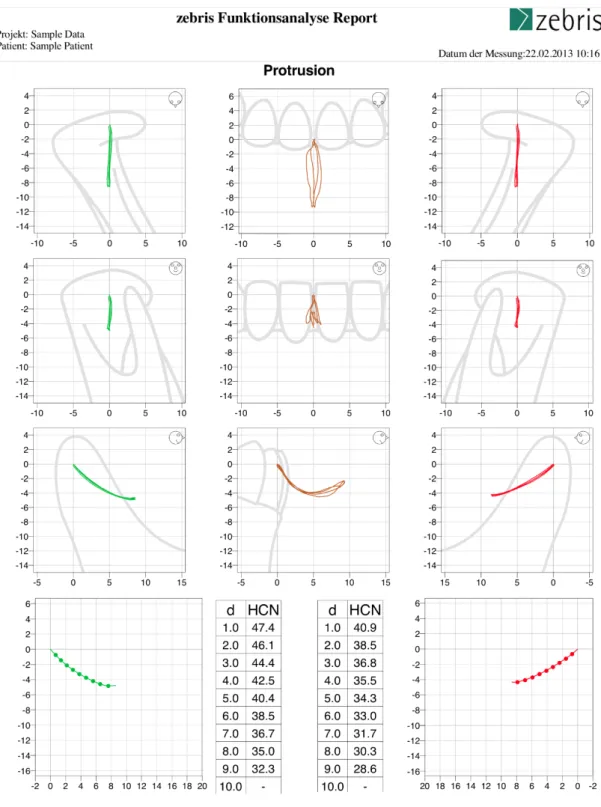
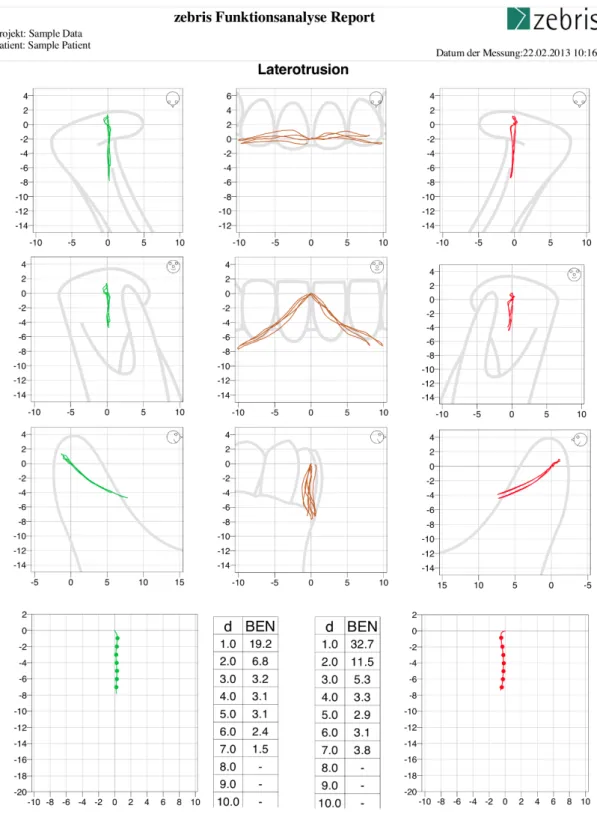
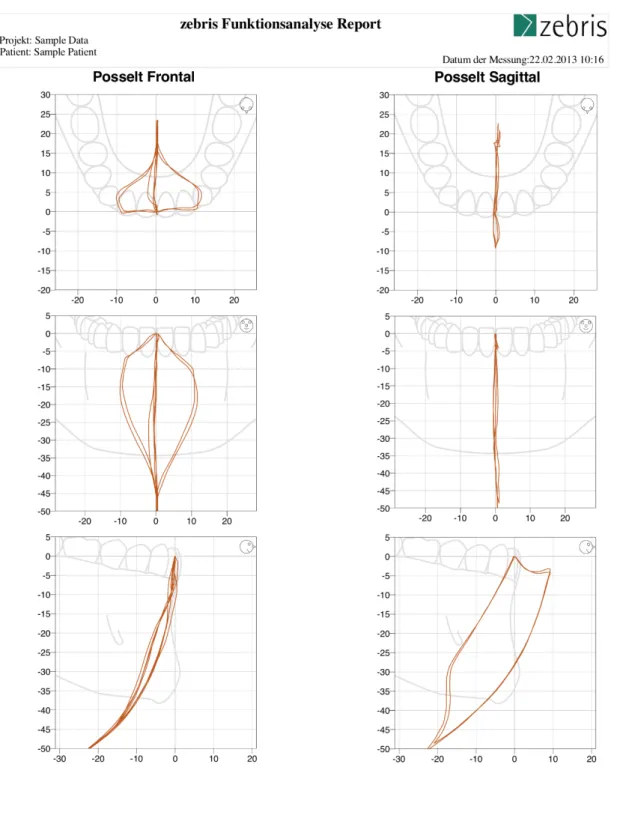
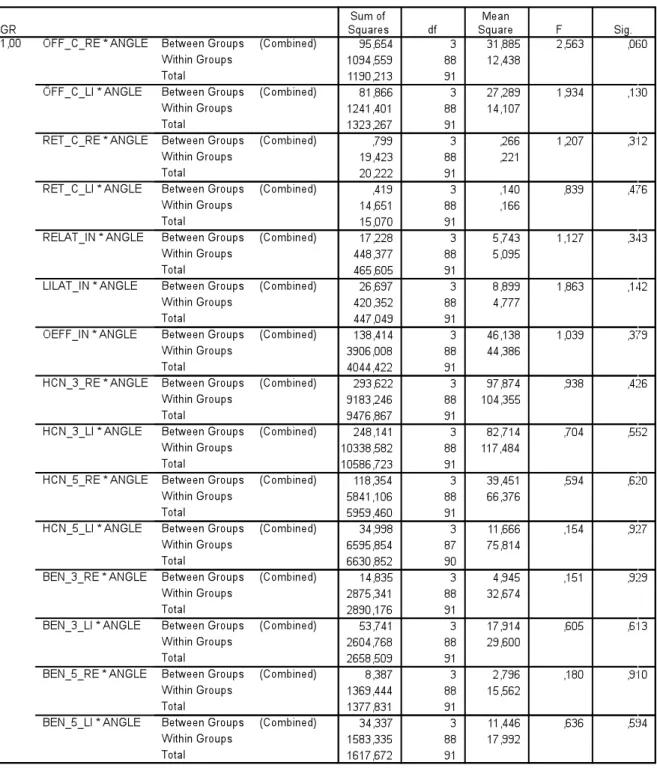
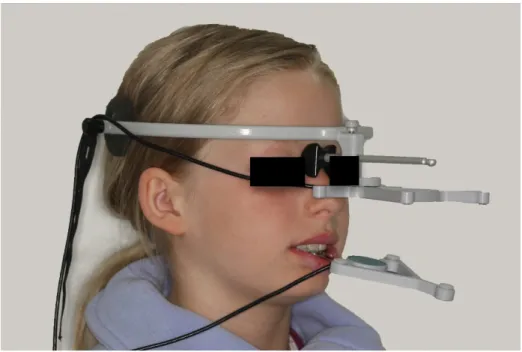
Abbildung
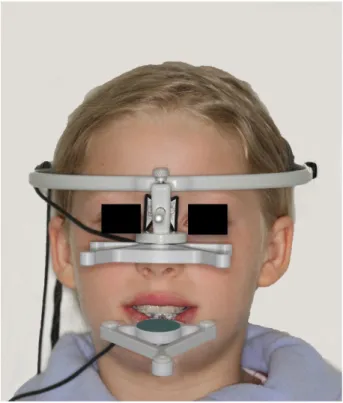
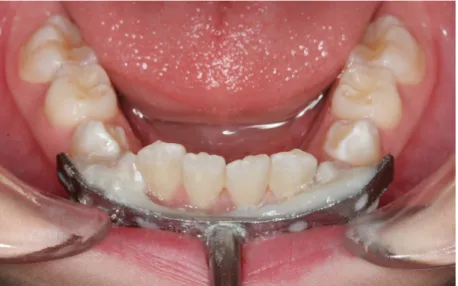
ÄHNLICHE DOKUMENTE
Surgeons with previous experience in vitreoretinal surgery of 6 years achieved better visual outcomes compared to surgeons with 0–3 years of experience, regardless of the MH
Eine chronische GvHD nach allogener SZT führte im Vergleich zum Gesamtkollektiv zwar kaum zu einem längeren progressionsfreien Überleben und Gesamtüberleben, jedoch
In dieser Arbeit wurden sechs Gene hinsichtlich ihrer Methylierung in Bronchus-, Lungen- und Tumorgewebe derselben Patienten untersucht: MGMT, RASSF1A, RASAL1, PDCD4, MTSS1
Histologische Aufnahmen eines Meniskusringes, behandelt mit einem Zell-Matrix- Konstrukt mit Meniskuszellen, gemischt aus dem vaskulären und avaskulären Bereich
Bei der COPD (chronic obstructive pulmonary disease) handelt es sich nach der Definition der Global Initiative for Chronic Lung Disease (GOLD) um eine häufige
Bei den Ergebnissen für NGAL zeigte sich bei der mit Omapatrilat behandelten herzinsuffizienten Gruppe eine leicht, aber nicht signifikant höhere NGAL-Expression als bei
Ein Hydrozephalus occlusivus hingegen erhöhte das Risiko signifikant (OR= 2,97, p= 0,01). 3) In Bezug auf die Fehllage des Ventrikelkatheters konnte ebenfalls eine vorliegende
Während die soziologische Literatur die Eigenschaften von social capital wie Vertrauen, Normen und Werte sowie Reziprozität und das Entstehen einer Gruppenidentität und