Die ZMK online – www.zmk-aktuell.de
Spitta Verlag GmbH & Co. KG | Postfach 10 09 63 | 72309 Balingen
Zahnheilkunde | Management | Kultur
Ausgabe 3 33. Jahrgang März 2017 ISSN 1862-0914 E12169 8,– Euro
IDS 2017
Trends, Innovationen und Aktionen
ZAHNMEDIZIN
Die Anamnese:
Grundlage zahnärztlicher Tätigkeit
ABRECHNUNGSTIPP
Aktualisierte Fassung GOZ Kommentar
Beachten Sie das Sonderheft
Spotlights
der IDS 2017
NEU
Das umfassende Premium-Prophylaxe-System von Dürr Dental. Präzise aufeinander abgestimmte Prophylaxe-Produkte und das Pulverstrahlhandstück MyFlow mit Wechselkammerprinzip sind die Lösung für einen besonders effizienten und spürbar entspannten Praxis-Workflow. Lunos® lässt alle strahlen: Praxis- team, Zahnarzt und Patienten. Mehr unter www.lunos-dental.com
ZMK | Jg. 33 | Ausgabe 3 ________________ März 2017
EDITORIAL
Die Parodontologie hat ein neues Feindbild: Nicht mehr paro- donalpathogene Keime, sondern das IQWiG. Das ist zwar keine Abkürzung für eine neue Keim-Spezies, dafür ist dieses
„Tierchen“ in Form eines Papiertigers aber mindestens genau so pathogen.
Was war passiert? Das IQWiG (Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen) publizierte zum 16.1.2017 einen Vorbericht zur systematischen Behandlung von Parodontopathien, der als „vorläufige Nutzenbewertung“
bezeichnet wird. Zuerst das Gute: Es konnte wissenschaft- lich belegt werden, dass wir durch die seit Jahren – in un- seren Augen sehr erfolgreichen Parodontaltherapien – dem Patienten zumindest nicht schaden.
Für die geschlossene mechanische Therapie konnte sogar ein „Anhaltspunkt für einen Nutzen“ herausgearbeitet werden. Kein Anhaltspunkt für einen „höheren Nutzen oder Schaden“ konnte für die Lasertherapie, die photo- dynamische Therapie, chirurgische Maßnahmen, ergänzende Maßnahmen wie Schmelzmatrixprotein-Behandlungen, CHX- Applikationen, lokale und systemische Antibiotikabehand- lungen, die mikrobielle Diagnostik und – und jetzt kommt’s – auch für die strukturierte Nachsorge (= UPT) gefunden werden! Dämmert’s? Das sind alles Sachen, die deutlich mehr kosten als die P200 und die P201.
Das IQWiG stellt sich als fachlich unabhängiges wissenschaft- liches Institut dar. Interessanterweise darf es nach deren eige- nen Angaben (www.iqwig.de: Auftraggeber und Finanzie- rung) ausschließlich Aufträge vom Gemeinsamen Bundes- ausschuss (G-BA) oder dem Bundesministerium für Gesund- heit (BMG) annehmen. Wenn man sich selbst so gängelt und seine eigene wirtschaftliche Existenz ausschließlich von zwei
„Finanziers“ abhängig macht, die beide nicht unbedingt in dem Ruf stehen, den Empfehlungen der wissenschaftlichen Zahnmedizin und der Patienteninteressen vorbehaltlos zu folgen und sich eher wirtschaftlichen Rahmenbedingungen zu unterwerfen, frei nach dem Prinzip: Es ist nur das gut, was auch finanzierbar ist?
Was ist aber nun die eigentliche Ursache, dieser Ohrfeige für die Parodontologie? Nicht, dass es nicht genügend Studien und genügend Evidenz auch für die Wirksamkeit der vom IQWiG negierten Behandlungen gibt, sondern schlicht
Die Crux mit der Evidenz
Prof. Dr. Claus-Peter Ernst
deswegen, dass diese Hunderte von Studien nicht wissen- schaftlich anerkannt worden sind. Das größte Problem ist hier die Definition des Evidenzgrades: Man unterscheidet nach den Empfehlungen des AHRQ (Agency for Healthcare Research and Quality) die Evidenzklassen I bis V. Studien der Klasse Ia (= Metaanalysen auf Basis methodisch hoch- wertiger randomisierter, kontrollierter Studien) haben die höchste Evidenz, Studien der Klasse IV und Fallserien (Evi- denzgrad V) die geringste. Zu „methodisch hochwertigen, randomisierten, kontrollierten Studien“ gehört aber auch eine Doppelverblindung. Das heißt: Weder Patient, noch Behandler wissen, was sie bekommen oder was sie thera- pieren. Abgeleitet ist dies von den Richtlinien rein medika- mentöser Therapien: Hier ist das Geforderte möglich: Der Patient wird verblindet, weil er nicht weiß, ob er die Verum- oder die Placebo-Pille schluckt, der Behandler wird verblindet, indem er auch nicht erfährt, in welcher der Tabletten der Wirkstoff enthalten ist. Und derjenige, der alles auswertet kann auch verblindet werden. Leider geht das aber nicht bei invasiv-therapeutischen Maßnahmen: Der Patient bekommt doch irgendwie mit, dass an ihm operiert wird und er hätte wahrscheinlich Bedenken, wenn der Behandler eine Augen- binde trägt. Somit sind solche Studien schlichtweg nicht durchführbar; deswegen gibt es sie nicht bis kaum und deswegen können nur wenige hieraus zu einer Evidenzbe- wertung herangezogen werden. Was hingegen keine Be- rücksichtigung gefunden hat, ist die Forderung, bei nicht ausreichendem Vorhandensein von Stufe-Ia-Studien, den nächstmöglichen Evidenzlevel heranzuziehen. Hätte man dies getan, sähe die Bewertung ganz anders aus!
Dasselbe Dilemma zur Zahnseidenanwendung (siehe mein Editorial 10/2016) wiederholt sich nun eine Etage tiefer in der Tasche ... Deswegen: Lassen Sie sich von der deutschen Gründlichkeit bzw. Sturheit nicht verwirren, beachten Sie auch Studien des Evidenzlevels Ib, IIa, IIb, III und IV, die Sie auch weiterhin bei uns in der ZMK finden werden. Interes- sieren Sie sich weiterhin auf Fortbildungen und auch auf der IDS für die Parodontologie – ein Fach, das in den letzten Jahren und Jahrzehnten immer mehr an Bedeutung ge- wonnen hat und auch noch weiter expandieren wird – trotz IQWiG.
Apropos IDS: Diese Ausgabe informiert Sie über einige Messe-Trends und -Innovationen.
Ihr Prof. Dr. Claus-Peter Ernst
Sinius ist nicht nur kompakt und platzsparend, sondern bedeutet für Sie effektiven Zeitgewinn und mehr Behandlungsfreiraum. Die integrierte Endodontiefunktion garantiert Ihnen bessere Arbeitsabläufe und damit einen höheren Behandlungserfolg. Mit den integrieren reziproken Feilensystemen, welches ausschließlich für Behandlungseinheiten von Dentsply Sirona zur Verfügung steht, ermöglicht Ihnen Sinius die einfache und schnelle Verwendung der gängigen Feilensysteme. Die Feilenbibliothek lässt sich problemlos durch weitere Feilensysteme ergänzen. Mit Sinius haben Sie den gesamten Workflow perfekt im Blick und arbeiten absolut hygienisch, sicher und effizient.
Besuchen Sie uns auf der IDS!
Halle 10.2 und Halle 11.2
dentsplysirona.com
ZMK | Jg. 33 | Ausgabe 3 ________________ März 2017
INHALT
ABRECHNUNGS-TIPP
Titelbild: nmcandre/fotolia
DENTALFORUM ZAHNMEDIZIN
VORSCHAU/IMPRESSUM PRODUKTHIGHLIGHT
Die Molaren-Inzisiven-Hypomineralisation:
ein evidenzgeleitetes Behandlungskonzept
PD Dr. Falk Schwendicke et al. seite 90
Die korrekte Vorbehandlung indirekter Restaurationen zur adhäsiven Befestigung
Prof. Dr. Claus-Peter Ernst seite 98
Evidenzbasierte Funktionstherapie – Teil 2
Prof. Dr. Peter Rammelsberg seite 112
Die Anamnese: Grundlage zahnärztlicher Tätigkeit
Dr. Dr. Frank Halling seite 120
Die intraligamentäre Anästhesie: Methode und Materialien
Dr. Wolfgang Bender, Lothar Taubenheim seite 130
Neu praxisnaher Leitfaden für differenzierte Lokalanästhesie seite 136 Digitale Abformung mit breitem Anwendungsspektrum
Dr. Ingo Baresel seite 138
Zahnpasta mit feinstem Diamantpulver
Dr. Hans Gaiser seite 144
Mehrfachschutz in einem Arbeitsschritt: Cervitec® F seite 147
Alles im Flow? seite 148
Produktvorstellungen und Messeangebote seite 152
Mehr als nur ein Rahmen: die Veranstaltungen auf der Messe seite 175 Laserzahnheilkunde im Scheinwerferlicht
Dr. Christian Ehrensberger seite 176
Update Antibiotika – rationaler Einsatz in der Parodontologie seite 178
Aktualisierte Fassung des GOZ-Kommentars
Sabine Schröder seite 179
seite 182 IDS 2017
FORTBILDUNG
Die Molaren-Inzisiven-Hypomineralisation:
ein evidenzgeleitetes Behandlungskonzept
Die Molaren-Inzisiven-Hypomineralisation (MIH), auch als non- endemische Verfärbung, interne Schmelzhypoplasie oder idiopathische Schmelzverfärbung bezeichnet, ist charakte- risiert durch abgegrenzte qualitative, entwicklungs- und sys- temisch bedingte Defekte des Schmelzes mindestens eines bleibenden ersten Molaren ohne oder mit Beteiligung der bleibenden Inzisivi (Abb. 1) [34,45–47]. Die in Europa bisher berichtete Prävalenz schwankt zwischen 3 und 22 % [21, 22,29], die fünfte Deutsche Mundgesundheitsstudie be- richtet über eine MIH-Prävalenz von 29 % unter 12-jährigen Kindern in Deutschland.
Die Ätiologie der MIH ist bisher kaum geklärt. Pränatale Fak- toren, wie mütterliches Rauchen oder Erkrankungen während der Schwangerschaft, werden ebenso diskutiert wie geburt- liche (Frühgeburt, geringes Geburtsgewicht, Kaiserschnitt- geburt etc.) oder postnatale Faktoren (Medikamentenein- nahme), wobei auch eine genetische Komponente wahr- scheinlich ist [1,6,14,32,41]. MIH-Schmelz zeigte histolo- gisch eine weniger strikte Organisation der Schmelzkristalle und weist eine geringere Härte als gesunder Schmelz auf.
Dies wird auf einen erhöhten Proteinanteil zurückgeführt, der zu unzureichendem Kristallwachstum sowie unzurei- chender Kristallorganisation und -reifung führen soll und
Heute steht zur Therapie der Molaren-Inzisiven-Hypomineralisation eine Reihe von Optionen zur Verfügung.
Diese sollten ausgehend vom Schweregrad der Defekte sowie der Symptome (vor allem im Molarenbereich), aber auch von den individuellen Erwartungen des Patienten (vor allem im Schneidezahnbereich) gewählt werden.
Um eine evidenzgeleitete Entscheidung treffen zu können, sollten Zahnärzte die Erfolgswahrscheinlichkeiten und Anwendungsindikationen der Behandlungsoptionen kennen, wobei „Erfolg” durch eine Reihe von Parametern wie Langlebigkeit, Ästhetik, Schmerzfreiheit oder Aufwand definiert sein kann. Im Folgenden wird der Versuch unternommen, ein solches evidenzgeleitetes Konzept zu skizzieren; dieses orientiert sich an einer kürzlich veröffentlichten systematischen Übersichtsarbeit [11].
mit einem geringeren Mineralgehalt – verglichen mit ge- sundem Schmelz – vergesellschaftet ist [12,15,16,18,23, 35,42,52].
In der täglichen Praxis ist jedoch weniger die Ätiologie als die Behandlung von MIH-Zähnen relevant. Dabei tritt eine Reihe von Herausforderungen auf:
1. MIH-Zähne, vor allem Molaren, sind oft stark temperatur- und berührungsempfindlich. Dies trifft vor allem auf jene Fälle mit schweren Schmelzschädigungen zu. Letztere sind klinisch durch eine braune Färbung (im Vergleich mit der meist weißlichen, gelben oder cremefarbenen Färbung milderer Fälle) gekennzeichnet. Als Ursache für diese Emp- findlichkeit wird die Porosität des Schmelzes genannt, die dann frühzeitig zu einer Bakterieninvasion und einer chronischen Pulpaentzündung führt [13,34,39,47]. Die Empfindlichkeit führt schließlich zu einer eingeschränkten Mundhygiene in diesem Bereich, beeinträchtigt aber auch dramatisch die Behandlung dieser Zähne, unter anderem weil die chronische Pulpaentzündung eine erfolgreiche Lokalanästhesie erschwert [31].
2. MIH-Schmelz frakturiert oft; zusammen mit einer unzu- reichenden Mundhygiene ergeben sich Plaqueretentions- stellen. Gerade MIH-Molaren weisen daher oft zusätzlich auch kariöse Läsionen auf. Die genannte Empfindlich- keit, der oft beobachtete Zusammenbruch großer Schmelz- areale und die Kariesanfälligkeit führen gerade für MIH- Molaren zu einer dramatisch erhöhten Behandlungsnot- wendigkeit [4,24,25,28,30,36]. Da diese Behandlungen dann oftmals schmerzhaft sind, weisen Kinder mit MIH statistisch gesehen deutlich mehr Zahnarztphobien auf.
Deswegen ist eine wirksame Schmerzkontrolle von we- sentlicher Bedeutung, wobei Aspekte wie Verhaltensfor- mung, eine adäquate Anästhesietechnik und Prämedika- tion (Analgetikum), Lachgas-Sedierung und im Extrem- fall eine Narkose angewandt werden können [25,57].
Abb. 1: Molaren-Inzisiven-Hypomineralisation. Sowohl die ersten bleibenden Molaren als auch die mittleren Inzisivi sind betroffen.
ZMK | Jg. 33 | Ausgabe 3 ________________ März 2017 91
ZAHNMEDIZIN
weise Tooth Mousse, GC) zu sein. Hierbei etabliert sich eine kalziumphosphatreiche Deckschicht im Schmelz, die Flüs- sigkeitsbewegungen entlang der Schmelzporositäten redu- ziert. Eine kürzlich veröffentlichte klinische Studie belegte zudem die Wirksamkeit einer Arginin- und Kalziumkarbonat- haltigen Paste (elmex Sensitive Professional desensitizing paste) zur Verringerung der Hypersensibilität in MIH-Molaren [2,8, 37,56].
Ebenfalls wenig untersucht ist die Behandlung von MIH- Molaren mittels mikroinvasiver Therapien, beispielsweise Fissurenversiegelungen (Abb. 3). Bei mikroinvasiven Thera- pien werden wenige Mikrometer Zahnschmelz im Rahmen der Konditionierung (üblicherweise mittels Phosphorsäure) abgetragen; bei der Applikation von Versieglern auf Glasio- nomerzement-Basis entfällt dieser Schritt oft, wobei der Ver- siegler konditionierende Akrylsäure enthält. Die Überlebens- rate von Kunststoffversieglern auf MIH-Molaren scheint über einen Zeitraum von 4–5 Jahren befriedigend zu sein und durch vorherige Applikation eines Adhäsivs verbessert zu werden [28,33].
Die weit überwiegende Zahl klinischer Studien befasste sich jedoch mit der restaurativen Therapie von MIH-Molaren.
Wie dargelegt, stellen sich hier andere Herausforderungen als an kariesbedingte Restaurationen: Retentive und über- wiegend im Fissurensystem oder approximal lokalisierte Kavitäten sind seltener anzutreffen; stattdessen müssen ganze Höcker oder Flanken ersetzt werden. Daher verwun- dert es auch nicht, dass Amalgamrestaurationen für MIH- Zähne ungeeignet sind, da 1. unnötig (oftmals gesunder) Schmelz entfernt werden muss, um eine retentive Kavität zu schaffen, 2. der benachbarte Schmelz nur ungenügend gestützt und geschützt wird und 3. die Überlebensraten dieser Restaurationen gering sind [5,17,49].
Auch Glasionomerzementrestaurationen scheinen wenig geeignet für die Restauration von MIH-Molaren: Gerade der Ersatz großflächiger, kaubelasteter Bereiche, womöglich noch als Höckerersatz, kann durch diese Materialien nicht 3. Im Frontzahnbereich stehen die ästhetischen Einschrän-
kungen, gerade bei schweren Fällen, im Vordergrund.
4. MIH wird oftmals nicht frühzeitig diagnostiziert und mit kariösen Läsionen verwechselt (gerade im Molarenbereich).
Das Ergebnis ist eine (teilweise verfrühte) invasive Therapie dieser Zähne mithilfe restaurativer Konzepte, die für kariöse Defekte (Fissurenkaries, approximale Karies) ausgelegt sind, in MIH-Zähnen jedoch oft nicht zum Erfolg führen. Die resultierenden Restaurationen sind gekennzeichnet durch ihre untypische Ausdehnung (Höckerersatz, Ersatz ganzer oraler oder bukkaler Flanken). Die Diagnose „MIH“ kann mitunter nur auf der Basis dieser Karies-untypischen Aus- dehnung gestellt werden (Abb. 2). Eine internationale Ar- beitsgruppe hat Ende 2016 einen MIH-Behandlungsbe- darfsindex (MIH-TNI) entwickelt, der die wichtigsten klini- schen Probleme (Ausmaß der Zahnhartsubstanzzerstörung und Hypersensibilität) bei Patienten mit MIH berücksich- tigt. Basierend auf dem individuellen Kariesrisiko des Pa- tienten in Kombination mit dem MIH-TNI kann der Be- handlungsbedarf bestimmt werden [54,55].
Behandlung von MIH-Molaren | Nur wenige klinische Studien haben die Behandlung von MIH mittels noninva- siver Therapien untersucht, also jenen Behandlungen, bei denen keine Entfernung von Zahnhartsubstanz stattfindet.
Eine solche noninvasive Option zur Behandlung milder Hy- persensibilitäten scheint die Applikation von Casein-Phos- phopeptid-amorphem Kalziumphosphat (CPP-ACP, beispiels-
Abb. 2: Ein typisches Symptom für MIH sind atypisch ausgedehnte Restaurationen.
Abb. 3: Fissurenversiegelung an einem MIH-Molaren mittels Kunst- stoff: (a) vor der Behandlung, (b) nach Versiegelung mit Kunststoff- basierten Versieglern.
erfolgreich gewährleistet werden. Dies wird mit den nied- rigen Biegefestigkeiten und der geringen Abrasionsstabilität von Glasionomerzementen begründet. Die oftmals zitierte Fluoridfreisetzung scheint klinisch von untergeordneter Rolle zu sein. Hervorzuheben ist die einfache Applikation von Glasionomerzementen, da auf umfängliche (und unange- nehme) Konditionierungs- und Trocknungsschritte weitge- hend verzichtet wird. Zur temporären Versorgung von MIH- Molaren, gerade jenen mit starker Hypersensibilität, könnte dieses Material demnach einen Platz haben (s. u.).
Das geeignetste direkte Restaurationsmaterial scheint Kom- posit zu sein, auch wenn die jährlichen Versagensraten mit ca. 4 % deutlich über den Raten liegen, die bei nicht von MIH betroffenen bleibenden Seitenzähnen beobachtet werden (Abb. 4). Komposit benötigt keine retentive Präparation;
umliegender gesunder Schmelz wird demnach geschont.
Gerade vor dem Hintergrund der hohen Empfindlichkeit von MIH-Molaren scheint die Anwendung von selbstätzenden Adhäsiven günstig, da der Ätzungs- und Spülschritt konven- tioneller Adhäsivsysteme entfällt. Bisherige Studien zeigen zudem, dass selbstätzende Adhäsivsysteme den separat ätzenden Systemen bei der Anwendung auf MIH-Schmelz nicht unterlegen, sondern gleichwertig oder sogar überlegen sind [48].
Eine weitere Restaurationsform steht zwischen den direkten und indirekten Restaurationen: Die zur Versorgung von Milch- molaren üblichen präformierten Stahlkronen wurden in klinischen Studien auch zur Versorgung von bleibenden MIH-Molaren erfolgreich angewandt (Abb. 4). Die Überle- bensraten dieser Restaurationsform scheinen hoch zu sein (95 % nach 3 Jahren). Bei stark zerstörten MIH-Zähnen könnte diese Restaurationsform zudem mit minimaler Prä- paration im Sinne einer Hall-Krone angewendet werden,
was gerade vor dem Hintergrund der hohen Empfindlich- keit der Zähne relevant sein dürfte [28,36,53]. Die Ästhetik dieser Restaurationsform ist jedoch eingeschränkt und die langfristige Abrasionsstabilität der relativ weichen Legie- rungen bisher nicht belegt. Zukünftig könnten präformierte Zirkonoxidkronen eine Alternative darstellen.
Viele dieser restaurativen Behandlungsoptionen werden auch zur temporären Versorgung der MIH-Molaren diskutiert. Diese ist relevant, wenn eine Extraktion der betroffenen Molaren und eine kieferorthopädische Einordnung der folgenden
Abb. 4: Restaurative Konzepte für MIH-Molaren. Sowohl Kompo- sitrestaurationen (links im Bild) als auch präformierte Stahlkronen (rechts im Bild) zeigen in klinischen Studien akzeptable Überlebens- zeiten.
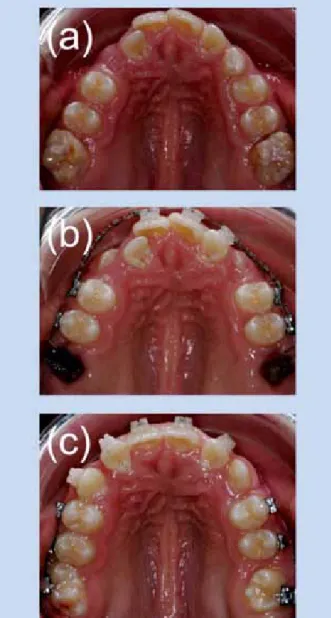
Abb. 5: Kieferorthopädische Therapie von MIH. (a) Aufgrund der allgemeinen Dysgnathie wäre eine kieferorthopädische Behand- lung unabhängig von dem Befund MIH angezeigt. (b) Aufgrund des Schweregrades und der eingeschränkten Prognose der MIH- Molaren wurden eine Extraktionstherapie eingeleitet und die zweiten Molaren (c) eingeordnet.
HELFEN SIE IHREN
PATIENTEN AUF DEM WEG ZU GESUNDEM ZAHNFLEISCH
CHLORHEXIDIN 0,2 % REDUZIERT NACHWEISLICH DIE SYMPTOME EINER ZAHNFLEISCHENTZÜNDUNG
REDUKTION GEGENÜBER AUSGANGSWERT BEI ZWEIMAL TÄGLICHER ANWENDUNG NACH EINER PROFESSIONELLEN ZAHNREINIGUNG
57 % REDUKTION DER ZAHNFLEISCHENTZÜNDUNG*
NACH 2 WOCHEN
68 % REDUKTION DER ZAHNFLEISCHENTZÜNDUNG*
NACH 4 WOCHEN
EMPFEHLEN SIE CHLORHEXAMED
®MUNDSPÜLUNG ALS KURZZEITIGE INTENSIVBEHANDLUNG FÜR PATIENTEN MIT ZAHNFLEISCH ENTZÜNDUNGEN.
Chlorhexamed FORTE alkoholfrei 0,2 % (Wirkstoff: Chlorhexidinbis(D-gluconat)).
Zus.: 100 ml Lösg. enth. 0,2 g Chlorhexidinbis(D-gluconat), Pfefferminzaroma, Macrogolglycerolhydroxystearat (Ph. Eur.), Glycerol, Sorbitol-Lösg. 70 % (nicht kristallisierend) (Ph. Eur.), gereinigtes Wasser. Anw.: Die antiseptische Lösung wird angewendet zur vorübergehenden Keimzahlverminderung im Mundraum, Unterstützung der Heilungsphase nach parodontalchirurgischen Eingriffen durch Hemmung der Plaque-Bildung, vorüber- gehenden unterstützenden Behandlung bei bakteriell bedingten Zahnfl eischentzündungen (Gingivitis) und bei eingeschränkter Mundhygienefähigkeit. Kontraind.: Überempfi ndlichkeit geg. Chlorhexidinbis(D-gluconat), Pfefferminzaroma oder einen der sonstigen Bestandteile. Darf nicht angew. werden: auf schlecht durchblutetem Gewebe, bei Wunden und Geschwüren (Ulzerationen) sowie oberfl ächlichen, nicht-blutenden Abschilferungen der Mundschleimhaut (erosiv-desquamativen Veränderungen, von Personen werden, die das Schlucken nicht richtig kontrollieren können (u.a. Kdr. > 6 J). Nebenw.: Häufi g: reversible Verfärbungen des Zahnhartgewebes, reversible Verfärbungen von Restaurationen (u.a. Füllungen) u. der Zungenpapillen(Verfärbungen kann zum Teil durch sachgemäße Anwendung entsprechend der Dosierungsanleitung sowie einem reduzierten Konsum von stark färbenden Lebensmitteln und Getränke wie z. B. Tee, Kaffee oder Rotwein vorgebeugt werden. Bei Vollprothesen empfi ehlt sich ein Spezialreiniger). Gelegentlich: kribbelndes oder brennendes Gefühl auf der Zunge zu Beginn der Beh. (Diese NW verschwindet gewöhnl. mit fortgesetzter Anw.). Selten: Überempfi ndlichkeitsreaktionen (u.a. Urtikaria, Erythem, Pruritus). Sehr selten: anaphylaktischer Schock. Nicht bekannt: reversible Parotisschwellung; reversible desquamative Veränderungen der Mukosa, kribbelndes oder brennendes Gefühl der Zunge zu Beginn der Beh., reversible Beeinträchtigung des Geschmacksempfi ndens, reversibles Taubheits- gefühl der Zunge(Diese NW verschwinden gewöhnl. mit fortgesetzter Anw.). Warnhinw.: Enthält Pfefferminzaroma u. Macrogolglycerolhydroxystearat (Ph. Eur.). Apothekenpfl ichtig Referenz: CHX2-F01 GlaxoSmithKline Consumer Healthcare GmbH & Co. KG, Barthstraße 4, 80339 München
*Gingiva-Index misst Zahnfl eischbluten und Zahnfl eischentzündung
Stand: November 2016 Todkar R, et al. Oral Health Prev Dent 2012;10(3):291-296.
CHDE/CHCHL/0003/17-20170116
BESUCHEN SIE UNS AUF DER IDS VOM 21. – 25. MÄRZ 2017 IN KÖLN, HALLE H 11.3 STAND-NR. G 20
REDUKTION GEGENÜBER AUSGANGSWERT BEI ZWEIMAL TÄGLICHER ANWENDUNG NACH EINER PROFESSIONELLEN ZAHNREINIGUNG
68 % REDUKTION DER ZAHNFLEISCHENTZÜNDUNG*
NACH 4 WOCHEN
CHLORHEXAMED
®MUNDSPÜLUNG ALS KURZZEITIGE INTENSIVBEHANDLUNG FÜR PATIENTEN MIT ZAHNFLEISCH ENTZÜNDUNGEN.
(Wirkstoff: Chlorhexidinbis(D-gluconat)).
g Chlorhexidinbis(D-gluconat), Pfefferminzaroma, Macrogolglycerolhydroxystearat (Ph. Eur.), Glycerol, Sorbitol-Lösg. 70
g Chlorhexidinbis(D-gluconat), Pfefferminzaroma, Macrogolglycerolhydroxystearat (Ph. Eur.), Glycerol, Sorbitol-Lösg. 70 % (nicht kristallisierend) (Ph. Eur.), gereinigtes Wasser.
antiseptische Lösung wird angewendet zur vorübergehenden Keimzahlverminderung im Mundraum, Unterstützung der Heilungsphase nach parodontalchirurgischen Eingriffen durch Hemmung der Plaque-Bildung, vorüber- antiseptische Lösung wird angewendet zur vorübergehenden Keimzahlverminderung im Mundraum, Unterstützung der Heilungsphase nach parodontalchirurgischen Eingriffen durch Hemmung der Plaque-Bildung, vorüber-
CHDE/CHCHL/0003/17-20170116
% (nicht kristallisierend) (Ph. Eur.), gereinigtes Wasser. Anw.: Die antiseptische Lösung wird angewendet zur vorübergehenden Keimzahlverminderung im Mundraum, Unterstützung der Heilungsphase nach parodontalchirurgischen Eingriffen durch Hemmung der Plaque-Bildung, vorüber-
ZMK_CHX_DENTIST_MESSE.indd 1 14.02.17 16:37
Molaren angedacht sind. Einerseits kann durch eine konse- quente Entfernung dieser Molaren im Jugendalter und Ein- ordnung der verbleibenden Molaren oftmals ein naturge- sundes Gebiss wiederhergestellt werden. Hierbei entfällt der beschriebene Zyklus aus wiederkehrenden restaurativen Be- handlungen und die häufige Spätkonsequenz – Extraktion des Zahnes im Erwachsenenalter – wird vorweggenommen, um rechtzeitig in einem günstigen Zeitfenster eine spontane oder kieferorthopädische Einordnung zu ermöglichen.
Andererseits muss hier eine Vielzahl von Faktoren wie An- lage, Zustand und Durchbruchsalter der zweiten und drit- ten Molaren oder das Vorliegen etwaiger Dysgnathien etc.
beachtet werden [9,26,36]. Ein Beispiel für eine solche The- rapie ist in Abbildung 5 dargestellt.
Eine weitere Option zur Behandlung von MIH-Molaren sind indirekte Restaurationen, vor allem Onlays, Teil- und Voll- kronen. Diese werden üblicherweise erst im späten Jugend- lichen- oder frühem Erwachsenenalter eingesetzt, wobei die Indikation auf Zähne abzielt, die erhalten werden sollen.
Basierend auf klinischen Studien [19,27,36,53] zeigen indi- rekte Restaurationen hohe Überlebenswahrscheinlichkeiten (ca. 95 % nach 4–5 Jahren). Gerade adhäsiv zu befestigende indirekte Restaurationen (Keramik, auch laborgefertigte Kom- posite) scheinen hierbei günstig, da eine retentive Präpara- tion entfällt; jedoch zeigen auch Goldrestaurationen hohe Überlebensraten. In bestimmten Fällen sind mitunter zum Ersatz ausgeprägter Defekte auch nur minimale Präparatio- nen notwendig, da eine ausreichende vertikale Dimensio- nierung durch den Defekt sichergestellt ist. Nachteilig sind bei indirekten Restaurationen vor allem der Aufwand, die Kosten und der Indikationszeitpunkt.
Behandlung von MIH-Inzisivi | Nur sehr wenige Studien haben die Behandlung von MIH-Inzisivi untersucht. Hierbei stehen oft weniger die Wiederherstellung verloren gegan- gener Zahnhartsubstanz oder etwaige Hypersensibilitäten im Vordergrund, sondern ästhetische Aspekte. Eine Reihe von Konzepten, die auch zur Korrektur vestibulärer White- Spot-Läsionen oder zur Behandlung von ästhetisch ein- schränkenden Fluorosen eingesetzt werden, steht zur Ver- fügung. Remineralisierungstherapien (wie beschrieben mit- tels CPP-ACP oder reinen fluoridhaltigen Präparaten) sind bisher nur in einer Studie für MIH-Inzisivi eingesetzt worden, um Hypersensibilierungen zu behandeln. Eine solche Remine- ralisierungsbehandlung ist nahezu „nebenwirkungsfrei“ so- wie einfach und günstig (teilweise auch durch den Patienten selbst) durchzuführen. Um zusätzlich eine Einlagerung von Fluoriden zu gewährleisten und damit kariösen Läsionen vorzubeugen, scheint die Applikation fluoridhaltigen CPP- ACPs sinnvoll (Tooth Mousse Plus etc.) [37]. Die zusätzliche Anwendung von Ozon konnte in einer Studie die Wirksam- keit dieser Desensibilierungsbehandlung verlängern, kann
aber hinsichtlich ihrer Kostenwirksamkeit und Breitentaug- lichkeit nicht als Standard gelten. Remineralisierungsbehand- lungen können auch zur Therapie ästhetisch einschränkender Defekte eingesetzt werden, sind aber bisher in ihrer Wirk- samkeit nicht gut untersucht worden. Ein Nachteil solcher Remineralisierungsansätze ist, dass eine hypermineralisierte Oberflächenschicht aufgebaut wird, die – so sich keine äs- thetische Verbesserung einstellt – mitunter mikroinvasive Folgetherapien einschränkt.
Zu diesen Therapien gehört beispielsweise die Mikroabra- sion. Hierbei wird mit einer abrasiven Paste, mitunter unter Zuhilfenahme anorganischer Säuren wie Phosphor- oder Salz- säure, der betroffene Schmelz teilweise oder vollständig ent- fernt. In klinischen Studien zeigte diese Therapie zufrieden- stellende Ergebnisse [50,51]. Kritisch muss eingewendet wer- den, dass der Abtrag bei dieser Methode mitunter substanziell ist [38,40,43,44,50]. Mikroabrasionsbehandlungen können unter Umständen auch mit der Therapie mittels Versieg- lern oder restaurativen Behandlungen (im Falle kavitierter MIH-Läsionen) kombiniert werden. Versiegler zählen eben- falls zu den mikroinvasiven Therapien. Sie können, teilweise in Kombination mit einer Zahnaufhellung oder der genann- ten Mikroabrasion, zur Versorgung defekter Schmelzareale oder zur Maskierung verfärbter MIH-Läsionen eingesetzt werden. Hierbei sei hervorgehoben, dass gerade gelbe oder braune MIH-Läsionen nur bedingt zufriedenstellend maskiert werden können [20,51]. Auch die Kunststoffinfiltrations- technik ist theoretisch vielversprechend, liefert sie doch ge- rade für White Spots, aber auch (in geringerem Maße) für Fluorosen gute ästhetische Ergebnisse [3]. Hierbei wird po- röser Schmelz nach einer Entfernung der Oberflächenschicht mit Kunststoffen durchdrungen, anschließend wird der Kunst- stoff auspolymerisiert. Da der Lichtbrechungsindex des Kunst- stoffes dem Brechungsindex von gesundem Schmelz ähnlich ist, kommt es zu einer Maskierung der Läsionen. Die Infiltra- tion von MIH-Läsionen konnte in Studien jedoch nicht zu- verlässig erreicht werden, möglicherweise weil die im MIH- Schmelz enthaltenen Proteine eine Penetration des Kunst- stoffes in den porösen Schmelz verhindern. Bisher existiert kein Behandlungsprotokoll, das zuverlässige ästhetische Er- gebnisse mittels Infiltration verspricht [7].
Zusammenfassend sind sowohl non- als auch mikroinvasive Therapien zur ästhetischen Korrektur von MIH-Inzisivi ein- setzbar; der Erfolg dieser Behandlungen ist jedoch nur be- dingt vorherzusagen. Demgegenüber führen restaurative Therapien zu deutlich besseren ästhetischen Ergebnissen, entfernen jedoch oftmals auch deutlich mehr (gesunde) Zahn- hartsubstanz. In klinischen Studien wurde allerdings nur die restaurative Behandlung von MIH-Inzisivi mittels Komposit- veneers untersucht, die über 0,5–2,5 Jahre nachverfolgt wurden. Die mittlere Überlebensrate betrug 86 %. Alterna- tive Restaurationen mittels Keramikveneers sind ebenfalls
BEI PARODONTITIS –
FÖRDERN SIE DIE COMPLIANCE IHRER PATIENTEN DURCH EINE AKTIVE EMPFEHLUNG!
NEU meridol
®PARODONT EXPERT
Speziell entwickelt für Patienten mit einem erhöhten Parodontitis-Risiko.
• Höhere* Konzentration antibakterieller Inhaltsstoffe
• Gesteigerte Widerstandskraft des Zahnhalteapparates bei Parodontitis
• Einzigartiger Geschmack und ein spürbarer Effekt motivieren Patienten zur Compliance
*im Vergleich zur meridol® Zahnpasta Aminfl uorid
Stabilisiert das Zinnchlorid und trans- portiert es direkt zum Zahnfl eischrand
Caprylyl Glycol und Phenylpropanol stärken den antibakteriellen Effekt Zinnchlorid
Hoher
antibakterieller Effekt
denkbar und lassen ähnliche Überlebensraten erwarten. Deut- lich hervorzuheben ist, dass die Platzierung von Veneers irreversibel ist: Gescheiterte Veneers müssen durch neue Veneers oder (unter zusätzlichem Verlust von Zahnhartsub- stanz) durch Kronen ersetzt werden. Eine Veneerversorgung sollte demnach nur als letzte Option zur ästhetischen Korrek- tur von MIH-Inzisivi angesehen werden.
Empfehlungen für ein evidenzgeleitetes Behandlungs- konzept | Wie dargelegt, sind die verschiedenen Behand- lungsoptionen von MIH nur bedingt durch klinische Studien belegt. Im Folgenden soll daher kein „evidenzbasiertes“, son- dern ein evidenzgeleitetes Konzept zur Behandlung von MIH-Zähnen veranschaulicht werden. Dabei ist der Fokus weniger auf die spezifischen Behandlungen gerichtet, sondern auf die Prinzipien, die dem Konzept zugrunde liegen.
Ein zentraler und bisher wenig beleuchteter Aspekt ist die frühe Detektion von MIH. Mitunter kann bereits im Milch- gebiss die sog. MMH (Milchmolaren-Hypomineralisation) bzw. DMH (Decidous Molar Hypomineralistion) aufgefunden werden. Das Auftreten dieser Hypomineralisation ist häufig vergesellschaftet mit entsprechenden Hypoplasien im blei- benden Gebiss [10]. Ebenso ist eine frühzeitige Detektion von MIH beim Durchbruch der ersten bleibenden Molaren möglich. Die frühe Detektion ist entscheidend, um der Ent- stehung von Hypersensibitäten und Karies vorzubeugen.
Gerade in solchen frühen Stadien ist eine wirksame Präven- tion, z. B. mittels Remineralisierungsstrategien oder Fissuren- versieglern, erfolgreich und auch gut zu bewältigen (gerade weil die Zähne noch nicht stark empfindlich sind). Sollten bereits Hypersensibilitäten vorliegen, ist zunächst eine symp- tomatische Behandlung angezeigt, da weitergehende Thera- pien an den stark empfindlichen Zähnen oft nicht möglich sind. Eine solche Behandlung kann z. B. durch Reminerali- sierungsstrategien, u. a. auch durch eine Applikation von Desensitizern oder Adhäsiven (z. B. selbstkonditionierenden Adhäsiven), mitunter kombiniert mit der Applikation von Komposit (z. B. Flowable für kleinere Defekte), realisiert wer- den. Erst dann kann, im Sinne einer sekundär- oder tertiär- präventiven Behandlung, in Stufen die Behandlung vorhan- dener hypomineralisierter Defekte erfolgen.
Dieses Stufenkonzept sollte geleitet werden von dem Ge- danken, zunächst wenig invasive Therapien einzusetzen und nur schrittweise eskalierend zu therapieren. Eine Aus- nahme stellt – wie dargelegt – die frühe Indikationsstellung zur Extraktion der MIH-Molaren dar; hier muss mitunter (gerade zur temporären Versorgung der Zähne) invasiver vor- gegangen werden. In der Regel ist zur Restauration von MIH- Defekten im Molarenbereich Komposit empfehlenswert.
Auch die Nutzung von präformierten Kronen ist denkbar, u. a. wenn der Erhalt des Zahnes langfristig angestrebt und die Platzierung indirekter Restauration angedacht ist. Ebenso
ist eine temporäre Versorgung stark defekter MIH-Molaren, die für eine Extraktion vorgesehen sind und bis zum güns- tigsten Zeitpunkt im Mund gehalten werden müssen, mit- tels solcher Stahlkronen möglich. Indirekte Restaurationen sind erst im späten Jugendlichen- bzw. Erwachsenenalter empfehlenswert; hierbei sollten adhäsive, defektorientierte Restaurationen bevorzugt werden.
Zur Behandlung von MIH-Inzisivi ist auch eine Behandlung in Stufen zu empfehlen. Non- oder mikroinvasive Therapien (z. B. Bleaching, Infiltration) können zunächst explorativ ein- gesetzt werden, auch wenn sie weniger vorhersehbar sind.
Sollten diese Therapien nicht erfolgreich eingesetzt werden, kann immer noch invasiv, z. B. mittels direkten Komposit- restaurationen oder mit indirekten (Veneer-)Versorgungen, vorgegangen werden. Für Letztere sind minimalinvasive Vor- gehensweisen (minimaler Substanzabtrag) empfehlenswert.
Einschränkend muss die geringere Haftung von Adhäsiven an MIH-Schmelz hervorgehoben werden; klinische Studien zeigen jedoch gute Überlebenswahrscheinlichkeiten von Veneers auf MIH-Inzisivi.
Schlussfolgerungen | Die Behandlung von MIH ist eine Herausforderung: Gerade im Molarenbereich erschweren die oftmals auftretenden Hypersensibilitäten eine Therapie, auch sind – so vorliegend – schwerwiegende Schmelzde- fekte nur eingeschränkt mit konventionellen Konzepten therapierbar. Zentral ist demnach, der Entstehung von Pul- paentzündungen und Empfindlichkeiten frühzeitig nach dem Durchbruch, beispielsweise mittels Remineralisierungs- oder Versiegelungsbehandlung, vorzubeugen. Sollten restaurative Behandlungen nötig sein, sind adhäsive Materialien, idea- lerweise Komposit, einzusetzen. Alternativ kann, vor allem als Überbrückungsbehandlung, auch eine Versorgung mit präformierten Stahlkronen erfolgen, wodurch Zähne über einen längeren Zeitraum retiniert werden können. So kann, unter kieferorthopädischer Begleitung, Zeit für eine etwaige Extraktion von stark betroffenen Zähnen gewonnen oder ein günstiger Zeitpunkt zur Platzierung indirekter (Kompo- sit, Keramik) Restaurationen abgewartet werden. Bei MIH- Inzisivi stehen die ästhetischen Einschränkungen im Vorder- grund. Hier ist ein wenig invasives, stufenweises Konzept angezeigt, bei dem zunächst noninvasive Strategien bzw.
mikroinvasive Behandlungen (Remineralisierung, Versiege- lung, Infiltration) eingesetzt werden sollten. Diese sind im Allgemeinen weniger vorhersehbar als invasive (restaurative) Strategien, opfern jedoch auch keine oder nur wenig Zahn- hartsubstanz und vermeiden, in den Zyklus sich wiederho- lender, eskalierender Restaurationen einzusteigen. Sollten für schwerwiegende Fälle Veneers o. ä. eingesetzt werden, ist die Präparation möglichst minimalinvasiv zu gestalten oder, falls möglich, ganz auf sie zu verzichten.
ZMK | Jg. 33 | Ausgabe 3 ________________ März 2017 97
PD Dr. Falk Schwendicke MDPH
2003–2008 Studium der Zahn-, Mund- und Kieferheilkunde, Charité – Universi- tätsmedizin Berlin
2009 Approbation und Promotion
2009–2012 Zahnarzt, Banbury, Oxfordshire, Vereinigtes Königreich
2012–2013 Wissenschaftlicher Mitarbeiter, Klinik für Zahnerhaltungskunde und Parodontologie der Universitätsklinik
für Zahn-, Mund- und Kieferheilkunde, Universitätsklinikum Schleswig-Holstein, Christian-Albrechts-Universität zu Kiel
2013 Ernennung zum Oberarzt für Kariologie und Präventivzahnmedizin, Abteilung für Zahnerhaltung und Präventivzahnmedizin, Charité – Universitäts- medizin Berlin
2014–2015 Master of Dental Public Health (MDPH), University of Manchester (UK) 2015 Lehrbefugnis und Venia Legendi für das Fach Zahnmedizin
2016 Vorsitzender des Fachbereichs Zahnmedizin im Deutschen Netzwerk für Evidenzbasierte Medizin
Mitglied in zahlreichen Verbänden, Arbeitsgemeinschaften und Vereinigungen Fachautor zahlreicher Publikationen in nationalen und internationalen Journals Forschungsschwerpunkte: Selektive Kariesexkavation und Kariesversiegelung tiefer Läsionen; Vitalerhaltung der Pulpa; Probiotika in der Zahnmedizin; Zahn- bildungsstörungen und präventive Zahnmedizin; Epidemiologie und zahnmedi- zinische Versorgung
Korrespondenzadresse:
Priv.-Doz. Dr. Falk Schwendicke MDPH
Oberarzt, Abteilung für Zahnerhaltung und Präventivzahnmedizin Charité – Universitätsmedizin Berlin
Aßmannshauser Straße 4–6, 14197 Berlin Tel.: 030 450662556, Fax: 030 4507562556 E-Mail: falk.schwendicke@charite.de Autoren:
Falk Schwendicke1, Paul-Georg Jost-Brinkmann2, Sebastian Paris1, Karim Elhennawy2
1 Abteilung für Zahnerhaltung und Präventivzahnmedizin, Charité – Universitätsmedizin Berlin 2 Abteilung für Kieferorthopädie, Orthodontie und Kinderzahnmedizin, Charité – Universi-
tätsmedizin Berlin
Literaturliste unter www.zmk-aktuell.de/literaturlisten
€
Online Materialwirtschaft mit Preisvergleich…
www.wawibox.de
06221 52048030
„Zahnarztpraxen sparen Zeit, Geld und Nerven.
Jeden Tag!“
Aufwendige Lagerhaltung
Hohe Kosten Die Probleme
Die Lösung
Belastende Bürokratie
Jetzt Beratung
GRATIS sichern
Die korrekte Vorbehandlung indirekter Restaurationen zur adhäsiven Befestigung
Neuanfertigung erforderlich mit der bohrenden Frage, wer die Kosten der Zeche bezahlt … Bei der Kombination rein lichthärtender Materialien sieht dies anders aus: Hier können problemlos das Adhäsiv und das Komposit unterschied- licher Hersteller miteinander kombiniert werden [40].
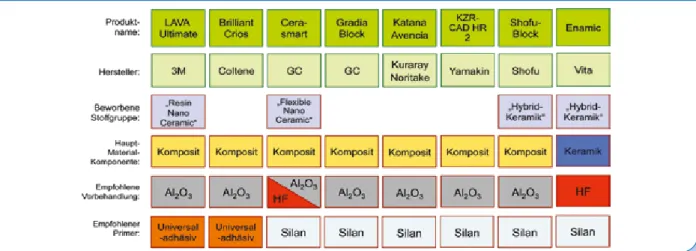
Die Vorbehandlung von Glaskeramik-Restaurationen | Glasbasierte Keramiken jeglicher Art stellen nach wie vor den Hauptanteil adhäsiv befestigter indirekter Einzelzahnrestau- rationen dar. Im Folgenden wird primär auf die Konditio- nierungs- und die Silanisierungsverfahren eingegangen, die essentiell sind, um einen chemischen Verbund zum Befesti- gungskomposit zu etablieren.
Glaskeramik-Konditionierung | Die Flusssäureätzung von glasbasierten Keramiken mit anschließender Silanisierung ist ein seit Jahrzehnten etabliertes und bewährtes Verfahren [1,13], was auch in ganz aktuellen Studien Bestätigung findet [5,21,25]. Selbst für neueste Keramikmaterialien wie die Hybridkeramik stellt diese klassische Herangehensweise den sichersten Haftmechanismus dar [8,13,37]. Trotzdem wird aktuell auch wieder untersucht, inwieweit eine Flusssäure- ätzung die Stabilität einer Keramik negativ beeinflussen kann:
In einer Studie reduzierte sich die Bruchfestigkeit der ge- ätzten Vita-Mark-II-Keramiken mit Erhöhung der Flusssäure- Bei den Befestigungsmaterialien müssen rein lichthärtende,
dualhärtende, selbsthärtende (= dunkelhärtende, „chemisch härtende“) und selbsthärtende mit Lichthärtungsoption differenziert werden. Diese einzelnen Gruppen sind nicht mit allen Adhäsiven kompatibel, sodass hier jeweils eine Einzelfallentscheidung getroffen werden muss. Da hier zahl- reiche Fallstricke in Form nicht vorhersehbarer Inkompatibi- litäten lauern, empfiehlt es sich bei der adhäsiven Befesti- gung, bei der i. d. R. eine Dunkelhärtungskomponente inte- griert ist, streng in den Kombinationsempfehlungen eines Herstellers zu bleiben. Theoretisch wäre durchaus eine indi- viduelle Kombination aus einem auf der Zahnhartsubstanz aufzubringenden Adhäsiv und Befestigungskomposit von unterschiedlichen Herstellern möglich; hier muss sich der Anwender dann aber im Klaren darüber sein, dass er hierfür extrem sattelfest in der Materie der chemischen Interaktionen sein muss, um das Risiko eines adhäsiven Versagens aufgrund nicht vorhergesehener Inkompatibilitäten auszuschließen.
Der prothetische Supergau wäre z. B. ein adhäsives Versagen zwischen dem selbstkonditionierenden Adhäsiv auf Zahn 37 und dem rein dunkelhärtenden Zweikomponenten-Stumpf- aufbaumaterial, welches im distalen Brückenpfeiler hängt.
Die Brücke hält aber bombenfest am mesialen Brücken- pfeiler 35, d. h., eine Wiederbefestigung scheidet aus tech- nischen Gründen aus; oft ist eine kosten- und zeitintensive
Die adhäsive Befestigung indirekter Restaurationen stellt den Anwender vor zahlreiche Probleme: Zum einen muss das einzugliedernde Werkstück adäquat vorbehandelt werden – der Zahn benötigt eine entsprechende Konditionierung – und dann muss noch ein Kleber gefunden werden, der mit beiden Interfaces kompatibel ist.
Der vorliegende Beitrag will evidenzbasierte Empfehlungen zur Vorbehandlung der unterschiedlichen indirekten Restaurationsmaterialien bei der adhäsiven Befestigung aufzeigen und etwas mehr Struktur und Übersicht in diese schwierige Thematik bringen, um hier die Arbeitsprozesse zu optimieren und Fehler zu vermeiden.
ZMK | Jg. 33 | Ausgabe 3 _______________ März 2017 99
ZAHNMEDIZIN
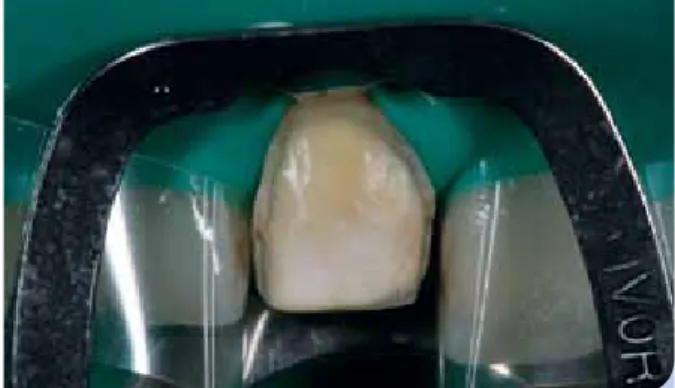
konzentration signifikant [44]. In einer anderen Studie der- selben Arbeitsgruppe [39] ergaben sich lediglich bei einer 10%igen Flusssäureätzung über 20 Sekunden geringere Festigkeitswerte der Keramik als bei Konzentrationen von 1,3 bzw. 5 %. Eine weitere Studie zu der Fragestellung zeigte bei keiner der untersuchten Flusssäurekonzentratio- nen einen signifikant negativen Einfluss auf die Bruchfestig- keit der Keramik [12]. Hinsichtlich der verwendeten Konzen- tration hat sich somit eine Flusssäurekonzentration von 5 % etabliert, was auch nach einer aktuellen Forschungsarbeit den vernünftigsten Kompromiss darstellt (Abb. 1) [30].
Trotzdem beschäftigen sich neuere Studien [1,15,28,29]
wieder mit der Möglichkeit eines Abstrahlens glasbasierter Keramiken mit Al2O3. Die Ergebnisse zeigen zwar durchaus klinisch relevante Haftwerte, erreichen aber nicht die Haft- werte, die nach Flusssäureätzung erzielt werden können.
Neben der bekannten „roten“ Flusssäure in 5%iger Konzen- tration erfreut sich die „gelbe“ Alternative in 9%iger Kon- zentration steigender Beliebtheit, da diese aufgrund einer
„Abpufferung“ laut Aussage des Herstellers auch intraoral für Reparaturen angewendet werden kann. Es muss in die- sem Zusammenhang aber unbedingt der Frage nachgegan- gen werden, ob diese Flusssäurederivate eine vergleichbare Oberflächenkonditionierung auf Glaskeramiken bewirken und welche Einwirkzeiten für die einzelnen Keramikderivate er- forderlich sind. Hinsichtlich der Ätzzeit auf Lithiumdisilikat- keramik untersuchte eine Arbeitsgruppe die 9,5%ige Fluss- säure der Firma Bisco [46]. Hier ergab sich zwar eine signi- fikante Erhöhung der mittleren Oberflächenrauigkeit zwi- schen 20, 40, 60 und 120 Sekunden, aber kein signifikanter Unterschied in der Bruchfestigkeit der entsprechend geätzten und mit Silan (Monobond N, Ivoclar Vivadent), Bonding (Heliobond) und Befestigungskomposit (Basispaste Vario- link N, Ivoclar Vivadent ) stabilisierten Proben. Aus dieser Untersuchung kann jedoch nicht geschlossen werden, dass die Ergebnisse 1:1 auf das 9%ige Flusssäuregel der Firma
Abb. 1: Klassische Flusssäureätzung einer glasbasierten Keramik.
Ultradent übertragbar sind. In einer anderen Untersuchung [14] wurde ein 9,6%iges Flusssäuregel eines brasilianischen Herstellers verwendet. In diesem experimentellen Design wurden alle Lithiumdisilikat-Proben für 20 Sekunden ange- ätzt. Eine weitere Studie [24] verwendete für ein anderes Flusssäuregel in einer Konzentration von ebenfalls 9,6 % eine Ätzzeit von 60 Sekunden. Erdemmir et al. [9] unter- suchten das 9,6%ige Ultradent Porcelain Etch. In deren Studie kam auf der Lithiumdisilikat-Keramik eine Ätzzeit von 20 Sekunden zur Anwendung, die der Konditionierungszeit- Empfehlung des Keramikherstellers entspricht – ein identisches Vorgehen mit 20 Sekunden Ätzzeit auf Lithiumdisilikat mit 10%igem Flusssäuregel erfolgte in der Studie von Guarda et al. [15]. Die Flusssäureätzung stellt allerdings aus Arbeits- schutzgründen auch einen der kritischsten Arbeitsabläufe in einer Zahnarztpraxis dar [31]: Flusssäure wird schon im- mer als „sehr giftig“ eingeordnet [45]. Fluorwasserstoffsäure ist die wässrige Lösung von Fluorwasserstoff (HF). Sie ist zwar im Vergleich zu den anderen Halogenwasserstoffen eine schwache Säure (pKs = 3,14), ist aber die einzige Säure, die Glas aufzulösen vermag. Flusssäure ist ein starkes Kontakt- gift und wirkt stark ätzend auf die Haut, die Schleimhäute und die Bindehaut der Augen. Ihre Gefährlichkeit wird da- durch erhöht, dass sie wegen ihrer hohen Lipidlöslichkeit von der Haut sofort resorbiert wird. Dadurch ist eine Verät- zung tieferer Gewebeschichten und sogar der Knochen mög- lich, ohne dass die Haut äußerlich sichtbar verletzt ist*.
Inzwischen steht ein alternatives, auf Ammoniumpolyfluorid basiertes Konditionierungsmittel zu Verfügung, welches zwar keine so ausgeprägte Rautiefe aufweist wie die Flusssäure, aber gemäß herstellereigenen Untersuchungen dennoch zu vergleichbaren Haftwerten führen kann**. Externe publi- zierte In-vitro-Daten und auch klinische Daten hierzu fehlen noch komplett. Ein weiteres neues Produkt stellt der „Univer- sal Primer“ von Tokuyama dar. Dieses Zweikomponenten- Material soll alle indirekten Materialien vorbehandeln können:
Zirkonoxid, NEM, Gold, Komposit und Glaskeramik – diese sogar ohne vorangegangene Flusssäureätzung. Auch hier stehen noch keine unabhängigen publizierten Studien zum Haftverbund und vor allem zur Langzeitstabilität zu Verfü- gung. Diese beiden Neuentwicklungen zeigen, dass sich die Dentalindustrie intensiv bemüht, Flusssäure-Alternativen zu entwickeln und als praktikable Medizinprodukte auf den Markt zu bringen. Anders als bei einem Adhäsiv für die Füllungstherapie existiert bei Primern für indirekte Restau- rationen ein deutlich höheres Kosten- und Aufwandsrisiko für Reparaturen und Neuanfertigungen bei einem hypothe- tischen Versagen. Deswegen verhalten sich die Anwender hier begründet deutlich zurückhaltender in der Implemen- tierung von Neuprodukten ohne Vorliegen breiter wissen-
* https://de.wikipedia.org/wiki/Flusssäure
**http://www.ivoclarvivadent.de/de-de/p/alle/haftvermittler-befestigungscomposite-zu-restaurationen/monobond-etch-und-prime
schaftlicher Hintergrunddaten. Somit sind diese Neuentwick- lungen als hochinteressant einzustufen und absolut wert, in- tensiv beobachtet und in Einzelfällen auch angewendet zu werden. Bis zum breitbasigen Nachweis der Wirksamkeit auch unter Belastung und Langzeitsimulation macht der An- wender bestimmt nichts verkehrt, bei etablierten Verfahren wie der Flusssäureätzung zu bleiben – vorausgesetzt, die ent- sprechenden Schutzvorkehrungen werden kompromisslos umgesetzt.
Die umfassendste Empfehlung für ein Vorbehandlungs- protokoll zur adhäsiven Befestigung stammt von Özcan und Volpato [32]:
1. Nach Einprobe der Keramik mechanische Reinigung, gefolgt von Reinigung im Ultraschalbad in destilliertem Wasser für 5 Minuten
2. Flusssäureätzung:
a. Feldspatkeramik: 9,6 % für 2–3 Minuten b. Leucit-verstärkte Keramik: 5 % für 60 Sekunden c. Lithiumdisilikatkeramik: 5 % für 20 Sekunden Sicherstellen, dass keine Luftblasen im Ätzgel an der Kontaktfläche zur Keramik vorhanden sind!
3. Abspülen in derselben Zeitdauer wie das Ätzprozedere 4. Einbringen in eine Neutralisationslösung (CaCO3/NaH-
CO3) für mindestens 1 Minute
5. Reinigung im Ultraschallbad in destilliertem Wasser für 5 Minuten
6. Silanapplikation für mindestens 1 Minute
7. Evaporation des evtl. noch vorhandenen Lösungsmittels mittels ölfreier Luft
8. Trocknung für 1 Minute bei 100 °C in einem Ofen 9. Verbesserung der Benetzbarkeit der Oberfläche durch
Applikation einer Adhäsivschicht, die nicht polymerisiert werden sollte.
10. Verwendung eines dual- oder lichthärtenden Befesti- gungskomposits
Eine zusätzliche Phosphorsäuregel-Applikation (37 %) [14]
im Anschluss an die Flusssäureätzung erbrachte keine sig- nifikante Verbesserung des Haftverbundes. Lediglich wenn das Phosphorsäuregel aktiv eingearbeitet worden ist, konnte ein signifikant besserer mittlerer Haftwert ermittelt werden (Abb. 2). Eine Phosphorsäuregel-Applikation vor der Fluss- säureätzung wird hingegen als sinnvoll erachtet, wenn hier- durch eine Reinigung der Keramikoberfläche von Blut oder Speichel nach einer Einprobe erfolgen soll [4]. Alternativ emp- fehlen die Autoren Ivoclean von Ivoclar Vivadent.
Schlussfolgerung: Die Konditionierung glasbasierter Ke- ramiken mit 5%iger Flusssäure stellt nach wie vor den eta- blierten Standard als „State of the Art“ dar, der evidenzba- siert zu sicheren Haftwerten führt. Hinsichtlich der Einwirk- zeit der Flusssäure gelten für verschiedene Keramiken unter- schiedliche Konditionierungszeiten. Hier sollte den Empfeh-
Abb. 2: Haftwerte nach zusätzlicher Reinigung mit Phosphorsäure- gel auf mit Flusssäuregel geätzten Proben: Die ausschließliche Applikation ergab keine signifikante Verbesserung der Haftwerte, die aktive Applikation unter Einreiben jedoch schon [14].
lungen der jeweiligen Keramikhersteller Folge geleistet wer- den. Nicht so eindeutig kann eine konkrete Empfehlung für die Lithiumdisilikatkeramik-Konditionierung mit einer 9- bzw.
9,5%igen Flusssäure gegeben werden: Der Hersteller des 9%igen Flusssäuregels gibt 90 Sekunden Konditionierungs- zeit für alle Keramiken an; seitens des Herstellers der Lithium- disilikatkeramik liegen aber keine Untersuchungen vor, wie sich diese lange Ätzzeit konkret auf die Lithiumdisilikat- keramik auswirkt. Ähnlich verhält es sich mit der zirkonoxid- verstärkten Lithiumsilikatkeramik. Demzufolge können für diese Kombinationen keine evidenzbasierten Empfehlungen abgegeben werden, da in den diversen Studien zu den 9- bis 9,6%igen Flusssäuregelen jeweils verschiedene Ätzzeiten verwendet worden sind, aber nur in einer Studie gegen unter- schiedliche Ätzzeiten getestet worden ist.
Hinsichtlich des neuen, auf Ammoniumpolyfluorid basie- renden Konditionierungsmittels, welches gleichzeitig eine Silanisierung der Oberfläche bewirken soll, kann aufgrund der noch nicht ausreichend publizierten Studienergebnisse zurzeit ebenso keine evidenzbasierte Aussage getroffen werden; es stehen nur interne Untersuchungen des Her- stellers sowie Case-Reports zu Verfügung [10,11]. Dasselbe gilt für den im Text erwähnten neuen 2K-Universalprimer.
Universaladhäsiv als Silan-Alternative? | Aus der ein- gangs aufgeführten Literatur geht eindeutig hervor, dass eine Silanapplikation nach der Flusssäurekonditionierung sig- nifikant höhere Haftwerte erzielt als die Flusssäurekonditio- nierung allein. Somit kann die Silanisierung einer mit Fluss- säure konditionierten glasbasierten Keramikoberfläche eben- so als „State of the Art“ bezeichnet werden, wie auch aus einer aktuellen Metaanalyse zu dem Thema hervorgeht [43].
Von den zurzeit auf dem Markt befindlichen Universalad- häsiven bewerben drei Hersteller ihr Produkt (Scotchbond Universal, 3M; All-Bond, Bisco Dental; Futurabond U, Voco
* bei ca. 2.500 Probanden, die zusätzlich zur mechanischen Zahnreinigung mit LISTERINE
®spülten.
Bürsten, Fädeln und Spülen.
Weil 3-fach einfach besser wirkt.
Ja, signifikant. Eine neue Studie mit > 5.000 Probanden belegt dies. 1
1
Mehr über die Ergebnisse der bahnbrechenden Metaanalyse erfahren Sie bei:
Araujo MWB et al., JADA 2015; 146 (8): 610-622.
www.listerineprofessional.de
PLAQUEFREIE ZAHNFLÄCHEN *
1NAHEZU
MEHR
· LISTERINE
®mit bis zu 4 ätherischen Ölen bekämpft biofilmbildende Bakterien, die nach der mechanischen Reinigung im Mundraum verbleiben.
· Die ätherischen Öle dringen tief in den Biofilm ein und zerstören seine Struktur.
· Dadurch wird der Biofilm gelockert und gelöst, auch an Stellen, die von Zahnbürste und Zahnseide schwer erreicht werden.
KANN LISTERINE ®
DIE MUNDHYGIENE VERBESSERN?
So wirkt LISTERINE
®:
LIS_Bold_AZ-de_210x280-3_prod.qxp_LIS 05.08.16 21:36 Seite 1
Dental) als Primer für Glaskeramiken. Bei Clearfil Universal Bond müsste 1:1 ein separat erhältlicher Dunkelhärtungs- aktivator beigemischt werden. Ähnlich diesem Vorgehen ist Futurabond U, das ein Zweikomponenten-Adhäsiv darstellt.
In der jeweils beizumischenden Komponente ist das Silan enthalten, welches unter normalen Umständen im sauren Milieu (alle pH < 3,1) eines Universaladhäsivs jedoch nicht lagerstabil ist. Herstellerangaben zufolge soll dennoch eine Silanisierungsfunktion möglich sein. Dieser Fragestellung sind zahlreiche Untersuchungen auf den Grund gegangen.
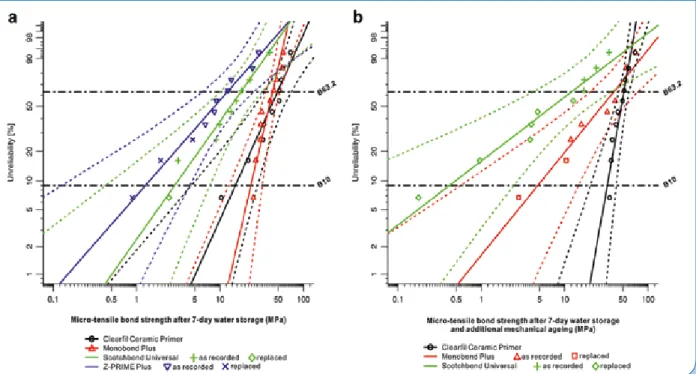
Kim et al. [23] untersuchten den Haftverbund von IPS Empress-Glaskeramikblöcken, die für 60 Sekunden mit 9,5%iger Flusssäure geätzt worden waren, zu mit RelyX Ultimate (3M) befestigten Z 250 Kompositzylindern. Unter- sucht wurden die beiden Universaladhäsive Scotchbond Universal und All-Bond Universal sowie eine klassische Vor- behandlung aus Silanisierung (RelyX Ceramic Primer; 3M) in Kombination mit einem Bonding (Scotchbond Multi-Purpose Adhesive, 3M). Eine Probe ohne Silan oder Bonding fun- gierte als Negativkontrolle. Wie die Abbildung 3 verdeutlicht, ergab die klassische Silanvorbehandlung nach 10.000-facher Thermowechselbelastung die höchsten Haftwerte. Zu der- selben Aussage kommt eine weitere Studie [48]: Hier wurden die Universaladhäsive G-Premio Bond (GC Europe) und All- Bond Universal in Kombination mit dem vom Hersteller hier- zu empfohlenen Silan (Ceramic Primer II, GC, bzw. Porcelain Primer, Ultradent) gegen die alleinige Applikation von Scotchbond Universal auf mit Flusssäure geätzter Lithium- disilikatkeramik untersucht. Auch hier ergaben sich für die beiden Gruppen, in denen ein zusätzliches Silan verwendet wurde, signifikant höhere Haftwerte (Abb. 4). Nochmals dra- matischere Werte konnte die Arbeitsgruppe um Kern [38]
nachweisen: Im Haftverbund zu für 20 Sekunden mit 5%iger Flusssäure geätzter Lithiumdisilikatkeramik wurden ebenso die Univeraladhäsive Scotchbond Universal in Kombi-
nation mit RelyX Ultimate und All-Bond Universal in Kombi- nation mit Duo-Link (Bisco Dental) als auch Optibond XTR (Kerr Dental) in Kombination mit NX3 (Kerr Dental) unter- sucht. Als Kontrollgruppe fungierte ein etabliertes System aus Silanisierung (Monobond Plus, Ivoclar Vivadent) und einem Befestigungskomposit (Multilink Automix, Ivoclar Vivadent). Obwohl initial – nach drei Tagen Wasserlagerung, aber ohne Thermowechselbelastung – für die beiden Univer- saladhäsive mit einem Median von 23 bzw. 24 MPa noch adäquate Haftwerte zu verzeichnen waren, lagen diese den- noch signifikant niedriger als die der Kontrollgruppe mit einem Median von 39 MPa. Optibond XTR/NX3 ergab einen medianen Haftwert von 17 MPa. Nach 150 Tagen Wasser- lagerung und 37.500 Zyklen einer Thermowechselbelastung ergab sich sowohl für Optibond XTR/NX3 als auch für All- Bond Universal/Duo-Link ein medianer Haftwert von 0,0 MPa – die Kontrollgruppe aus Monobond Plus in Kombination mit Multilink Automix ergab hingegen einen medianen Haft- wert von 22 MPa. Die Untersuchung der Bruchflächen ergab, dass einzig für Monobond Plus/Multilink ein kohäsives Ver- sagensmuster von etwas mehr als 50 % vorlag – in allen anderen drei Gruppen waren alle Versagensmuster nach der Belastung zu 100 % adhäsiv. Die Autoren schlussfolgern folgegerecht, dass eine zusätzliche Silanisierung der ge- ätzten Keramikoberfläche nicht durch die alleinige Applika- tion eines Universaladhäsivs ersetzt werden kann. Auch die Arbeitsgruppe um Burgess [21] kam zu vergleichbaren Aus- sagen: Auch hier wird eine Silanisierung vor der Anwendung eines Universaladhäsivs empfohlen.
Schlussfolgerung: Mit Flusssäure geätzte Keramik sollte anstelle über ein Universaladhäsiv mit einem klassischen Silan- oder einem Universalprimer silanisiert werden. Dieses Procedere kostet keinen zusätzlichen Zeitaufwand und auch nicht die Anschaffung zusätzlicher Produkte, da in den
Abb. 3: Haftwerte zu nach Flusssäureätzung unterschiedlich silani- sierten Empress-Keramikproben: Es ergab sich der höchste Mittel- wert mit der klassischen Kombination aus Silan und Bonding [23].
Abb. 4: Haftwerte zu nach Flusssäureätzung unterschiedlich vor- behandelten Lithiumdisilikatkeramik-Prüfkörpern: Es ergab sich der höchste Mittelwert mit der klassischen Kombination aus Silan und Bonding [48].
max. 5.860 €
1.295 €
UNSER TREUEANGEBOT:
Schätzen Sie Qualität? Dann werden Sie unser Treue-Angebot lieben.
NUTZEN SIE JETZT IHREN
dentsplysirona.com/
implants/treuevorteil
TREUEVORTEIL!
Gute Qualität erkennt man nicht nur an effizienten und sicheren Produkten.
Man erkennt sie auch an treuen Kunden. Als Dankeschön für Ihr Vertrauen in Dentsply-Sirona-Produkte machen wir Ihnen ein Angebot für ein Implantat system Ihrer Wahl: Anyklos®, Xive®, Astra Tech Implant System® EV oder OsseoSpeed® Profile EV.
• Fünf Implantate
• Eine Chirurgie-Kassette
• Ein mySimplant® Planungsservice mit Bohrschablone und Pilotbohrer Jetzt online bestellen: dentsplysirona.com/implants/treuevorteil Einmal pro Praxis und gültig bis 30. April 2017.
Anzeige_Treuekampagne_210x280.indd 1 26.01.17 15:47
Praxen i. d. R. ein Universalprimer vorhanden ist, ergibt aber mehr Sicherheit in der Dauerhaftigkeit des adhäsiven Verbundes zu glasbasierten Keramiken (Abb. 5–7).
Die Vorbehandlung von zirkonoxidbasierten Restau- rationen | Die Vollverklebung von Zirkonoxid bekommt zunehmende Bedeutung: Nicht nur bei Klebebrücken, auch bei Einzelkronen ist ein adhäsiver Verbund oft erstrebens- wert, wenn die ansonsten erforderliche Friktionsflächenge- staltung für eine konventionelle Zementierung nur schwer erbringbar ist. Ein erstes Augenmerk gilt auch hier der Reini- gung des Werkstückes: Özcan & Bock [33] empfehlen hierzu spezielle Reinigungspasten (z. B. Ivoclean). Sie weisen darauf hin, dass im Gegensatz zu Glaskeramiken bei Zirkonoxid keine Applikation einer Phosphorsäure erfolgen darf! Dies zeigt auch die Studie von Ishii et al. [17]: Die effizienteste Reinigung war hier entweder Ivoclean oder ein erneutes Abstrahlen. Die Phosphorsäure-Reinigung reduzierte hin- gegen signifikant die Haftwerte. Das Abstrahlen mit Al2O3 oder die tribochemische Silikatisierung (CoJet, Abb. 8) sind
essenziell, um einen irgendwie gearteten Haftverbund zu Zirkonoxidkeramik zu etablieren, wie eine Metaanalyse hierzu zeigt [18]. Um alle verbliebenen Al2O3-Partikel zu entfernen, wird anschließend eine Reinigung im Ultraschallbad für 10 Minuten empfohlen [34]. Eine Untersuchung von Baybek et al. [2] zeigte, dass die Verwendung der tribochemischen Silikatisierung (CoJet) signifikant bessere Haftwerte an Zir- konoxid ergibt als ein alleiniges Abstrahlen mit unbeschich- tetem Al2O3. Demzufolge empfehlen Inokoshi und van Meer- beek [19] dies auch als das optimale Vorgehen: tribochemi- sches Abstrahlen mit siliziumbeschichtetem Al2O3-Strahlgut in einer Korngröße von 30 bis 50 µm mit einem Druck von 1 bis 2 bar. Als nächster Schritt erfolgt die Applikation eines MDP/Silan-haltigen Universalprimers wie Clearfil Ceramic Primer Plus (Kuraray Noritake) oder Monobond Plus [19]
(Abb. 9). Auch diese Empfehlung ergibt sich aus der Meta- analyse hierzu [19]. Bereits die Studie von Yang et al. [47] be- scheinigte der zusätzlichen Verwendung des Clearfil Ceramic Primers nach Al2O3-Abstrahlen signifikant höhere Haftwerte nach 150 Tagen Wasserlagerung im Vergleich zur Kontroll-
Abb. 5: Herausforderung an Ästhetik und Klebung: Vitaler Zahn 11, leicht im Labialstand. Zustand nach Frontzahntrauma vor ca.
15 Jahren.
Abb. 6: Zur adhäsiven Befestigung einer Verblendschale vorberei- tete Klebefläche unter Kofferdamisolierung.
Abb.7: Eingegliederte Verblendschale nach Flusssäurekonditio- nierung, Silan- und Bondingapplikation. Befestigung mit einem rein lichthärtenden Befestigungskomposit auf der mit einem klassischen Mehrflaschenadhäsiv nach Phosphorsäurekonditionierung vorbe- handelten Zahnoberfläche.
Abb. 8: Abstrahlen der Zirkonoxidoberfläche einer Unterkiefer- brücke mit CoJet.
Keine Fluoridaufnahme
Placebo (0 ppm Fluorid)
Weniger Fluoridaufnahme als bei Sensodyne® ProSchmelz®
Nicht-Fluorid optimierte Zahnpasta***
(1440 ppm Fluorid, 700 ppm Natrium- fluorid & 700 ppm Aminfluorid)
Hohe Fluoridaufnahme**
Sensodyne® ProSchmelz® (1440 ppm Fluorid als Natrium fluorid)
4,9x
höhere Fluorid- aufnahme**vs. Nicht-Fluorid optimierter Zahnpasta***
Mehr Informationen fi nden Sie unter www.ProSchmelz.de
1. Adaptiert nach Fowler et al. 2012. In-Vitro-Untersuchung, getestet 2012.
* hilft, dass Mineralien in den geschwächten Zahnschmelz eindringen, um diesen zu stärken.
**Basierend auf dem durchschnittlichen Verhältnis Fluorid/Phosphat gemessen in 30µm Tiefe
***Elmex Professional Zahnschmelzschutz
Besuchen Sie uns auf der IDS vom 21. – 25. März 2017 in Köln, Halle H 11.3 Stand-Nr. G 20 Bis zu
CHDE/CHSEN/0047/16
FÖRDERT AKTIV ZAHNSCHMELZ REGENERATION *
Sensodyne
®ProSchmelz
®bietet höhere
Fluoridaufnahme
**für verbesserte Remineralisierung 1
SSD_PNL_210x280.indd 1 13.02.17 16:04
gruppe, in der kein separater Primer aufgebracht worden war. Verklebt wurde in dieser Studie mit einem selbstadhä- siven Zement (RelyX Unicem). Inokoshi et al. [19] konnten zeigen, dass Monobond Plus und Clearfil Ceramic Primer nach mechanischer Belastung eine signifikant höhere Zu- verlässigkeit in der Etablierung eines suffizienten Verbundes zu Zirkonoxid aufwiesen als Z-Prime und das Universalad- häsiv Scotchbond Universal (Abb. 10). Unterstützung erfährt die Empfehlung durch die aktuelle Studie von Bömicke et al. [6], in der das CoJet-Verfahren in Kombination mit einem MDP-haltigen Befestigungsmaterial ebenfalls die höchsten Haftwerte zeigt.
Schlussfolgerung: Ein Abstrahlen der Zirkonoxidoberfläche ist eine „conditio sine qua non“. Zur Etablierung eines suffi- zienten Haftverbundes zu der mit Al2O3 oder CoJet vorbe- handelten Zirkonoxidoberfläche braucht es MDP als Haft- vermittler. Dieses Haftmolekül ist entweder in bestimmten Befestigungskompositen (z. B. Panavia 21, Kuraray), Univer- salprimern für indirekte Werkstücke (z. B. Monobond Plus oder Clearfil Ceramic Primer Plus) oder auch in allen Univer- saladhäsiven enthalten. Obwohl MDP nicht so negativ auf das saure Milieu eines Universaladhäsivs reagiert wie Silan und somit effektiv in Universaladhäsiven integriert werden kann, ergeben sich dennoch höhere Haftwerte bzw. nach Alterung deutlich bessere Ergebnisse, wenn ein separater Universalprimer anstelle des Universaladhäsivs zur Anwen- dung kommt.
Die Vorbehandlung von Metallrestaurationen | Die Ver- klebung von Metall wird bei der Wiederbefestigung gelöster Metallrestaurationen angewendet, kann aber auch alterna- tiv unter adhäsiven Präparationsgesichtspunkten bei Versor- gung mit Metallrestaurationen (NEM oder Edelmetall) in Er- wägung gezogen werden. Generell gilt: Eine Verklebung an NEM ist besser zu etablieren als an hochgoldhaltigen Struk- turen. Die Vorbehandlung des Werkstückes entspricht wei- testgehend der von Zirkonoxid [35]:
Abb. 9: Hier ist maximale Klebekraft gefordert: Einflügelige Klebebrücke zum Ersatz von Zahn 11. Auch hier erfolgt eine Co- Jet-Vorbehandlung, gefolgt von der Applikation eines Universal- primers (nicht zu verwechseln mit einem Universaladhäsiv).
Abb. 10: Zuverlässigkeit des Haftverbundes zu Zirkonoxid: Je steiler eine Gerade steht, als desto zuverlässiger kann der Haftverbund angesehen werden. Die besten Ergebnisse ergaben sich unter Verwendung des Clearfil Ceramic Primers [20].
Der neue Zahn: Einführung IDS 2017, Stand D-010 / Halle 10.1
www.vita-zahnfabrik.com/neuerzahn
3537D_3# NEUERZAHN
3537D_3_210x280.indd 1 09.02.2017 15:12:33

![Abb. 3: Farbliche Darstellung von strukturellen Veränderungen im dorsalen Hinterhorn auf der Basis von MRT-Aufnahmen [34]](https://thumb-eu.123doks.com/thumbv2/1library_info/5174899.1665321/30.892.493.828.136.437/farbliche-darstellung-strukturellen-veränderungen-dorsalen-hinterhorn-basis-aufnahmen.webp)
![Abb. 4: Tabellenausschnitt zu den kurz- und mittelfristigen Therapieresultaten nach Schienentherapie (OA = Occlusal Appliance) und Ent- Ent-spannungstraining (RT = Relaxation Training) [41].](https://thumb-eu.123doks.com/thumbv2/1library_info/5174899.1665321/32.892.128.463.691.1012/tabellenausschnitt-mittelfristigen-therapieresultaten-schienentherapie-occlusal-appliance-spannungstraining-relaxation.webp)
![Abb. 7: Veränderungen der Schmerzsymptomatik durch Injektion von Serotonin-Antagonisten (GRA) im Vergleich zur Kontrollgruppe mit NaCl (CTR) [48].](https://thumb-eu.123doks.com/thumbv2/1library_info/5174899.1665321/34.892.133.826.864.1004/veränderungen-schmerzsymptomatik-injektion-serotonin-antagonisten-vergleich-kontrollgruppe-nacl.webp)
![Abb. 1: Polymedikation bei älteren Patienten [1].](https://thumb-eu.123doks.com/thumbv2/1library_info/5174899.1665321/36.892.495.829.821.1049/abb-polymedikation-bei-älteren-patienten.webp)